Газета «Новости медицины и фармации» 13–14(333–334)
Вернуться к номеру
Ингибиторы ДПП-4. Нужны ли они в практике врача-эндокринолога?
СД — не только тяжелая инвалидизирующая патология, занимающая 4-е место среди опаснейших заболеваний человечества, но и утрата работоспособности, резкое ухудшение качества жизни, значительные финансовые затраты. Каждый год по причине СД около 700 тыс. пациентов теряют зрение, 1 млн — способность передвигаться, 4 млн уходят из жизни.
Современная эпидемиологическая ситуация характеризуется, с одной стороны, значительным ростом заболеваемости СД 2-го типа, а с другой — недостаточной эффективностью существующих методов терапии.
В связи с этим все актуальнее становятся разработка и внедрение новых препаратов для лечения СД 2-го типа. Роль инновационных препаратов, способных влиять на дисфункцию островков поджелудочной железы и тем самым воздействовать на патогенез заболевания, становится все более значимой и требует пристального рассмотрения.
Со 2 по 4 июня в г. Харькове проходила 54я Научнопрактическая конференция «Украинская школа эндокринологии», в рамках которой 2 июня был проведен Консультативный совет экспертов по актуальным вопросам эндокринологии. Его тема звучала так: «ДПП4 ингибиторы. Нужны ли они в практике врачаэндокринолога?». На заседании присутствовали ведущие специалисты в области эндокринологии: сотрудники Института проблем эндокринной патологии им. В.Я. Данилевского АМН Украины (г. Харьков) — заместитель по лечебноорганизационной работе Института А.В. Казаков; профессор, областной эндокринолог, руководитель отделения общей эндокринной патологии Н.А. Кравчун, профессор Ю.И. Караченцев, профессор О.О. Хижняк, а также руководитель клинического отдела Центра эндокринной хирургии и трансплантации эндокринных органов МЗ Украины, профессор, д.м.н. В.И. Панькив; завкафедрой диабетологии Института проблем эндокринной патологии им. В.Я. Данилевского АМН Украины, д.м.н., профессор Б.Н. Маньковский; главный эндокринолог г. Киева Г.П. Михайличишин; главный эндокринолог г. Днепропетровска Е.Н. Марцинник.
Мероприятие было подготовлено в интересном, необычном формате: каждому из экспертов было предложено высказать свое мнение по ряду вопросов и сделать свой вывод.
Модератором Совета экспертов была профессор Нона Александровна Кравчун, которая представила данные исследований по проблеме применения нового класса препаратов в лечении СД 2го типа.
Насколько актуальна проблема заболеваемости СД 2го типа в мире и в Украине?
Профессор Александр Викторович Казаков:
— На конец 2009 года в мире зафиксировано 355 млн больных сахарным диабетом. По прогнозам, к 2030 году их количество возрастет до 430 млн. Ежегодно диабет забирает 4 млн жизней и является основной причиной слепоты, инфарктов, инсультов, почечной недостаточности и ампутации. На сегодняшний день зарегистрировано около 7 % взрослого населения, больного диабетом. Регионом с самой высокой распространенностью заболевания является Северная Америка, в которой зафиксировано 10,2 % взрослых больных, а затем — Ближний Восток и североафриканские регионы, где болеют диабетом 9,3 % взрослого населения.
В Индии проживает самое большое количество больных диабетом — 50,8 %, в Китае — 43,2 %, в США — 26,8 %, в России — 9,6 %, в Бразилии — 7,6 %, в Германии — 7,5 %, в Пакистане — 7,1 %, в Японии — 7 %, в Индонезии — 7 %, в Мексике — 6,8 %.
В Украине по состоянию на 01.01.2010 г. — 9083 тыс. больных СД, это 2 % от общего населения, из них — 186 тыс. инсулинозависимых. 85 % — больные СД 2го типа. Ежегодный прирост больных диабетом обоих типов в Украине (согласно данным проведенного нами с 2004 по 2009 г. исследования) составляет 50–60 тыс. человек. Однако стоит заметить, что при этом на каждого учтенного больного приходится 3–4 неучтенных.
Существуют ли традиционные подходы к лечению СД 2го типа? Реально ли контролировать данное заболевание?
Профессор Нона Александровна Кравчун:
— Учитывая сложившуюся ситуацию, мы должны задуматься о том, насколько эффективны традиционные подходы к лечению и под контролем ли диабет. На этот вопрос трудно ответить однозначно. Очень большое количество пациентов не знают о своем заболевании, в половине случаев диагностика осуществляется на поздних стадиях. Потеря инсулинсекретирующей функции βклеток составляет 4 % в год. Зачастую к моменту установления диагноза СД 2го типа функция βклеток снижена на 50 %. Через 9 лет после дебюта только 25 % больных, получающих монотерапию максимальными дозами, сохраняют удовлетворительный контроль гликемии. При этом неуклонно прогрессирует снижение массы βклеток.
Мы должны помнить, что контроль гликемии является профилактикой осложнений заболевания.
Снижение гликозилированного гемоглобина на 1 % дает возможность снизить смертность от осложнений СД на 21 %, вероятное развитие инфаркта миокарда — на 14 %, микрососудистые осложнения — более чем на 37 %, болезни периферических сосудов — на 43 % (по данным UKPDS — Британского проспективного исследования СД 2го типа, 2000 г.). Безусловно, наша тактика должна быть направлена на компенсацию углеводного обмена. Мы не должны забывать о том, что основное количество больных СД имеют избыточную массу тела, пациенты не всегда следуют рекомендациям врача в плане диетического режима, не придерживаются диеты. Поэтому в лечении СД 2го типа нужно следовать официально принятым алгоритмам с учетом всех рекомендаций и Американской, и Европейской диабетологических ассоциаций.
Очень важной является проблема развития гипогликемии у больных СД 2го типа на фоне приема сахароснижающих лекарственных средств. Было отмечено, что у пациентов с сахарным диабетом 2го типа гипогликемия возникает в связи с применением инсулина и препаратов сульфонилмочевины. Тяжелая гипогликемия имеет выраженные клинические проявления, однако легкая и умеренная может быть бессимптомной. В когорте пациентов, страдающих СД, по данным непрерывного мониторинга уровня глюкозы в крови, более чем у 50 % имеют место бессимптомные (нераспознанные) эпизоды гипогликемии (A. Chico et al. // Diabetes Care. — 2003). Однако даже бессимптомная гипогликемия может подвергать пациентов существенному риску. Гипогликемия может стать препятствием на пути к соблюдению схемы лечения. Боязнь гипогликемии является дополнительным препятствием для достижения контроля. В исследовании у пациентов с СД 2го типа продемонстрировано наличие страха гипогликемии и увеличение числа случаев легкой или умеренной и тяжелой гипогликемии (S.A. Amiel et al. // Diabet Med. — 2008). Согласно рекомендациям Американской диабетической ассоциации (2008), целевой уровень гликозилированного гемоглобина должен быть максимально приближен к нормальному значению, без значимой гипогликемии. Эпидемиологические исследования указывают на добавочное (хотя в абсолютных цифрах и небольшое) преимущество снижения уровня HbA1c с 7 % до нормального диапазона. Таким образом, целевой уровень HbA1c у конкретных пациентов должен быть максимально близок к нормальному (менее 6 %) и не сопровождаться значимой гипогликемией.
В связи с этим успех сахароснижающей терапии зависит от четырех основных факторов: контроля гликемии, отсутствия гипогликемий, сохранения функции β-клеток, контроля массы тела пациентов.
Необходимы ли новые препараты для лечения СД 2го типа?
Профессор Владимир Иванович Панькив:
— К сожалению, на сегодняшний день в Украине не существует терапии, которая замедлила бы снижение функционирования βклеток в течение длительного периода, а специалистыэндокринологи еще далеки от возможности применять для каждого больного патогенетическую терапию, которая бы полностью нормализовала нарушение углеводного обмена.
Однако в мировой практике уже имеется опыт применения современных препаратов — ингибиторов дипептидилпептидазы4. Так, 23–26 мая состоялся V Всероссийский диабетологический конгресс, в рамках которого был проведен сателлитный симпозиум по применению препаратов ДПП4. Уже давно известен тот факт, что увеличение уровня циркулирующего глюкагоноподобного пептида может улучшать функции структурных клеток. Безопасность нового класса препаратов подтверждается тем, что новые препараты не действуют на уровень гликемии у здоровых людей. Они имеют хорошие показатели по влиянию на функции bклеток, сахароснижающую активность, массу тела, ЖКТ и по соотношению цена/качество.
Профессор Евгений Николаевич Марцинник:
— Как уже говорилось выше, больных сахарным диабетом много — заболевание носит характер эпидемии. И, к сожалению, очень большая часть больных страдает декомпенсированным диабетом. С течением времени у больных диабетом второго типа снижается выработка инсулина и заболевание прогрессирует. Если на начальном этапе пациенту для компенсации достаточно одного препарата, то с течением времени необходимо добавлять в схему лечения второй препарат, а затем и третий. Это отражено в алгоритмах лечения, которые нам известны как шаг 1, шаг 2, шаг 3. Часто на первом этапе рекомендуется метформин, на втором этапе его нужно комбинировать с препаратами сульфонилмочевины, ингибиторами ДПП4.
Если бы мы выявляли диабет через месяц после его развития, для его коррекции достаточно было бы назначения монотерапии, однако в реальной ситуации часто приходится стартовать с комбинированной терапии, так как заболевание выявляется на поздних стадиях. Ввиду всего этого новые группы препаратов для лечения сахарного диабета нам в Украине просто необходимы.
Насколько важна роль инкретинов?
Профессор Нона Александровна Кравчун:
— Гормоны, о которых мы сегодня говорим, — это инкретины, группа, хорошо известная диабетологам и эндокринологам. Они способствуют секреции инсулина только в ответ на прием пищи. Самым активным из них является глюкагоноподобный пептид, однако он обладает кратковременным эффектом, поскольку в течение очень короткого времени расщепляется ферментом дипептидилпептидазой4 (ДПП4). Поэтому необходим класс ингибиторов ДПП4, который поддерживает эффекты глюкагоноподобных пептидов.
Изучение инкретинов началось еще в прошлом веке. В 1902 г. Baylis и Starling выделили фактор, вырабатываемый в тонком кишечнике, который стимулирует секрецию поджелудочной железы. В 1932 г. появился термин «инкретин». В 1964 г. был отмечен эффект инкретина при пероральном введении глюкозы (Mclntyre, Erick). В 1973 г. выделен ГИП — первый инкретин человека. В 1986 г. отмечено снижение эффекта инкретина при СД 2го типа (M. Nauck). В 1987 г. открыт ГПП1 — инкретин человека. Только в 1995 году установлено, что фермент ДПП4 расщепляет ГПП1 и ГИП. Таким образом, создание ингибитора этого фермента обеспечивает физиологический контроль гликемии, т.е. выработку инсулина исключительно в ответ на гипергликемию после приема пищи и подавление глюкагона.
На рис. 1 представлен механизм действия ингибитора ДПП4 ситаглиптина.
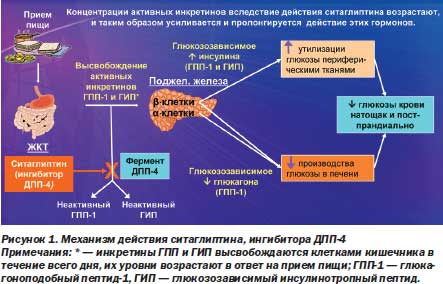
Инкретины регулируют выделение инсулина и глюкагона в ответ на повышение уровня глюкозы в крови.
Насколько эффективно сочетание ингибиторов ДПП4 с метформином?
Профессор Нона Александровна Кравчун:
— Ингибиторы ДПП4 показали хорошую эффективность в комбинации с метформином.
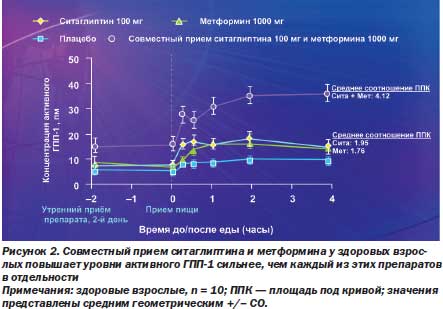
Комбинация ситаглиптина и метформина комплементарно действует на все 3 основных нарушения при сахарном диабете 2го типа: дисфункцию βклеток, инсулинорезистентность, избыточную продукцию глюкозы печенью. Ситаглиптин улучшает маркеры функции βклеток и увеличивает синтез и секрецию инсулина, опосредованно снижает избыточную продукцию глюкозы печенью, подавляя секрецию глюкагона αклетками. Метформин действует как инсулиновый сенситайзер (в печени больше, чем в периферических тканях), напрямую значительно снижает избыточную продукцию глюкозы печенью, подавляя глюконеогенез и гликогенолиз. Обратим внимание на таблицы сочетаемости ингибиторов ДПП4 с метформином. Совместный прием ситаглиптина и метформина у здоровых взрослых повышает уровни активного ГПП1 сильнее, чем каждый из этих препаратов в отдельности (рис. 2).
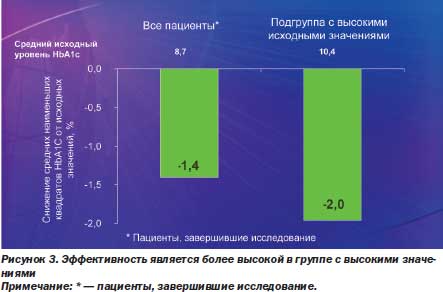
Характерно, что наилучшие показатели снижения гликозилированного гемоглобина отмечаются в группе с высокими значениями (рис. 3).
Имеются ли недостатки у препаратов нового класса — ингибиторов ДПП4?
Профессор Борис Никитович Маньковский:
— Вопрос, который активно обсуждается, но к которому я как клиницист отношусь с осторожностью, — это влияние ингибиторов ДПП4 на βклетки. Для подтверждения этого факта необходимы серьезные исследования, в которых должно быть показано, что больные, получающие этот препарат, могут находиться без инсулина определенное количество лет или месяцев.
По данным многих исследований, проблема, связанная с приемом новых препаратов, о которой мы должны знать и информировать пациентов, — это возможность развития панкреатита. При этом заметим, что панкреатит в западной литературе — это не панкреатит в нашем понимании. У нас могут поставить этот диагноз, когда человек прекрасно себя чувствует и его тошнит раз в месяц от грамма съеденного сала, а в западной медицине панкреатит — это жизнеугрожающее состояние, требующее неотложной помощи. Сейчас зафиксированных случаев панкреатита, связанных с приемом препарата, немного, и мы будем надеяться, что их и останется немного. На сегодня соотношение риск/польза склоняется в сторону пользы.
Еще одним недостатком является слабый сахароснижающий эффект. Эти препараты при применении в качестве монотерапии могут быть эффективны только на начальных стадиях заболевания. Метформин способствует снижению уровня глюкозы на 1,5–2 %, а ингибиторы ДПП4 — в лучшем случае на 1 %. В общем, это немало. И у людей с рано выявленным сахарным диабетом (к примеру, если уровень глюкозы в крови cоставляет 5,7 ммоль/л) может быть достаточно такой монотерапии. Однако при HbA1c 9 % или 10 % монотерапии, конечно же, недостаточно. При таких показателях обосновано назначение комбинированной терапии. А вот при комбинации с метформином ингибиторы ДПП4 действительно показывают хороший результат, поскольку при такой терапии у врача появляется возможность воздействовать на все звенья патогенеза диабета.
Являются ли ингибиторы ДПП4 новой модной таблеткой или научно обоснованной необходимостью? Что нового может привнести терапия СД2 типа ингибиторами ДПП4?
Профессор Нона Александровна Кравчун:
— Подведя итоги, еще раз скажем о преимуществах и недостатках ингибиторов ДПП4.
Преимущества (по данным, полученным 20 мая 2010 года):
— улучшают компенсацию углеводного обмена, положительно влияют на функции βклеток;
— минимальный риск развития гипогликемических состояний;
— не влияют на массу тела;
— применяются в самых различных сочетаниях с другими препаратами;
— достаточно хорошо переносятся пациентами.
Отрицательные стороны:
— отсутствует длительный опыт клинического применения;
— нет данных о влиянии на сердечнососудистую и иммунную системы.
На сегодняшний день проведено 25 исследований ингибиторов ДПП4. Серьезных побочных действий установлено не было. Можно сделать вывод о том, что снижение гликозилированного гемоглобина, предотвращение повышения массы тела без гипогликемического эффекта делает ингибиторы ДПП4 препаратами выбора при использовании у пациентов на ранних стадиях СД 2го типа. Они улучшают гликемический контроль как при монотерапии, так и в комбинации, но максимальная эффективность их доказана в комбинации с метформином.
Дискуссия была очень интересной и проходила на высоком научном уровне, эксперты делились своими соображениями и опытом участия в клинических исследованиях и единодушно пришли к мнению, что класс ингибиторов ДПП4 будет очень востребованным для врачейэндокринологов и их пациентов в Украине. Их доказанная эффективность обеспечивается физиологической регуляцией уровня глюкозы в крови, что приводит к наиболее важному клиническому эффекту — достижению компенсации заболевания (снижение HbA1с).
Лечение сахарного диабета — это трудная задача, не имеющая однозначных решений и подходов. Однако надежда на позитивные перемены есть, ведь наука не стоит на месте и в арсенале украинских медиков сегодня имеются все препараты, которые широко применяются в медицине развитых стран. Вдумчивый подход, осмысление и внедрение передового опыта, несомненно, откроют новые горизонты для больных СД и лечащих врачей.
Подготовила Наталья МЯГКОВА
