Газета «Новости медицины и фармации» Гастроэнтерология (337) 2010 (тематический номер)
Вернуться к номеру
Опыт применения КТ-колоноскопии в диагностическом поиске врача-гастроэнтеролога
Авторы: И.В. Кушниренко, к.м.н., с.н.с. отделения заболеваний желудка и двенадцатиперстной кишки ГУ «Институт гастроэнтерологии АМН Украины», г. Днепропетровск, С.И. Кожан, врач медицинского центра «MEDICUM», городская поликлиника № 3, г. Днепродзержинск
Версия для печати
Проблема реализации диагностических задач в практике врача-гастроэнтеролога является достаточно сложной. На сегодняшний день разработаны стандартные диагностические подходы для всех нозологий, однако разработка и внедрение новейших технологий в диагностическую практику продолжаются.
Известно, что полноценная диагностика заболеваний кишечника осуществляется с помощью комплекса диагностических процедур. Выполнение некоторых из них для пациента является достаточно сложным вследствие болезненности, анатомических особенностей и труднодоступности некоторых участков. Так, если визуализация дистальных отделов кишечника при проведении эндоскопической колоноскопии (прямая кишка, сигмовидная, нисходящая ободочная кишка) достаточно легка, то осмотр проксимальных отделов часто бывает затруднен. Эндоскопическая колоноскопия является стандартом диагностики заболеваний кишечника, однако, по данным C. Yucel с соавт. (2008), приблизительно 6–26 % эндоскопических исследований проводятся не в полном объеме и не достигают уровня слепой кишки [5]. Причинами этого являются удлинение или изгибы кишечника, дивертикулярная болезнь, спайки вследствие предшествующих хирургических вмешательств, фиксация петель кишки, спазмы кишечника. Существуют также ограничения, связанные с наличием сопутствующей патологии сердечно-сосудистой системы, легочной патологии, приемом антикоагулянтов, которые требуют минимизации риска возможных осложнений при эндоскопическом исследовании.
На сегодняшний день в арсенале врачей появилась КТ-колоноскопия (КТК) — способ диагностики патологии кишечника методом компьютерной томографии. Разработка этого метода стала возможной благодаря совершенствованию аппаратов-томо-графов и программного обеспечения, позволяющих получать достаточно полную информацию о состоянии кишечника. КТК представлена D.J. Vining, D.W. Gelfand в 1994 году, стала применяться с 1995 года и представляет собой неинвазивный метод диагностики. К преимуществам метода относят возможность быстрого получения и накопления данных, минимальную степень дискомфорта при исследовании, отсутствие необходимости в применении обезболивающих препаратов, минимальный риск перфорирования, возможность проведения исследования пациентам с тяжелой сопутствующей патологией, при которой проведение обычной колоноскопии было бы ограничено, возможность одновременного осмотра смежных органов, органов малого таза, лимфоузлов. Главным преимуществом метода является возможность оценки кишечной стенки и объемного представления патологически измененной толстой кишки за счет трехмерной реконструкции изображения.
Особенно важно применение метода для пожилых пациентов, для которых КТК становится альтернативой диагностики патологии кишечника.
Методика проведения исследования заключается в ректальном введении воздуха посредством аппарата Боброва под контролем ощущений пациента, после чего делается первая сканограмма для оценки степени наполнения толстой кишки воздухом. При удовлетворительном наполнении проводится последующее исследование.
Результаты оцениваются как на аксиальных сканах самого томографа, так и на самостоятельной рабочей станции с использованием специальных методов визуализации — построения слепка толстой кишки (напоминает ирригограмму), виртуальной колоноскопии (VRT), мультипланарных реконструкций (МPR).
Однако у метода КТК существуют и некоторые ограничения: метод предоставляет мало информации о катаральных изменениях, наличии эрозий слизистой оболочки, достаточно трудно обнаруживаются плоские повреждения. Самым большим недостатком является невозможность получения биопсионного материала для гистологического подтверждения диагноза.
В настоящее время метод нашел свое применение в онкологии и используется за рубежом с целью скрининга для диагностики полипов и опухолей толстой кишки [3, 4]. По данным исследователей P. Lefere, S. Gryspeerdt (2010), КТК является оптимальным методом для скрининга: чувствительность ее для полипов более 1 см составляет до 93 %, а специфичность — от 95 % и выше [7], что значительно превышает возможности ирригографии, для которой чувствительность в выявлении полипов составляет около 50 % [8]. Существуют и скептические высказывания относительно возможности широкого применения метода КТК для проведения скрининга колоректального рака. По данным C.D. Johnson с соавт. (2008), риск перфорации КТК составляет от 0,03 до 0,06 %, что сопоставимо с обычной колоноскопией. Риск развития осложнений возрастает при проведении исследования с внутривенным введением контраста, что увеличивает точность диагностики, но не является необходимым во всех случаях [6]. Авторы указывают на наличие радиационного воздействия, что важно и для пациентов Украины. Однако уже в 2010 году K.T. Flicek с соавт. продемонстрировали результаты исследований, свидетельствующие о возможности уменьшения лучевой нагрузки более чем на 50 % за счет увеличения скорости обработки информации [9].
Степень информативности КТК при выявлении заболеваний кишечника без характерной симптоматики остается спорной, возможно, из-за различий построения дизайна проводимых исследований и интерпретации полученных результатов, во многом зависящих от уровня квалификации специалиста, проводившего исследование [2]. Однако это не умаляет возможностей этого метода диагностики и перспектив его дальнейшего развития и применения.
Вышеизложенное свидетельствует о необходимости расширения знаний о новых методах и возможностях диагностики патологии кишечника. В нашей статье мы предлагаем несколько клинических примеров применения КТК на практике.
Исследования проведены на мультисрезовом спиральном компьютерном томографе Toshiba «Aquilion».
Клинический пример 1. Пациент- ка Ф., 54 года. Болеет в течение 5 месяцев. Обратилась в клинику ГУ «Институт гастроэнтерологии АМН Украины» с жалобами на периодические тупые боли в правой половине живота, усиливающиеся через 2,5 часа после приема пищи, вздутие, периодическое урчание в животе, неустойчивый стул, умеренную слабость. В анамнезе отмечает оперативные вмешательства: аппендэктомию, гистеросальпингоовариэктомию по поводу фибромиомы тела матки. По результатам обследования по месту жительства: выявлена легкая анемия (Hb 112 г/л), по данным ирригографии — признаки колита, спаечной болезни кишечника. Лечение, проводимое по месту жительства, включавшее спазмолитики, пробиотики, эффекта не дало. При объективном исследовании обращало на себя внимание наличие умеренно болезненного уплотнения при пальпации восходящего отдела толстой кишки.
Учитывая данные ирригографии о наличии спаечного процесса в брюшной полости, возможное расположение патологического процесса в восходящем отделе толстой кишки, что затруднило бы проведение эндоскопической колоноскопии, пациентке была выполнена КТК.
По результатам исследования (протокол № 6659) выявлены дефект наполнения и деформация восходящего отдела толстой кишки (рис. 1, 2).
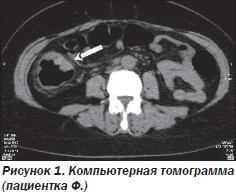
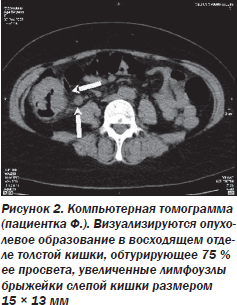
На рис. 3 представлена мультипланарная реконструкция (фронтальный срез), на рис. 4 — трехмерное изображение толстой кишки, демонстрирующее возможности метода.
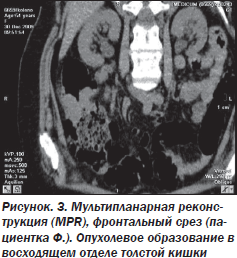
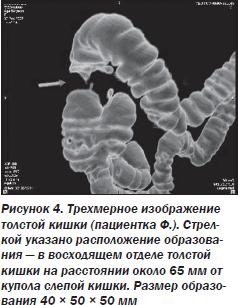
Стрелкой указано расположение объемного образования в восходящем отделе толстой кишки: неравномерное циркулярное сужение просвета кишки за счет образования, распространяющегося по ее ходу. Внутренний контур образования четкий, бугристый, окружающая жировая клетчатка на этом уровне инфильтрирована.
Пациентка была направлена для дальнейшего обследования и лечения к онкологу. Гистологически подтверждено наличие умеренно дифференцированной аденокарциномы, проведено оперативное лечение.
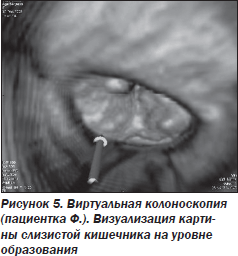
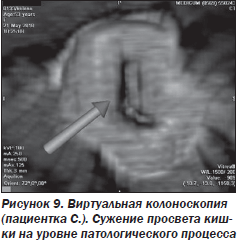
Клинический пример 2. Пациентка С., 55 лет, направлена в ГУ «Институт гастроэнтерологии АМН Украины» в связи с отсутствием эффекта от лечения по месту жительства. При поступлении предъявляла жалобы на периодические боли в левой половине живота, появление которых пациентка связывала с погрешностями в питании (приемом жирной, жареной пищи, овощей). Кроме того, беспокоили периодическая тошнота, тяжесть в животе после приема пищи, частые отрыжки воздухом. Изменения характера дефекации при опросе не отмечала. Считала себя больной в течение 8 месяцев. В анамнезе отмечает снижение массы тела на 11 кг в течение года, которое связывает с ограничениями в режиме питания.
По месту жительства был выполнен ряд исследований: общий анализ крови — без патологических изменений, ультразвуковое исследование органов брюшной полости — УЗ-признаки хронического панкреатита, хронического бескаменного холецистита; рентгеноскопия органов брюшной полости — рентген-признаки хронического гастродуоденита, хронического колита, ирригография — органических сужений, дефектов наполнения не выявлено, ректороманоскопия — суб-атрофический проктит.
Лечение, проводимое по месту жительства, включало в себя прием спазмолитиков, панкреоферментов, пробиотиков. Стабильного эффекта от лечения пациентка не отмечала, в связи с чем была направлена в клинику с диагнозом: хронический панкреатит с умеренно выраженным болевым и диспепсическим синдромом, стадия обострения. Хронический бескаменный холецистит, стадия нестойкой ремиссии. Хронический колит.
При объективном исследовании отмечена бледность кожных покровов, при пальпации — умеренная болезненность по ходу толстой кишки. При дальнейшем обследовании в крови выявлены анемия легкой степени (Hb 106 г/л), увеличение СОЭ до 27 мм/ч. Анализ кала на скрытую кровь негативный. В план обследования включена сигмоскопия, при проведении которой на глубине 20 см выявлено сужение просвета толстой кишки, затруднявшее дальнейшее продвижение эндоскопа, и диагностировано заболевание сигмовидной кишки, взята биопсия.
Для уточнения объема и глубины поражения, состояния лимфоузлов, выявления метастазов назначена КТК (протокол исследования № 8133) (рис. 6).
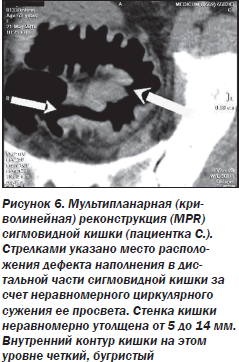
На следующих рисунках наглядно продемонстрированы выявленные анатомические особенности строения кишечника пациентки С., не позволившие установить диагноз при проведении ирригографии, поскольку петля сигмовидной кишки была расположена в горизонтальной плоскости, а дефект наполнения определялся в ее дорсальной части (рис. 7, 8).
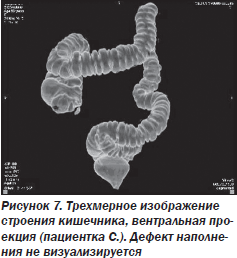
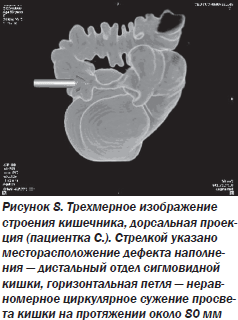
Результаты гистологического исследования подтвердили наличие умеренно дифференцированной аденокарциномы. Пациентка направлена на лечение к онкологу, проведено оперативное лечение.
Клинический пример 3. Пациентка Г., 55 лет, с диагнозом «хронический гастродуоденит с сохраненной секрецией, обострение. Хронический бескаменный холецистит, обострение» направлена терапевтом в Институт гастроэнтерологии АМН Украины в связи с отсутствием эффекта от лечения по месту жительства.
При поступлении больная жаловалась на тупые боли в правом подреберье, усиливающиеся через 1,5–2 часа после приема пищи и не зависящие от качества принимаемой пищи, периодическую горечь во рту, тошноту. Данные анамнеза без особенностей, травм и операций не было. Изменений характера дефекации при опросе выявлено не было.
При объективном исследовании: кожные покровы обычной окраски, при пальпаторном исследовании живота определялась чувствительность в правом подреберье и по ходу восходящего отдела толстой кишки.
В результате проведенных исследований изменений в крови не выявлено. На основании ультразвукового исследования брюшной полости выставлен диагноз хронического бескаменного холецистита, хронического панкреатита, ректороманоскопии — субатрофического проктита, сфинктерита. Проведение ирригографии позволило определить признаки колита, при этом органических сужений и дефектов наполнения не выявлено. При исследовании кала на скрытую кровь признаков кровотечения не выявлено.
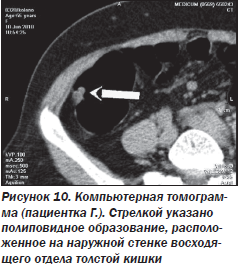
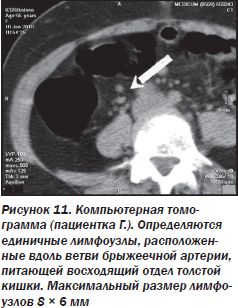
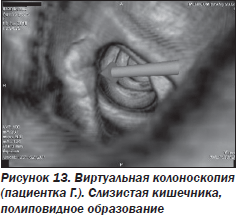
Проведенное лечение с включением спазмолитиков, холеретиков, пробиотиков оказалось неэффективным, в связи с чем было принято решение о проведении компьютерной томографии с колоноскопией, позволившей выявить образование полиповидной формы размером 20 × 10 × 10 мм, с четким неровным контуром в восходящем отделе толстой кишки (протокол исследования № 8320) (рис. 10, 11).
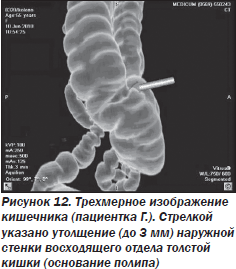
При моделировании трехмерного изображения кишечника на расстоянии около 85 мм от купола слепой кишки визуализируется площадкообразное утолщение стенки кишки (основание полипа) на протяжении до 16 мм (рис. 12).
Для гистологического подтверждения диагноза пациентке проведена эндоскопическая колоноскопия с биопсией, в результате которой наличие полипа кишечника подтвердилось. Анализ биоптатов позволил установить окончательный диагноз: тубуло-ворсинчатая аденома с выраженной дисплазией. Больная направлена на лечение к онкологу, выполнено оперативное лечение.
Таким образом, приведенные клинические примеры демонстрируют расширившиеся возможности диагностики онкологических заболеваний кишечника с помощью современного метода — КТ-колоноскопии. Применение его показано и для визуализации труднодоступных при традиционной колоноскопии участков (клинический пример 1), и в случае сложностей диагностики вследствие анатомических особенностей строения кишечника пациента (клинический пример 2). Клинический пример 3 демонстрирует необходимость сохранения онконастороженности врача при отсутствии эффекта от проводимого лечения и возможности КТ-колоноскопии для раннего выявления онкологической патологии кишечника.
КТ-колоноскопия — современный метод, развитие которого является перспективным для повышения информативности диагностики заболеваний кишечника и в целом усовершенствования качества оказания медицинской помощи больным.
1. Колесник Е.А. Колоректальный рак: современные подходы к диагностике и лечению // Здоров’я України. — 2007. — № 11–12. — С. 25.
2. Johnson C.D., Chen M.-H., Toledano A.Y. et al. Accuracy of CT Colonography for Detection of Large Adenomas and Cancers // N. Engl. J. Med. — 2008. — № 359. — P. 1207-1217.
3. Pickhardt P.J., Hassan C., Laghi A. et al. Clinical Management of Small (6- to 9-mm) Polyps Detected at Screening CT Colonography: A Cost-Effectiveness Analysis // Am. J. Roentgenol. — 2008. — № 191(5). — P. 1509-1516.
4. Colorectal Cancer Screening. NCCN Clinical Practice Guidelines in Oncology. — National Comprehensive Cancer Network, Inc., 2009. — Version 1.2010, 10/23/09. — Режим доступа: http://www.medscape.com/viewarticle/712885.
5. Yucel C., Lev-Toaff A.S., Moussa N. et al. CT Colonography for Incomplete or Contraindicated Optical Colonoscopy in Older Patients // Am. J. Roentgenol. — 2008. — № 190(1). — P. 145-150.
6. Johnson C.D., Chen M.H., Toledano A.Y. et al. CTC Screening (Virtual Colonoscopy): Is It Virtually Ready to Replace Optical Colonoscopy? // N. Engl. J. Med. — 2008. — № 359. — P. 1207-1217.
7. Lefere P., Gryspeerdt S. Virtual Colonoscopy: A Practical Guide. — 2nd Rev. Ed. — Springer, 2010. — 252 p.
8. Rex D.K. National CT Colonography Trial Results // Journal Watch. — 2008. — № 7(9).
9. Flicek K.T., Hara A.K., Silva A.C. et al. Reducing the Radiation Dose for CT Colonography Using Adaptive Statistical Iterative Reconstruction: A Pilot Study // Am. J. Roentgenol. — 2010. — № 195(1). — P. 126-131.
