Газета «Новости медицины и фармации» 20 (346) 2010
Вернуться к номеру
Кадрові проблеми, що спрямовані на якість і безпеку медичної допомоги (погляд звичайних лікарів)
Авторы: Б.Г. Веденко, к.м.н., Ф.В. Мельник, Вінницька обласна клінічна лікарня ім. М.І. Пирогова, В.Г. Даценко, к.м.н., заслужений лікар України, А.В. Даценко, к.м.н., Вінницький обласний клінічний диспансер радіаційного захисту населення
Версия для печати
В останні роки багато уваги приділяється підвищенню якості й безпеки медичної допомоги. Відомо, що на ці показники впливають: своєчасне й повне обстеження хворих; спадкоємність між поліклінікою та стаціонаром; постійний моніторинг доцільності госпіталізації; упровадження нових методик діагностики та лікування; систематична оцінка діяльності відділень і служб лікарень; підвищення кваліфікації медичного персоналу, особливо лікарів та медичних сестер; забезпечення лікувального закладу медичною технікою, апаратурою, фармацевтичними препаратами; навчання керівників підрозділів лікарень методам контролю за якістю діагностично-лікувального процесу з наступною інформацією про наслідки перевірки та ін. Тільки комплексна оцінка якості лікування сприяє його покращенню. Якість та безпека медичної допомоги повинні стати основною справою кожного медичного працівника.
Что требуется от медицины? Совсем «немногое»: правильный диагноз и хорошее лечение.
Акад. Н.Н. Амосов
Качество начинается с организации… необходимо, чтобы весь персонал выработал «привычку» совершенствовать качество.
Р. Шонбергер
Отже, безпека й якість медичної допомоги залежать від професіоналізму медичних працівників усіх рангів, суворого виконання ними посадових функцій, атестації робочих місць, дотримання внутрішнього трудового розпорядку, людяності та дисципліни.
У методичному документі ВООЗ «Керівництво з розробки стратегій забезпечення якості й безпеки з позиції системи охорони здоров’я» (2008) виділяється п’ять типів стратегій забезпечення якості:
1. Стратегії, спрямовані на кадри медичної і санітарної допомоги.
2. Стратегії, спрямовані на організаційні заходи медико-санітарної допомоги.
3. Стратегії, спрямовані на медичні препарати і технології.
4. Стратегії, спрямовані на пацієнтів.
5. Стратегії, спрямовані на організацію фінансового забезпечення.
Щодо вирішення кадрових стратегій, то сюди можна віднести такі основні питання:
а) підготовка медичних кадрів;
б) висока моральність медичних працівників;
в) створення їм належних умов праці, проведення атестації робочих місць;
г) терміновий перехід на повсюдне обов’язкове дотримання стандартів обстеження та лікування;
д) наявність у працівників посадових інструкцій, планів і графіків роботи;
е) мотивація медичних працівників (бажання виконати певну роботу);
ж) необхідність укладення трудових договорів на певний термін (хоча б для працівників провідних медичних закладів).
Таким чином, від рівня кваліфікації медичних працівників, від того, що вони ставляться до своєї роботи, у першу чергу залежить якість надання медичної допомоги та її безпека.
Система медичної освіти, відповідно до стандартів Всесвітньої федерації медичної освіти, має три послідовні етапи, які нерозривно поєднані між собою, бо кожний наступний етап грунтується на попередньому й забезпечує новий, вищий за попередній рівень підготовки лікарів та медичних сестер.
На першому етапі (додипломна підготовка) і другому (післядипломна підготовка) ми зупинятись не будемо. Тільки дві ремарки:
1) щоб дати можливість учитись бажаючим розумним дітям, але з бідних родин, необхідно передбачити їм оформлення тривалого банківського кредиту на навчання під невеликий відсоток;
2) потрібно вітати проведення незалежного тестування абітурієнтів.
Третій етап освіти — це безперервне удосконалення знань лікаря та медичної сестри впродовж їх роботи. Воно передбачає підвищення професійного рівня, що гарантує надання медичної допомоги відповідно до розвитку медичної науки й техніки.
Обов’язок і відповідальність за підвищення особистих знань лежать безпосередньо на медичному працівнику, а контроль за цим процесом — на керівниках підрозділу та закладу, де він працює. Недостатньо вірно визначити, хто відповідає, важливі й методи контролю.
Формами підвищення професійного рівня лікаря можуть бути:
— стажування (як у клініках України, так і за кордоном);
— участь у з’їздах, конгресах, семінарах із виступами, відвідування лекцій на кафедрах навчальних закладів, робота в медичних товариствах (яка, на жаль, в останні роки зовсім занепала);
— робота з більш досвідченими лікарями (участь у консиліумах, консультація хворих завідуючим відділенням, участь у показових операціях, обстеженнях тощо);
— на обходах відділення завідуючим, доцентом, професором із наступним обговоренням діагностично складних хворих — з’ясування так званої іншої думки, іншого погляду на захворювання;
— навчання за складеним і затвердженим завідуючим відділенням планом (самостійне вивчення тих чи інших розділів медицини);
— участь у патологоанатомічних, клінічних конференціях відділення, лікарні, участь у роботі лікувально-контрольних комісій, засіданнях медичної ради;
— робота в медичних бібліотеках (знайом- ство з новими роботами, періодичними медичними виданнями, вивчення підібраного матеріалу за фахом і суміжними дисциплінами);
— регулярне проходження атестації та ін.
Для підвищення кваліфікації лікарів і медичних сестер необхідно знайомити їх із роботою показових відділень лікарні, проводити пізнавальні виїзди до інших лікарень для обміну досвідом роботи, демонструвати наукові медичні фільми.
Безпосереднє удосконалення знань обов’язково проводиться кожні 3–5 років на відповідних кафедрах учбових закладів удосконалення лікарів. Ми вважаємо, що цей термін раціональніше скоротити до двох років, а тривалість курсів — до 7–14 днів. Це дасть змогу оперативніше доносити до курсантів останні новини медичної науки, а не з року в рік переказувати старі, незначно доповнені конспекти й ненадовго розлучати сім’ї.
Крім того, слід звертати увагу й на присутність курсантів на заняттях. Щоб не було такого, що приїхав він на курси, відмітився — і його відпустили додому. Перед закінченням терміну «навчання» знову приїхав і отримав залік. Кому потрібне таке формальне удосконалення?
Необхідно частіше планувати виїзні цикли навчання.
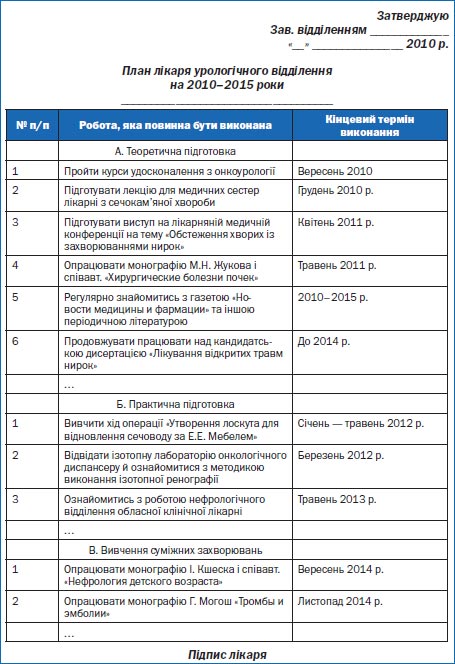
У пошуках більш ефективних форм підвищення фахового рівня лікарів виникла ідея впровадження «макету ідеального лікаря». Це повинна бути довгострокова (розрахована на 3–5 років) програма вдосконалення теоретичних і практичних знань і навичок, якими повинен володіти фахівець певного профілю. У перспективний план вносяться зобов’язання з вивчення монографій, журнальних статей, опанування певними методами досліджень, процедур, хірургічних втручань, проходження курсів підвищення кваліфікації або стажування й інформації і т.д. Плани індивідуальні, оскільки мають суттєві відмінності залежно від стажу роботи за фахом, кваліфікації та інших даних кожного лікаря.
Копії планів знаходяться у завідуючого відділенням, який повинен систематично контролювати їх виконання. Лікарі періодично звітують перед завідуючим відділення про хід виконання взятих зобов’язань.
Наводимо орієнтовний план-макет «ідеального лікаря» урологічного відділення на 2010–2015 роки.
Орієнтуючись на цей план, лікар складе персональний план на поточний рік. У річний індивідуальний план включаються ті розділи плану «ідеального лікаря», виконанням яких можливе в поточному році залежно від підготовки лікаря, наявності тієї чи іншої апаратури та інших можливостей.
Для керівників підрозділів лікарні можна рекомендувати проведення занять за такими схемами:
1. Сучасний стиль управління та його вплив на колектив.
2. Міжособистісне спілкування для ефективного управління.
3. Основи людської поведінки й мотивації.
4. Форми та стиль здійснення комунікації.
Курсант після закінчення занять повинен уміти:
— розробити план (графік) роботи групи людей;
— застосувати принципи та заходи зворотного зв’язку під час роботи з колективом:
— відпрацювати прийняту форму лідерства для мотивації колективу й окремої особи;
— застосувати уміння формувати групу людей і управляти її справами;
— досягти кращих наслідків під час роботи з колективом шляхом уміння слухати, спостерігати, коротко і чітко формулювати свої думки, ідеї, рішення;
— улагоджувати розбіжності серед людей;
— аналізувати витрати та втрати робочого часу, а також визначати боротьбу з основними «поглинувачами» часу:
— оцінити необхідність проведення нарад і підвищити свою особисту ефективність, члена робочої наради.
Під час проведення занять необхідно акцентувати увагу керівників:
— на позитивному підході до проблем співробітників;
— розумінні людей;
— формуванні в керованому колективі відчуття оптимізму;
— підвищенні своєї ефективності й авторитету під час роботи з колективом.
Наприкінці року в підрозділах лікарні бажано проводити заняття-розбори для виявлення якості засвоєння матеріалу. Кращих фахівців бажано рекомендувати на підвищення по роботі, підвищення або підтвердження кваліфікаційної категорії чи надання грошової винагороди.
В організації роботи сучасного трудового колективу досить важливе значення надається питанням етичного виховання (моральності). Медична етика деонтологія в трудовому колективі лікарні складається з двох основних компонентів: взаємовідносин членів колективу між собою на всіх рівнях і відносин між персоналом, хворими та їх родичами. Від першого (взаємовідносини співробітників відділення) залежить морально-психологічний клімат у колективі, а звідси всі показники трудової дисципліни й виробничої діяльності; від другого — авторитет відділення, спокій хворих і кращі умови лікувально-діагностичного процесу. Отже, успіх лікування залежить і від взаємовідносин між медичними працівниками і хворими. Уважні, сердечні, привітні відношення, товариськість, акуратність, доброзичливість щодо підлеглих допоможуть завоювати довіру хворого.
Лікарі відділення повинні бути прикладом у дотриманні медичної етики і виховувати високі моральні якості у всіх членів колективу. Культура поведінки — невід’ємна складова частина культури людського суспільства. Лікар повинен бути гарним психологом, який може піднести настрій хворого, викликати у нього віру в щасливий порятунок, переконати в необхідності пройти те чи інше обстеження або погодитись на операцію.
Не менш важливим у покращенні діагностично-лікувального процесу є його стандартизація. Важливе значення для стандартизації обстеження в лікування мають протоколи надання медичної допомоги. Стандартизація — це встановлення єдиних обов’язкових норм і правил процесів діагностики та лікування, що сприяє покращенню їх якості та безпеки.
На наш погляд, діагностично-лікувальні стандарти (протоколи) потрібно складати з більшим ухилом у бік деталізації тих чи інших діагностичних вказівок. Під час стандартизації методів лікування, особливо призначення медикаментів, необхідно там, де це можливо, обмежуватись тільки зазначенням тої чи іншої групи потрібних ліків (наприклад: сечогінні засоби; препарати, що впливають на згортання крові; жовчогінні; антиаритмічні препарати та інші). Немає потреби деталізувати їх дози, термін приймання, бо ці параметри індивідуальні й залежать від багатьох причин, які неможна передбачити у протоколах. Лікар повинен мати право подумати, що краще призначити з цієї групи і на який термін, він може й має право мати «свій стандарт», інакше ми будемо виховувати роботів від медицини, а не медиків. До того ж у будь-який час лікар може опинитись «крайнім», якщо у протоколах надання медичної допомоги будуть зазначені дорогі імпортні препарати, яких на той час у медичному закладі не буде, і він їх не призначить. Завжди повинен бути принцип «вільного маневру», що полягає у тому, щоб виконавці протоколів мали змогу застосувати творчу ініціативу залежно від меж, передбачених протоколом.
Прийняті раніше деякі протоколи потребують суттєвого вдосконалення й опрацювання. Більшість із них прийняті без погодження з провідними фахівцями, без урахування вартості рекомендованих медикаментів, ефективності їх дії, пріоритету національного виробника.
Крім того, у протоколах обов’язково повинні бути стандарти кінцевих результатів якості лікування, вони мусять віддзеркалювати конкретні вимоги певних показників, яких потрібно дотримуватись перед випискою хворого (табл. 1).
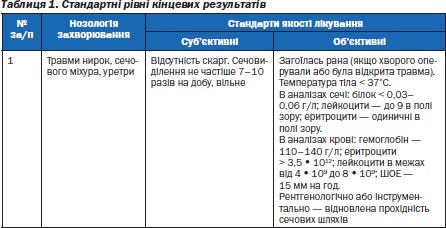
Лікарі, які користуються протоколами обстеження та лікування, повинні суворо виконувати прийняті й затверджені стандарти і не допускати помилок. Інакше буде, як сказав мудрець: «Якщо дорога не веде до храму, то навіщо така дорога?»
Велике значення у покращенні якості роботи медичних закладів відіграє проблема мотивації співробітників. Мотивація — спонукання людини виконати певну роботу, спрямовану на вирішення поставленого завдання. Дейл Карнеги стверджував, що у світі існує тільки один-єдиний спосіб переконати нас що-небудь зробити. Тільки один єдиний спосіб — змусити захотіти це зробити.
Мотивація співробітників має таку мету:
— підвищити їх бажання виконати поставлені перед ними завдання;
— закріпити участь людини в певній роботі;
— покращити якість їх роботи.
Для мотивації співробітників керівник повинен розуміти людей і мати до них гнучкий підхід.
Якщо є стимул до хорошої роботи, то спосіб досягнення поставленої мети завжди знайдеться. Головне — це прагнення до удосконалення. Вирішується воно за допомогою виховання у співробітників звички постійно покращувати свою роботу. Основне завдання полягає в тому, щоб одразу робити все правильно.
Одним із способів мотивації може бути укладання трудового договору на певний термін, але не більше ніж на три роки між адміністрацією медичного закладу та працівником, за яким він зобов’язується виконувати роботу згідно з посадовими обов’язками з підпорядкуванням внутрішньому трудовому розпорядку, а медичний заклад зобов’язується платити йому заробітну плату. Якщо співробітник працює професійно, то договір може бути пролонгований знову на певний термін, але для цього за перші три роки він повинен показати, на що здатний і до чого прагне.
У відділеннях лікарні, як елемент мотивації хворих, повинні бути вивішені стенди з досягненнями колективу, почесні грамоти та інші нагороди за якість роботи (якщо такі є).
Неабияке значення в підвищенні якості діагностики та лікування має розмір заробітної плати медичних працівників. Вона в нас — одна із найнижчих у країні. За даними Держкомстату, у листопаді 2009 року середня загальна заробітна плата по країні становила 1955 грн (це понад 246 доларів США). Багато медиків у нас таку отримували?
Таким чином, як один із заходів покращення якості лікування хворих, необхідно терміново підвищити заробітну плату працівникам хоча б до рівня середньої в промисловості, а в медичних працівників, які займаються безпосередньо лікуванням хворих, вона повинна бути значно вищою, бо хіба є щось складніше, навіть у промисловості, ніж організм людини? І що є дорожчим за життя та здоров’я?
Атестація робочих місць — це комплексна оцінка відповідності кожного робочого місця нормативним вимогам і передовому досвіду роботи, яка проводиться з метою найбільш ефективного використання людського чинника, а також підвищення технічної й технологічної організації рівня робочого часу, сприяє впровадженню прогресивних рішень і досягнень науки та техніки.
Атестація робочих місць служить підвищенню творчої ефективності працівників, виявленню і використанню внутрішньолікарняних резервів для забезпечення росту продуктивності праці, підвищення якості обстеження й лікування, удосконалення техніки безпеки, пропаганди передового досвіду в області раціональної організації праці, зниженню витрат робочого часу.
В основу визначення робочого місця покладені принципи функціонального розподілу праці. Кількість місць не залежить від кількості змін. Наприклад, якщо медичні сестри працюють на певному посту в денну й нічну зміну, то такий пост потрібно розглядати як одне робоче місце, що функціонує цілодобово.
Атестація робочих місць повинна стати суттєвим фактором активізації праці, підвищення кваліфікації, раціонального оснащення медичних закладів. Забезпечення якості роботи на кожному робочому місці найбільш точно виражає суть концепції управління якістю.
Хотілось би ще підкреслити, що порядок на робочому місці — це, по-перше, вимога техніки безпеки і, по-друге, гордість за своє відділення, медичний заклад. Кожен співробітник повинен постійно слідкувати за порядком на ньому, щоденно перевіряти роботу устаткування та апаратури. Усе це буде сприяти програмі бездефектної праці.
Для нормальної організації роботи будь-якого підрозділу медичного закладу й виконання поставлених перед ним завдань особлива увага повинна бути приділена розробці посадових інструкцій для кожного працівника. Це дозволить інтенсифікувати їх діяльність, оцінити кількісну і якісну сторону роботи, підвищить трудову ініціативу.
Для створення посадових інструкцій використовуються діючі накази й розпорядження, положення про даний структурний підрозділ, обсяг і характер праці на тому або іншому робочому місці. Після обговорення в колективі інструкції візуються юристом, затверджуються керівником установи й зберігаються на робочих місцях. Кожен співробітник повинен ознайомитись зі своєю посадовою інструкцією та поставити свій підпис. Інструкції періодично переглядаються, і при потребі вносяться корективи. Рівень якості вимірюється ступенем відповідності виконаної роботи, її проектним кінцевим результатом (стандартом).
Контроль виконаної роботи — це стандартна вимога управління якістю, яку можна розділити на три частини:
1) установлення фактичного стану справ:
2) оцінка цього стану;
3) висновки, що випливають з оцінки.
На перших двох пунктах зупинятись не будемо, оскільки встановлення фактичного стану та його оцінка залежать від профілю перевірки й отриманих завдань, що неможливо передбачити і щодо чого неможливо дати поради в короткій статті.
Нарешті, ставлення до висновків (найбільше це стосується кадрової політики) — це уже проблема стосунків «керівник — підлеглий». Уся поведінка підлеглого, що впливає на роботу, обов’язково повинна ураховуватись і відмічатись оцінкою й висновками. Психологічна закономірність, про яку йде мова, полягає в тому, що реакція на людську поведінку тим ефективніша, чим швидше вона відбувається. Ця закономірність повністю враховується на практиці, коли мова йде про покарання, і зовсім ігнорується, коли мова іде про заохочення.
На закінчення слід відмітити, що основними принципами комплексного управління якістю є:
1) постійне забезпечення якості та її безпеки під час надання медичної допомоги;
2) контроль за діагностично-лікувальним процесом кожного хворого шляхом вимірювання показників якості. Для тих керівників, хто дійсно серйозно розглядає проблему якості лікування, метод статистичної вибірки неприйнятний;
3) обов’язкове вірогідне рекламування якості лікування.
Отже, якісне медичне обслуговування — це коли з максимальною ефективністю й безпечністю задовольняються медичні потреби людини.
1. Веденко Б.Г. Роль должностных инструкций в повышении качества лечебно-диагностического процесса в урологическом отделении // Третья областная конференция по сексопатологии и актуальным вопросам урологии. — Днепропетровск, 1984. — С. 88-89.
2. Веденко Б.Г. Контроль за качеством стационарной медицинской помощи // Сов. здравоохр. — 1987. — № 1. — С. 37-38.
3. Веденко Б.Г. К критериям оценки качества лечебного процесса в отделениях стационара // Сов. здравоохр. — 1989. — № 12. — С. 14-15.
4. Веденко Б.Г. Управление качеством лечебного процесса в отделениях стационара // Сов. здравоохр. — 1990. — № 7. — С. 6-8.
5. Веденко Б.Г., Веденко Л.Б., Мельник Ф.В., Даценко А.В., Даценко В.Г. Контроль за якістю лікування у відділеннях стаціонару // Главный врач. — 2010. — № 4. — С. 57-58.
6. Веденко Б.Г., Голяченко О.М., Коляденко А.П. Роль определения должностных функций в деле улучшения управления стационаром // Научная организация труда в крупном многопрофильном стационаре. Сборник научных работ. — М., 1981. — С. 41-42.
7. Веденко Б.Г., Гунько П.М., Ковальчук В.П. Управлінський процес завідуючого відділенням лікарні (в алгоритмах і схемах). — Вінниця: ТОВ «Консоль», 2004. — 182 с.
8. Веденко Б.Г., Ковальчук В.П. Роль завідуючого відділенням стаціонару у визначенні коефіцієнту трудового впливу співробітників // Проблеми і перспективи розвитку охорони здоров’я у Житомирській області: Матеріали науково-практичної конференції, присвяченої 100-річчю заснування обласної лікарні ім. О.Ф. Горбачевського. — Житомир, 1995. — С. 41-43.
9. Веденко Б.Г., Коляденко А.П. Некоторые пути улучшения использования коечного фонда // Врачебное дело. — 1982. — № 5. — С. 118-121.
10. Веденко Б.Г., Коляденко А.П. Некоторые пути интенсификации лечебно-диагностического процесса в отделениях больницы // Сов. здравоохр. — 1983. — № 11. — С. 21-22.
11. Веденко Б.Г., Коляденко А.П. Интенсификация лечебного процесса в отделениях стационара // Сов. здравоохр. — 1984. — № 3. — С. 10-12.
12. Веденко Б.Г., Коляденко А.П., Гладких С.Н. Аттестация рабочих мест в больнице // Сов. здравоохр. — 1988. — № 1. — С. 16-18.
13. Веденко Б.Г., Коляденко А.П. Стандарты качества лечения больных в отделениях стационара // Врачебное дело. — 1991.– № 12. — С. 104-107.
14. Воробьев К.Л. К обеспечению прав граждан в сфере здравоохранения через реформы отрасли // Новости медицины и фармации. — 2009. — № 22. — С. 17-19.
15. Гунько П.М., Веденко Б.Г., Ковальчук В.П., Стойка В.В. Організація роботи завідуючого відділенням. — Вінниця: ТОВ «Консоль», 2003. — 304 с.
16. Даценко В.Г., Веденко Б.Г., Мельник Ф.В. Організація роботи лікаря лікувального закладу / За ред. Б.Г. Веденка. — Вінниця: ДП «Державна картографічна фабрика», 2009. — 256 с.
17. Дзяк Г.В., Лехан В.М., Березницький Я.С. Підхід до управління якістю медичного обслуговування в Україні // Здоров’я України. — 2010. — № 8. — С. 24-25.
18. Ковалевский С. Руководитель и подчиненный. — М.: Прогресс, 1973. — 190 с.
19. Лехан В., Гук А. Методичні підходи до розробки медичних стандартів // Главный врач. — 2003. — № 1. — С. 33-40.
