Международный неврологический журнал 2 (48) 2012
Вернуться к номеру
Принципы дифференцированной терапии мышечно-скелетной боли, связанной с нарушениями биомеханики позвоночного столба
Авторы: Ярошевский А.А., Харьковская медицинская академия последипломного образования
Рубрики: Неврология
Разделы: Клинические исследования
Версия для печати
В статье на основании обследования и лечения 415 пациентов с вертеброгенными мышечно-тоническими синдромами разной локализации преставлены принципы системы восстановительной терапии, заключающиеся в сочетании немедикаментозной и медикаментозной терапии. При немедикаментозной терапии целесообразно сочетать мануальную терапию, рефлексотерапию (акупунктуру), лечебную гимнастику, что позволяет обеспечить коррекцию постурального мышечного дисбаланса, выработку нового динамического стереотипа, симметризацию мышечного корсета, ликвидацию миофасциальной дисфункции, а также воздействие на вегетативно-эмоциональные расстройства. Показана необходимость дифференцированного применения медикаментозной терапии (нестероидными противовоспалительными и нейрометаболическими препаратами).
Summary. In the article on the basis of examination and treatment of 415 patients with musculo-tonic vertebrogenic syndromes in different locations the principles of rehabilitation therapy system, consisting in combination of non-drug and drug therapy, are presented. In the non-pharmacological treatment it’s expedient to combine manual therapy, reflexotherapy (acupuncture), therapeutic exercises, which enable the correction of postural muscle imbalance, development of new dynamic stereotype, pectoral girdle symmetrization, the elimination of myofascial dysfunction, and also the impact on vegetative emotional disorders. There had been shown the necessity of differentiated application of drug therapy (non-steroidal anti-inflammatory drugs and neurometabolic ones).
Резюме. У статті на підставі дослідження та лікування 415 пацієнтів із вертеброгенними м’язово-тонічними синдромами різної локалізації подані принципи системи відновлювального лікування, що полягають у поєднанні немедикаментозної та медикаментозної терапії. При немедикаментозній терапії доцільно поєднувати мануальну терапію, рефлексотерапію (акупунктуру), лікувальну гімнастику, що дозволяє забезпечити корекцію постурального м’язового дисбалансу, вироблення нового динамічного стереотипу, симетризацію м’язового корсета, ліквідацію міофасціальної дисфункції, а також вплив на вегетативно-емоційні порушення. Показана необхідність диференційованого застосування медикаментозної терапії (нестероїдними протизапальними та нейрометаболічними препаратами).
Скелетно-мышечная боль, нарушения биомеханики позвоночного столба, немедикаментозные и медикаментозные методы терапии.
Key words: musculoskeletal pain, disorders of spine biomechanics, drug and non-drug therapy.
Ключові слова: скелетно-м’язовий біль, порушення біомеханіки хребта, немедикаментозні й медикаментозні методи терапії.
Заболевания мышечноскелетной системы сравнимы с пандемией, так как занимают второе место по числу обращений после острых респираторных заболеваний и третье место по госпитализации в общеклинической практике. Эпизоды неспецифической мышечноскелетной боли в течение жизни беспокоят 60–85 % населения. В Украине вертеброгенные болевые синдромы в общей структуре заболеваемости с временной утратой трудоспособности занимают второе место и составляют до 20–30 %, а в структуре заболеваемости периферической нервной системы — до 80 % случаев утраты трудоспособности.
В Международной статистической классификации болезней — МКБ10 боли в спине отнесены к заболеванием костномышечной системы и соединительной ткани. К дорсалгиям относят болевые синдромы, связанные с формированием триггерных точек (ТТ) в фасциях и мышцах. Мышечноскелетные болевые синдромы могут наблюдаться как вне зависимости от вертеброгенной патологии (первичная миофасциальная дисфункция), так и осложнять практически любые вертеброгенные боли (вторичная миофасциальная дисфункция), а в основе их патогенеза и развития болевого синдрома лежит мышечный спазм, что и проявляется рефлекторными мышечнотоническими синдромами. При длительном существовании мышечного спазма возникает цепь биохимических и патофизиологических реакций (ишемия, гипоксия, дистрофические изменения) с образованием триггерных точек, которые сначала являются активными, а затем становятся латентными и служат источником болевой афферентации.
Несмотря на существующие подходы к терапии, на сегодняшний день не существует единого метода, способного оказывать стойкий терапевтический эффект при мышечноскелетной боли. Последние годы все большее внимание врачей всех специальностей привлекают методы восстановительной медицины — мануальная терапия, акупунктура, лазеротерапия и др., которые с позиции теории функциональных систем направлены не только на ликвидацию симптомов, но и на восстановление функциональных резервов здоровья в целом. При этом медикаментозная и немедикаментозная терапия рассматриваются как альтернатива, а не как дополнение друг к другу. Поэтому нашей задачей явилась разработка и обобщение принципов терапии мышечноскелетной боли.
Наш опыт наблюдения и лечения 415 пациентов, страдающих рефлекторными мышечнотоническими синдромами шейного, грудного, поясничнокрестцового уровней, позволил выявить некоторые клиниконеврологические и вертеброневрологические особенности, характерные для данной группы пациентов, позволяющие, в свою очередь, сформулировать предпосылки для разработки комплексной дифференцированной терапии:
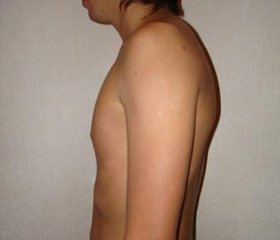
1. Рефлекторные мышечнотонические синдромы любой локализации развиваются на фоне общей патобиомеханической патологии двигательной системы, нарушений биомеханики со стороны всех отделов позвоночного столба, с формированием триггерных точек как в спазмированных, так и в расслабленных мышцах, причем не только в области актуальной боли, но и на отдалении, и в каждом случае они сопровождаются нарушением двигательного паттерна. Прежде всего это различные виды нарушений осанки (у 70 % пациентов): сколиотическая осанка (25 %), сутулость (15 %), круглая спина (12 %), кругловогнутая спина (10 %), плоская спина (5 %), плосковогнутая спина (3 %); сколиотические деформации позвоночного столба выявлялись у 30 % обследованных пациентов (сколиоз шейного отдела позвоночника, гиперлордоз шейного отдела позвоночника, сколиоз грудного отдела позвоночника, гиперлордоз поясничного отдела позвоночника, кососмещенный таз), у 65 % пациентов они сочетались с асимметрий конечностей. У остальных пациентов, несмотря на сохранение длины конечностей, наблюдался дисбаланс мышц тазового региона. В обоих случаях это приводило к компенсаторной перестройке осевого скелета, перегрузке мышц верхнего плечевого пояса и шейного региона, которые компенсировали смещение центра тяжести от вертикальной оси. Поэтому независимо от локализации миофасциальной дисфункции программа лечения требует биомеханической коррекции позвоночника в целом, создания нового динамического стереотипа и мышечной симметризации.
2. В острую фазу выраженность болевых ощущений определяется степенью мышечного синдрома (повышением тонуса и количеством активных ТТ), а в хроническую — выраженностью биомеханических изменений, вегетативноэмоциональных проявлений и степенью мышечного синдрома (количество мышц, вовлеченых в процесс миофасциальной дисфункции, и количество латентных ТТ, находящихся в них).
3. Развитие рефлекторных мышечнотонических синдромов приводит к возникновению вторичных неврологических проявлений, являющихся туннельными (мышечно и сухожильномышечнокомпрессионными): цервикогенных цефалгий и атактического синдрома, плечелопаточного периартроза, пекталгии, коксопериартроза, гоналгии и др. Возникновение и развитие вторичных неврологических симптомов связано не столько с выраженностью болевого синдрома, сколько с нарушением биомеханичекого паттерна и выраженностью мышечного синдрома.
Общие принципы терапии рефлекторных мышечнотонических синдромов
Исходя из данных предпосылок, лечебная программа восстановительной терапии при рефлекторномышечных синдромах независимо от уровня и локализации должна обеспечить коррекцию постурального мышечного дисбаланса на фоне патобиомеханических нарушений опорнодвигательного аппарата, ликвидацию миофасциальных триггерных точек, симметризацию мышечного корсета и ее закрепление, а также воздействие на синдром вегетативной дистонии и психоэмоциональные нарушения, сопровождающие и усугубляющие вегетативные и эмоциональные дисфункции.
Достижение поставленных задач осуществляется с помощью трех блоков немедикаментозной терапии: мануальной терапии, рефлексотерапии (акупунктура), лечебной гимнастики. Именно такое сочетание методов терапии, проводимых в виде алгоритмических блоков, позволяет обеспечить коррекцию постурального мышечного дисбаланса, выработку нового динамического стереотипа, симметризацию мышечного корсета и ее закрепление, ликвидацию миофасциальной дисфункции, а также воздействие на вегетативноэмоциональные расстройства.
В комплекс мануальной терапии (первый блок) включались:
а) устранение функциональных блоков позвоночнодвигательного сегмента (ПДС);
б) устранение мышечнодистоничeских, миодистрофичeских и миофасциальных нарушений техниками постизометрической релаксации, миофасциального расслабления и мышечноэнергетическими техниками (мягкие техники (soft tissue technique)), устранение ишемической компрессии триггерных пунктов, применение акупрессуры, техники напряжения и противонапряжения (strain and counterstrain), релиз (release)эффект;
в) устранение дисфункций основания черепа техниками краниальной мануальной терапии;
г) лечение положением (аутомобилизация).
Второй блок — рефлексотерапия (акупунктура), которая предполагала общее и сегментарное акупунктурное воздействие.
Акупунктурный рецепт составлялся с использованием классического 3уровневого подхода по Д.М. Табеевой (1978, 2006). На основании клинических данных у обследованных пациентов была выявлена дисфункция меридианов III, VII, IX, XI, XII и др. Приоритетными точками явились XI 12, XI 20, VII 10, XIV 14, 20; X 5, 6; XIII 14 и т.п. В сеанс включалась и аурикулярная терапия с использованием точек общего действия (55, 51, 22, 12 и др.).
Методики проведения акупунктуры у пациентов с рефлекторными мышечнотоническими болевыми синдромами
Известно, что в покровных тканях, особенно в мышцах, сухожилиях и связках, имеются зоны максимальной иннервации, используемые в практике иглоукалывания в качестве точек воздействия — точек акупунктуры (ТА). ТА имеют определенные иннервационные связи с соответствующими органами, системами и участками тканей, что обеспечивает целенаправленное воздействие на перечисленные структуры при раздражении этих точек.
В современной рефлексотерапии выделяются несколько типов ТА: точки общего воздействия, сегментарные, регионарные и местные точки. Современная интерпретация учения о ТА и их связях позволяет обосновать типовые наборы точек для лечения тех или иных заболеваний или синдромов. Иглорефлексотерапия проводилась с использованием точек общего воздействия на каналах E, VB, TR, IG, GI, P, MC, C, T, J. Способ воздействия выбирался в зависимости от преобладания инь или янхарактеристик боли и функций вегетативной нервной системы. При преобладании янкомпонента болевых ощущений и вегетативной дисфункции (боль острая, недавняя, прерывистая, дневная, усиливается при движении, уменьшается от холода, стреляющая, пульсирующая или сердцебиение, склонность к повышению артериального давления и т.п.) выбирался тормозной способ воздействия, при инькомпоненте (боль хроническая, постоянная, ночная, уменьшается при движениях, в тепле, тупая или склонность к ваготонии) — слабый тонизирующий или гармонизирующий. Сеансы проводились ежедневно, курс лечения составил 10 процедур. Время воздействия при тормозном способе — 30–40 минут, при слабом тонизирующем — 15–20 мин, при гармонизирующем — 20–25 мин на сеанс. Во время сеанса проводилось воздействие на триггерные пункты по тормозному способу, на сегментарные и отдаленные одноканальные точки общего действия, являющиеся обычно «стандартными пунктами» соответствующих каналов. Первый и последний сеансы проводились по гармонизирующему способу с использованием только точек общего воздействия.
/149/149.jpg)
С помощью акупунктурного воздействия достигалась нормализация вегетативных функций и эмоциональных нарушений, а также усиление анальгетического эффекта миорелаксации при мышечнотонических синдромах.
Третий блок — лечебная гимнастика, направленная на биомеханическую симметризацию тела в трехмерном пространстве — симметризацию с формированием симметричного мышечного корсета.
Для формирования и укрепления мышечного корсета необходим индивидуально подобранный комплекс лечебной физкультуры, направленной на закрепление достигнутых результатов терапии, что и позволяет в конечном итоге сформировать оптимальный двигательный стереотип.
Поскольку любое патобиомеханическое нарушение возникает в результате нарушения конфигурации тела в трехмерном пространстве, мы считаем необходимым включить в основной комплекс лечебной физкультуры упражнения, направленные на устранение дефицита длины позвоночного столба по вертикальной оси, а также упражнения, устраняющие биомеханические нарушения в нескольких плоскостях. Разработанный нами комплекс направлен на удлинение и симметризацию тела в трехмерном (трехвекторном) пространстве. Исходя из этого, разработан комплекс одно, двух и трехвекторных упражнений, проводимых после выполнения мануальных процедур, направленных на вытяжение тела по вертикальной оси снизу вверх, уменьшение кривизны поясничного и грудного изгибов позвоночника и выравнивание искривлений в сагиттальной плоскости и устранение ротационных нарушений.
Примером разработанных нами упражнений являются следующие:
1. Исходное положение — ноги на ширине плеч, руки опущены вниз и вдоль тела, спина прямая, шея держится вертикально, глаза смотрят вперед. На вдохе с задерживанием дыхания в течение 10–15 с медленно, плавно макушкой головы тело тянется вверх. Руки вытягиваются вниз по бедрам, плечи опускаются.
2. Исходное положение прежнее. Ладонями рук совершается упор на крестцовоподвздошную область. На вдохе тело медленно, плавно тянется вверх, а усилием рук пациент оказывает дополнительное воздействие на удлинение поясничного отдела позвоночника.
3. Исходное положение прежнее. Руки в замок и поднять над головой ладонями вверх. На вдохе с задержкой дыхания в течение 10–20 с все тело от лодыжек до кистей рук медленно тянется вверх. Упражнение тонизирует мышцы тела, формирует равновесие и устойчивость.
4. Для удлинения шейного отдела позвоночника мы рекомендуем следующее упражнение: стать спиной к стене так, чтобы крестец, грудной отдел и затылок соприкасались с вертикальной поверхностью. Глаза устремлены вверх. Используя синергизм движений на вдохе, пациент по стене медленно тянет голову вверх, опуская взгляд вниз. При этом голова совершает антефлексию, растягивая и симметризируя заднюю группу мышц шеи, трапециевидные и мышцы, поднимающие лопатки.
5. Примером двухвекторного упражнения, выполняемого при наличии правосторонней сколиотической дуги грудного отдела позвоночного столба, является следующее: исходное положение — левая рука укладывается на область левого тазобедренного сустава; правая — по среднеподмышечной линии справа на область верхушки сколиотической дуги. Медленно разнонаправленными движениями одновременно левой рукой вправо, а правой рукой — влево пациент выводит к вертикальной оси положение таза и грудной клетки так, чтобы остистые отростки проецировались по одной линии. Затем на вдохе медленно вытягивает тело вверх, удлиняя позвоночный столб, стремясь макушкой головы вытянуться как можно выше.
6. Левая рука — на левой подвздошной области, правая — охватывает затылочную область, большим пальцем фиксируя processus mastoideus височной кости. На вдохе медленно, плавно тело тянется вверх, а разнонаправленные движения рук (левая — вниз, правая — вверх) помогают растянуть и удлинить тело по вертикальной оси. Затем то же упражнение выполняется с противоположным положением рук. Упражнение помогает устранить синдромокомплекс падения тела в сторону.
7. Пример комплекса аутомобилизационного упражнения для вытяжения шейного отдела позвоночника и симметризации мышц шеи. Исходное положение прежнее. Пациент обхватывает затылок так, чтобы тенары обеих рук плотно обхватывали processus mastoideus височной кости с обеих сторон. На вдохе с усилием от 2 до 3,5 кг пациент медленно вытягивает голову руками вверх, тем самым удлиняя шейный отдел позвоночника, увеличивая расстояние между разблокированными ПДС, создавая условия для декомпрессии сосудистонервных структур.
Концепция упражнений состоит в том, что в каждое упражнение, выполняемое стоя или сидя, включается акт самовытяжения как один из декомпрессионных факторов, необходимых для закрепления результатов мануального и рефлексотерапевтического воздействия.
Каждому пациенту подбирается индивидуальный комплекс гимнастики на самовытяжение и симметризацию тела, выполняемый от 3 до 7 раз в день, длительностью от 5 до 7 мин в каждом подходе.
С использованием общих принципов для каждого пациента разработана индивидуальная программа лечения, включающая указанные выше методики, применяемые в определенной последовательности.
Медикаментозная терапия применялась дифференцированно в зависимости от фазы болевого синдрома. В острую фазу целесообразно применение нестероидных противовоспалительных препаратов (НПВП) и витаминов группы В. В нашей практике высокую эффективность продемонстрировало сочетанное применение Ксефокама и Нейробиона, который в острую фазу необходим прежде всего для усиления анальгетического эффекта. С целью усиления анальгезии и для улучшения восстановительных процессов в нервной и мышечной ткани, особенно при наличии вторичных туннельных неврологических синдромов, целесообразно рекомендовать Келтикан (препарат на основе пиримидиновых нуклеотидов — по 2 капсулы 2 раза в день), который показал эффективность в терапии болевых синдромов, в том числе нейропатической боли. В хроническую фазу в период ремиссии целесообразны прежде всего антигипоксанты и нейрометаболитики: Актовегин (внутримышечно, перорально и местно), Нейробион (внутримышечно, затем внутрь) и Келтикан (внутрь), что способствует не только восстановлению энергетических процессов в нервной и мышечной ткани, но и профилактике развития триггерных точек. Сочетанное применение, с одной стороны, Актовегина как антигипоксанта, а с другой — Нейробиона и Келтикана, воздействующих на разные стороны нейрометаболизма, повышает эффективность восстановительной терапии.
У всех пациентов на фоне лечения с применением комплекса немедикаментозной и медикаментозной терапии произошло клиническое улучшение (табл. 1, рис. 2).
Как свидетельствуют данные табл. 1, курс восстановительной терапии приводил к высокой степени клинической эффективности. Отсутствия эффекта при любой локализации мышечноскелетной боли не было ни у одного пациента. У 70 % пациентов наблюдался стойкий клинический эффект. Эффект зависел от правильности и постоянства выполнения комплекса лечебной гимнастики и соблюдения правильного режима труда, организации рабочего места и т.п. 30 % пациентов нуждались в вертеброневрологической коррекции, повторном реабилитационном курсе 1–2 раза в году.
/151/151_2.jpg)
Таким образом, анализ эффективности применяемых методик немедикаментозной и медикаментозной терапии позволил сформулировать принципы восстановительной терапии рефлекторных мышечнотонических синдромов:
1. Система восстановительного лечения должна состоять из сочетания немедикаментозных и медикаментозных способов. Комплекс немедикаментозной терапии состоит из трех блоков: мануальной терапии, рефлексотерапии (акупунктура), лечебной гимнастики. Необходима определенная последовательность использования немедикаментозных методов лечения (алгоритм применения биомеханической коррекции позвоночника, различных техник мануальной терапии, акупунктуры, лечебной гимнастики). Конечная цель лечения — максимально возможное восстановление нарушенного биомеханического паттерна как основы для развития миофасциальной дисфункции, симметризация мышечного корсета и инактивация триггерных точек. Медикаментозная терапия позволяет добиться более быстрого анальгетического эффекта и воздействовать на метаболизм мышц.
2. Лечение должно проводиться как в острый период, так и в период ремиссии, в хроническую фазу — дифференцированно. Терапия в острый период должна быть направлена на купирование болевого синдрома (НПВП, Нейробион, Келтикан), восстановление биомеханики позвоночника и инактивацию активных триггерных точек.
3. В восстановительный период лечение преследует цель симметризации мышечного корсета, инактивации максимального количества триггерных точек (активных и латентных), улучшения метаболизма и энергетического обеспечения мышечной и нервной ткани (Актовегин, Нейробион, Келтикан). Симметризация мышечного корсета и активное его формирование с помощью индивидуально подобранных упражнений лечебной гимнастики способствует профилактике обострений рефлекторных мышечнотонических синдромов и уменьшению скорости развития дегенеративнодистрофических изменений позвоночника. Из медикаментозной терапии на данном этапе целесообразны хондропротекторы.
4. Стойкий эффект от проведенной терапии наблюдается при соблюдении пациентами рекомендаций по занятиям лечебной гимнастикой, организации режима труда и отдыха.
1. Болевые синдромы в неврологической практике / Под ред. А.М. Вейна. — М.: МЕДпрессинформ, 2001. — 368 с.
2. Губенко В.П. Лечение мышечных дисбалансов в мануальной терапии // Medicus Amicus. — 2004. — № 3. — С.2327.
3. Есин Р.Г. Миогенный болевой синдром / Р.Г. Есин, Д.А. Эрперт // Боль: Принципы терапии, боль в мануальной медицине / Под ред. Р.Г. Есина. — Казань: Офсетная компания, 2008. — С. 120131.
4. Иваничев Г.А. Миофасциальная боль. — Казань, 2007. — 392 c.
5. Левит К. Мануальная медицина / Левит К., Захсе Й., Янда В.: Пер. с нем. — М.: Медицина, 1993.
6. Мачерет Е.Л. Основы традиционной китайской медицины в рефлексотерапии / Е.Л. Мачерет, А.О. Коркушко — К.: ДІЯ, 2005. — 397 с.
7. Морозова О.Г., Ярошевский А.А. Патогенетический подход к терапии миофасциальной болевой дисфункции // Международный неврологический журнал. — 2009. — № 3. — С. 104108.
8. Попелянский А.Я. Клиническая пропедевтика мануальной медицины. — М.: МEДпрессинформ, 2003. — 136 с.
9. Стояновский Д.Н. Боль в области спины и шеи. — К.: Здоров’я, 2002. — 392 с.
10. Сучасна діагностика і лікування у неврології та психіатрії / За ред. Т.С. Міщенко, В.С. Підкоритова. — К.: ТОВ «ДокторМедіа», 2008. — 624 с.
11. Тревелл Дж.Г. Миофасциальные боли / Тревелл Дж.Г., Симонс Д.Г.: Пер. с англ. — М.: Медицина, 1989.
12. Хабиров Ф.А. Клиническая неврология позвоночника. — Казань, 2003. — 472 с.
13. Фергюсон Л.У. Лечение миофасциальной боли. Клиническое руководство / Л.У. Фергюсон, Р. Гервин: Пер. с англ.; Под общ. ред. М.Б. Цыкунова, М.А. Eремушкина. — М.: МEДпрессинформ, 2008. — 544 с.
14. Airaksinen O. European guidelines for the management of chronic nonspecific low back pain / O. Airaksinen, J. Brox, C. Cedraschi // Eur. Spine J. — 2006. — Vol. 15., Suppl. 2. — Р. 192300.
15. Bliddal H., Curatolo M. Clinical manifestations of muscle and joint pain // Fundamentals of musculosceletal pain / Еd. by GravenNielsen T., ArendtNielsen L., Mense S. — Seattle: IASP Press, 2008. — P. 327345.
16. Breivik H. Survey of chronic pain in Europe / Н. Breivik, В. Collett, V. Ventafridda et al. // Eur. J. Pain. — 2006. — Vol. 10, № 4. — P. 287333.
17. Muller D. Results of an open study of the efficacy of a preparation based on рyrimidine nucleotides. Urban & Vogel, Medien und Medizin Verlagsgesellschaft mbH&Co.KG, Munich, No. IV/2002.
18. Neville A. Chroniс pain: a populationbased studу / А. Neville, R. Peleg, Y. Singer еt al. // Isr. Med. Assoc. J. — 2008. — Vol. 10. — P. 676680.
19. Russell I.J. Myofascial pain syndrome and fibromyalgia syndrome in Raj’s Practical Management of Pain / Ed. by H. Benzon. — 4th ed. — Philadelphia: Mosby Elsevier, 2008. — 1319 p.

/151/151.jpg)