Газета «Новости медицины и фармации» Неврология (405) 2012 (тематический номер)
Вернуться к номеру
Скелетно-мышечные боли в области грудной клетки как междисциплинарная проблема
Авторы: А.А. Ярошевский, д.м.н., проф., О.Г. Морозова, д.м.н., проф. Кафедра рефлексотерапии Харьковской медицинской академии последипломного образования
Версия для печати
Дорсалгии являются ведущими причинами в структуре обращаемости за медицинской помощью к врачам разных специальностей. У 85,5 % населения болевой эпизод возникает хотя бы раз в жизни. Боль в спине является синдромом, а не нозологической формой, поэтому при ее классификации применяются анатомо-топо- графические термины, не отражающие сути патологического процесса, а лишь обозначающие область локализации боли — цервикалгия, торакалгия, люмбалгия и т.п.
Боль в области грудной клетки (торакалгия) является второй по частоте причиной обращения за экстренной медицинской помощью после острых болей в животе и представляет в силу особой локализации междисциплинарную проблему.
По данным разных авторов, боль в грудной клетке по типу кардиалгии испытывают от 22 до 31 % пациентов, обратившихся за медицинской помощью к врачу общей практики; в 42 % случаев боль связана с заболеваниями желудочно-кишечного тракта (как правило, гастродуоденальным рефлюксом). Заболевания, сопровождающиеся кардиалгией, имеют высокую социальную значимость, так как боль по типу кардиалгии сразу же наводит на мысль о коронарной природе заболевания. Таким образом, висцеральная патология представляет наиболее значимую часть торакалгий. Поэтому при наличии боли в грудной клетке, особенно в области сердца (кардиалгии), необходимо первоочередное исключение висцеральной патологии как причины боли. Тем не менее в 28 % случаев торакалгия связана с доброкачественными скелетно-мышечными источниками боли. Хотя, по-видимому, частота мышечно-скелетной боли среди пациентов с торакалгиями значительно выше, а такой процент обусловлен тем, что врачи практического здравоохранения менее знакомы с данной проблемой.
В настоящей статье хотелось бы остановиться на мышечно-скелетной природе торакалгий, и кардиалгий в частности.
Традиционно торакалгии, как и другие болевые синдромы, в зависимости от причины разделяют на вертеброгенные (патогенетически обусловленные изменениями позвоночника) и невертеброгенные болевые синдромы. К вертеброгенным торакалгическим синдромам относится поражение грудных корешков при грыже межпозвоночного диска, стенозе позвоночного канала, спондилолистезе и нестабильности, артропатический синдром при дегенеративном поражении дугоотростчатых и реберно-поперечных суставов. Вертеброгенные причины боли в грудном отделе позвоночника также включают относительно редко встречающиеся злокачественные новообразования позвоночника (первичные опухоли и метастазы), воспалительные (спондилоартропатии, в том числе анкилозирующий спондилит) и инфекционные поражения (остеомиелит, эпидуральный абсцесс, туберкулез), а также компрессионные переломы тел позвонков вследствие остеопороза.
Причиной невертеброгенных болевых синдромов может служить патология внутренних органов и мышечные болевые синдромы, которые могут формироваться под влиянием как вертеброгенных, так и невертеброгенных изменений. Поэтому деление на вертеброгенные и невертеброгенные болевые синдромы является, с нашей точки зрения, достаточно относительным. Кроме того, возможной причиной невертеброгенной боли в грудной клетке являются психогенные болевые синдромы (панические атаки и гипервентиляционные нарушения).
Как уже говорилось ранее, наиболее часто под понятием «боль в грудной клетке» подразумевается боль в области сердца — кардиалгия. Нередко при детальном расспросе больного выясняется, что в действительности речь идет о болях в левой половине грудной клетки или за грудиной.
Болевые синдромы, локализующиеся в области передней грудной стенки и не имеющие этиопатогенетической связи с нарушениями в сердечно-сосудистой системе, предложено называть пектальгическими.
Особенности вертебро- мышечно-коронарного синдрома
Характерна многофакторность генеза пектальгического синдрома с многочисленными механизмами формирования. Один из основных факторов — наличие тесных связей шейных позвоночно-двигательных сегментов (ПДС) и сердца через симпатические образования шейной области с соответствующими сегментами спинного мозга. Обычно играют роль одновременно два круга патологической импульсации: проприоцептивной — из пораженного ПДС (позвоночника, поперечно-реберных суставов, шейного ребра, передней лестничной мышцы, лопатки, грудной клетки, руки) в проекционную зону дерматома, миотома и склеротома; афферентной — из сердца через диафрагмальный нерв, спинной мозг в периартикулярные ткани шейного отдела позвоночника и верхнего плечевого пояса с последующей проекцией на кожу в соответствующие зоны Захарьина — Геда.
Патологическая импульсация ирритативно-рефлекторным путем вызывает вегетативные нарушения в верхнеквадрантной зоне. Это проявляется нарушением вегетативных, сосудистых, потоотделительных, пиломоторных рефлексов, а также вегетативно-сосудистыми и трофическими нарушениями в висцеральной сфере, т.е. может рефлекторно воздействовать на сердце. Болевая импульсация из этих порочных кругов достигает по спиноталамическому пути коры больших полушарий головного мозга. Вследствие этого боли, связанные с поражением позвоночника, периферических суставов верхней конечности, могут проецироваться на область сердца, нередко имитируя приступы коронарогенной хронической, а также острой ишемической болезни сердца. Важным и частым механизмом кардиалгий некоронарного происхождения является ирритация окончаний синувертебрального нерва с последующей компенсаторной реакцией в виде спазма определенных мышечных групп верхнеквадрантной зоны с их биомеханической перегрузкой, то есть с формированием миофасциальной дисфункции с образованием триггерных точек и, соответственно, возникновением боли.
Пектальгический синдром характеризуется мышечно-тоническими и дистрофическими изменениями в области передней грудной стенки с характерными болевыми проявлениями.
Клинико-неврологическая характеристика
Основной жалобой являются боли ноющего, тупого характера, локализующиеся чаще в левой половине передней грудной стенки, различной интенсивности и длительности. Боли носят практически постоянный характер, усиливаются при резких поворотах головы, туловища, отведении рук в стороны, подъеме тяжестей, сильном кашле. Часть больных отмечает появление или усиление болей в области сердца в положении лежа на левом боку, что нередко приводит к нарушениям сна. Обычно пациенты расценивают подобные боли как сердечные. Прием нитратов при этом не дает положительного эффекта. Длительное существование пектальгического синдрома приводит к формированию астенодепрессивных реакций и, соответственно, к усилению болевого синдрома. Наличие тесных связей шейных ПДС и сердца через симпатические образования шейной области с соответствующими сегментами спинного мозга обусловливает некоторое сходство клинической картины ишемической болезни сердца и вертеброгенной кардиалгии. Кроме того, следует помнить, что при усилении вертеброгенных миотонических реакций на фоне дистрофического процесса в шейном двигательном сегменте у больных с наличием коронарного атеросклероза возможна так называемая рефлекторная стенокардия, то есть сердечно-болевой синдром смешанного генеза. Поэтому возможно сочетание и наслоение симптомов вертеброгенной патологии и ишемической болезни сердца, что нередко затрудняет диагностику и, соответственно, адекватную терапию, а также приводит к хождению пациента от терапевта к неврологу и наоборот.
Пальпация мышц передней грудной стенки при пектальгическом синдроме выявляет признаки миофасциальной дисфункции в виде локальных болезненных зон и уплотнений в виде образований округлой формы, тяжей или валиков (триггерных точек), надавливание на которые усиливает или провоцирует характерную боль. Обычно зоны локальной пальпаторной болезненности в мышцах совпадают с зонами субъективных болевых ощущений.
В зависимости от того, какие мышцы втягиваются в патологический процесс, клиническая картина заболевания имеет свои особенности.
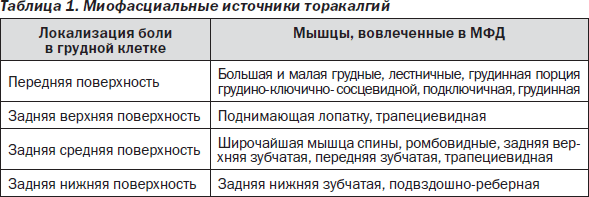
Каковы же наиболее частые источники миофасциальной боли в грудной клетке? Локализация боли и мышцы, которые ее обусловливают, представлены в табл. 1.
Миофасциальная болевая дисфункция (миофасциальный болевой синдром) — хронический болевой синдром, при котором в различных областях тела возникает локальная или сегментарная боль. Патогномоничными признаками миофасциальной боли являются миофасциальные триггерные точки (ТТ). ТТ — зона локальной болезненности в вовлеченной в МФД мышце, при пальпации которой выявляется тугой тяж — область местного уплотнения, расположенная вдоль направления мышечных волокон. Размер ТТ составляет от 2 до 5 мм. Механическое давление на ТТ вызывает не только интенсивную локальную, но и отраженную боль. Для каждой ТТ характерна своя строго определенная зона отраженной боли и парестезий. Для МФД характерным является «симптом прыжка», возникающий при надавливании на ТТ. Выделяют активные и латентные ТТ. При наличии активных ТТ определяется как спонтанная боль, возникающая обычно при нагрузке на заинтересованную мышцу, так и боль при ее пальпации. Латентные ТТ не сопровождаются спонтанной болью, зато вызывают ощущение скованности и ограничение функции мышцы. Наиболее часто локальная боль, связанная с ТТ, описывается пациентами как интенсивная и острая, а отраженная — как глубокая и ноющая. Активным ТТ нередко сопутствует снижение силы в соответствующей мышце, повышенная ее утомляемость и ограничение объема движений. В случаях, когда между двумя ТТ или между ТТ и костной структурой располагается сосудисто-нервный пучок или нерв, создаются условия для нейроваскулярной компрессии. Факторами, способствующими формированию МФД, являются острое перерастяжение мышцы, наблюдаемое при выполнении неподготовленного движения, длительное неправильное положение тела (антифизиологические позы), воздействие высокой или, чаще, низкой температуры, врожденная асимметрия длины ног, тазового кольца, аномалии стопы, нарушения питания или обмена веществ, сопутствующие психологические расстройства (тревога, депрессия, нарушения сна).
Для дифференциальной диагностики вовлеченных в миофасциальный болевой синдром (МФБС) мышц необходимо знание основных МФБС, являющихся причинами боли в грудной клетке. Такое знание способствует адекватному воздействию на соответствующие ТТ, без инактивации которых не удается достичь положительного эффекта от терапии.
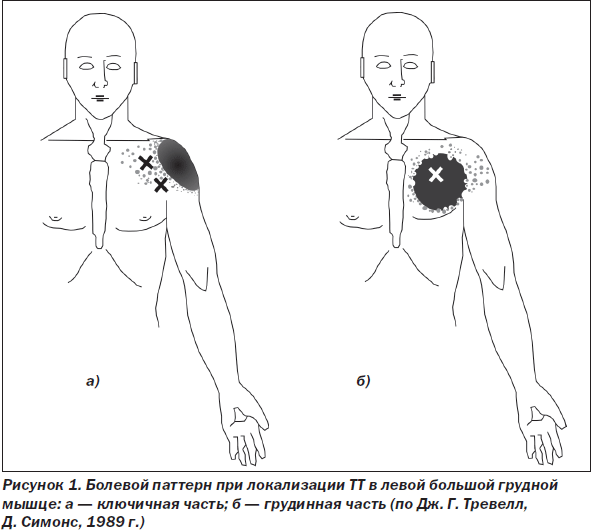
МФБС большой грудной мышцы. Активация ТТ в большой грудной мышце с возникновением боли происходит при подъеме тяжестей, особенно перед собой, при нагрузке руки в положении отведения, при длительном нахождении с опущенными надплечьями, что приводит к сокращению мышцы. Активация ТТ в грудинной порции мышцы приводит к иррадиации боли по передней поверхности грудной стенки, медиальной поверхности плеча и предплечья, в латеральном крае мышцы — к иррадиации боли в область молочной железы, с гиперчувствительностью в области соска и непереносимостью прикосновения к нему одежды. ТТ в парастернальной порции мышцы слева характеризуются зоной иррадиации, характерной для ишемической болезни сердца (ИБС) (рис. 1).
Особенно напоминает стенокардитическую боль МФБС малой грудной мышцы, возникающий вследствие травматизации при резком или длительном боковом отведении плеча и запрокидывании руки, в том числе во время сна, при работе с вытянутыми и приподнятыми руками. Болевые ощущения при этом локализуются в медиоклавикулярной области на уровне III–V ребер и иррадиируют в руку по ульнарному краю до кисти, сопровождаясь парестезиями. Это обусловлено компрессией сосудисто-нервного пучка между клювовидным отростком лопатки, первым ребром и напряженной малой грудной мышцей. Боли усиливаются при физическом напряжении с участием руки. ТТ в мышце могут активироваться при ходьбе с тростью, приступах кашля, сдавлении мышцы ремнем сумки или рюкзака.
МФБС грудинной мышцы также часто является источником загрудинной боли и неприятных ощущений в области грудины. Боль, как правило, не усиливается при движениях, соответствует ИБС по локализации, поэтому прежде всего связывается с коронарным происхождением и никак не со скелетно-мышечной дисфункцией. Провоцирующими факторами являются наличие ИБС, травма в области грудины и ребер. В отличие от других МФБС при данном состоянии практически неэффективно лечение растяжением. Показана эффективность блокад с местными анестетиками ТТ в грудинной части грудино-ключично-сосцевидной мышцы.
Для МФБС передней зубчатой мышцы типично наличие ТТ по переднебоковой поверхности грудной клетки и кнутри от нижнего угла лопатки. У некоторых больных отмечается гиперчувствительность молочной железы, сходная с таковой при МФБС большой грудной мышцы. Иногда пациенты жалуются на одышку из-за болезненности глубокого вдоха. Активация ТТ происходит при быстром и продолжительном беге, толкании, подъеме тяжестей над головой, сильном кашле. Боль в грудной клетке могут вызывать активные ТТ в любой из лестничных мышц при синдроме лестничных мышц. Зоны постоянной тупой боли в области молочной железы, напоминающие по форме два пальца, доходят до уровня соска. Также отмечаются боли вдоль медиального края лопатки и в межлопаточной области. Для данного симптомокомплекса типична боль, распространяющаяся по передней и задней поверхности плеча на лучевую часть предплечья, а также на большой и указательный пальцы. Активация ТТ в лестничных мышцах происходит в случаях подъема тяжести или перетягивания предмета, во время приступов кашля, при нахождении головы во время сна ниже уровня туловища, наклоне оси плечевого пояса, связанном с конституцио-нальной разницей длины ног, косым тазом, сколиозом. В промежутке между передней лестничной мышцей, первым ребром и ключицей проходит подключичная вена и подключичный лимфатический ствол. Часто напряженная и укороченная передняя лестничная мышца сдавливает нижний ствол плечевого сплетения, вену и лимфатический ствол. Это приводит к появлению онемения, покалывания и нарушению чувствительности в IV–V пальцах кисти, по внутренней поверхности кисти и предплечья, формированию отека над основанием II–V пальцев и на тыльной поверхности кисти, а также скованности движений в пальцах, особенно по утрам. При обследовании выявляется ограничение латерофлексии в шейном отделе позвоночника в контралатеральную сторону. Движения в плечевом суставе, как правило, не ограничены. При клиническом обследовании полезными являются проба Адсона и проба на спазм лестничных мышц (максимальный поворот головы в сторону локализации боли и энергичное опускание подбородка в надключичную ямку, что приводит к сокращению лестничных мышц, активации в них ТТ и вызывает характерный паттерн отраженной боли).
МФБС трапециевидной мышцы с развитием ТТ в средней порции трапециевидной мышцы вызывает жгучую боль в межлопаточной области. ТТ активируются при длительном удерживании вытянутых вперед рук (например, при управлении автомобилем). Источником боли в верхней части спины также может являться МФБС нижней порции трапециевидной мышцы, возникающий при длительном сидении за столом с наклоном вперед.
МФБС мышцы, поднимающей лопатку, наиболее часто проявляется болью в шейном отделе позвоночника («скованная шея»), которая может иррадиировать вдоль медиального края лопатки. Факторами, способствующими развитию МФБС указанной мышцы, являются позное напряжение, связанное с наклоном и поворотом головы в сторону (длительный разговор с собеседником, сидящим сбоку), сон в неудобном кресле, опора на длинную трость и т.п.
Достаточно трудным для курации является МФБС широчайшей мышцы спины. ТТ в широчайшей мышце спины активируются при длительном переносе тяжестей на вытянутых вперед и вверх руках. J. Trevel называет боль, связанную с МФБС широчайшей мышцы, «злокачественной болью в спине», поскольку она не устраняется при растяжении мышц или изменении позы.
МФБС верхней задней зубчатой мышцы проявляется ощущением тупой, глубокой боли в верхней части спины, в области верхнего и медиального края лопатки. Нередко ТТ активируются при пневмонии, астме, хронической эмфиземе, увеличивая страдания пациента. Наличие ТТ в нижней задней зубчатой мышце приводит к возникновению болезненных ощущений в нижней части грудного отдела позвоночника и в области нижних ребер. Чаще всего МФБС в этом случае формируется при работе стоя на лестнице с поднятыми руками.
Развитие МФБС ромбовидных мышц сопровождается болью между медиальным краем лопатки и позвоночником. Боль, связанная с наличием ТТ в ромбовидных мышцах в отличие от МФБС зубчатых мышц ощущается пациентами как поверхностная, в связи с чем многие пациенты растирают болезненную область. ТТ активируются при позном напряжении с наклоном вперед, наличии сутулости, сколиоза, вынужденном положении с удерживанием отведенного до 90° плеча.
МФБС передней зубчатой мышцы характеризуется наличием ТТ по переднебоковой поверхности грудной клетки и кнутри от нижнего угла лопатки. У некоторых больных отмечается гиперчувствительность молочной железы, сходная с таковой при МФБС большой грудной мышцы. Иногда больные испытывают затруднение при глубоком вдохе. Активация триггерных зон происходит при быстром и продолжительном беге, толкании, подъеме тяжестей над головой, сильном кашле. При интенсивном кашле, а также в результате травм и хирургических вмешательств на грудной клетке в патологический процесс вовлекаются межреберные мышцы с развитием МФД. При пальпации в межреберных промежутках выявляется локальная болезненность с воспроизведением характерного болевого паттерна.
Для дифференциальной диагностики МФБС с коронарной кардиалгией необходим следующий минимум лечебно-диагностических мероприятий:
1. Тщательный анализ жалоб с выявлением типичных признаков стенокардитических болей.
2. ЭКГ.
3. Пробы с антиангиальными препаратами.
4. Определение признаков вертебрального синдрома (деформация и биомеханические нарушения позвоночника, ограничение движений в нем, напряжение и болезненность паравертебральных мышц, наличие зон гипе-рестезии или гипестезии).
5. Рентгенологическое исследование позвоночника (признаки остеохондроза).
6. Мануальное исследование мышц передней грудной стенки (большой, малой грудных и других). Пальпация мышц передней грудной стенки при пектальгическом синдроме выявляет признаки миофасциальной дисфункции в виде локальных болезненных зон и уплотнений в виде образований округлой формы, тяжей или валиков (триггерных точек), надавливание на которые усиливает или провоцирует характерную боль. Обычно зоны локальной пальпаторной болезненности в мышцах совпадают с зонами субъективных болевых ощущений.
В некоторых случаях болевые проявления в области передней грудной стенки обусловлены врожденными или приобретенными костно-хрящевыми поражениями, которые выделяются как отдельные синдромы: грудино-реберный отек Титце, болезненный мечевидный отросток, болезненный реберный хрящ.
Синдром Титце впервые описан Tietze в 1921 г. и является относительно редким состоянием, характеризующимся наличием неспецифического доброкачественного обратимого болезненного отека в области II (в 60 % случаев) или III реберного хряща. В 80 % случаев имеется одностороннее поражение, ограничивающееся одним реберным хрящом. Боль обычно хорошо локализована, однако может иррадиировать по всей передней поверхности грудной стенки, а также в надплечье и шею. Покраснение, повышение температуры и другие изменения кожи над областью поражения отсутствуют. Боль обычно регрессирует спонтанно через 2–3 нед., однако нередко беспокоит в течение нескольких месяцев, а резидуальный отек может сохраняться до нескольких лет. Обычно заболевание развивается в молодом или детском возрасте. Причины его неизвестны, однако у большинства пациентов в анамнезе выявляются предшествующие эпизоды респираторных инфекций, сильного кашля, тяжелой физической нагрузки, а также недостаточное питание.
Одной из наиболее частых причин болей в грудной клетке является реберно-грудинный синдром (синдром передней грудной стенки, костохондрит, реберно-грудинная хондродиния). Данный синдром встречается значительно чаще, чем синдром Титце. Клинические проявления реберно-грудинного синдрома и синдрома Титце несколько напоминают друг друга, в связи с чем указанные синдромы часто путают. Поэтому необходимо четко обозначить дифференциально-диагностические критерии данных синдромов.
В отличие от локальной зоны болезненности при синдроме Титце при реберно-грудинном синдроме пальпация в 90 % случаев выявляет множественные зоны болезненности: в левой парастернальной области, ниже левой молочной железы, в проекции грудных мышц и грудины. Локальный отек при реберно-грудинном синдроме отсутствует. Наиболее часто поражаются хрящи II и V ребер. При поражении верхних реберных хрящей нередко отмечается иррадиация боли в область сердца. Боль обычно усиливается при движениях грудной клетки. Заболевание чаще встречается у женщин после 40 лет, тогда как синдром Титце развивается в детском и молодом возрасте (до 40 лет).
С целью дифференциальной диагностики с коронарной недостаточностью, кроме особенностей болей, которые обычно носят атипичный для ИБС характер, также применяются блокады межреберных нервов с введением местных анестетиков по задней подмышечной линии, приносящие пациентам выраженное облегчение.
В качестве частой причины болей в грудной клетке указывается синдром «скользящего» ребра (передний реберный синдром, синдром щелкающего ребра, синдром конца ребра, синдром скользящего реберного хряща, синдром смещения ребра и др.). Синдром характеризуется интенсивной болью в проекции нижнего края реберной дуги и увеличением подвижности переднего конца реберного хряща, как правило, X и реже VIII и IX ребер. Считается, что данное состояние имеет травматическое происхождение и связано с рецидивирующим подвывихом реберного хряща при ротации туловища. В отличие от вышерасположенных ребер, хрящевые части которых формируют грудино-реберные суставы, хрящевые части VIII–X ребер образуют сочленения с хрящевыми частями вышерасположенных ребер с помощью наружной межреберной мембраны. Эта зона является анатомически наиболее слабой областью грудной клетки, предрасположенной к травматизации. Вслед за повреждением хрящевого сочленения свободная хрящевая часть ребра отклоняется вверх, смещаясь в вертикальном или переднезаднем направлении при дыхании относительно вышележащего хряща, что сопровождается болью и характерным ощущением щелчка. Боль, как правило, носит острый или стреляющий характер, локализуется в верхнем квадранте брюшной стенки и провоцируется гиперэкстензией грудной клетки при подъеме рук вверх. В острой стадии заболевания пациент нередко принимает вынужденное положение с наклоном туловища вперед и в больную сторону для уменьшения напряжения мышц брюшной стенки, прикрепляющихся к реберным углам. В ряде случаев смещающийся реберный хрящ может травмировать надхрящницу вышерасположенного ребра и межреберный нерв.
Нередко синдром «скользящего» ребра принимается за проявление острой патологии органов брюшной полости, в связи с чем некоторых пациентов подвергают диагностической лапароскопии. Рентгенография при синдроме «скользящего» ребра не выявляет специфических изменений. Патогномоничным для данного состояния является тест, описанный Holms, заключающийся в подтягивании согнутым пальцем края ребра кпереди. При этом воспроизводится типичный болевой пат- терн, сопровождающийся характерным щелчком. Проведение подобной манипуляции на здоровой стороне не сопровождается описанным феноменом. Диагноз также может быть подтвержден инфильтрацией пространства между отделенным хрящом и ребром 5 мл 0,5% раствора лидокаина, приводящей к полному регрессу болевых ощущений через 10 мин после процедуры.
Поражение грудино-ключичных суставов отмечается при деформирующем остеоартрозе, ревматоидном артрите, анкилозирующем спондилите, псориатическом и инфекционных артритах. Боль при этих состояниях, как правило, локальная, однако в ряде случаев может отражаться на переднюю поверхность грудной клетки и в таких случаях требует проведения дифференциальной диагностики с заболеваниями легких и сердца. Боль усиливается при поднимании надплечий и при пальпации грудино-ключичного сустава. В ряде случаев отмечается отек и крепитация в проекции пораженного сустава.
Грудино-ключичный гиперостоз — относительно недавно описанное заболевание, проявляющееся двусторонним хроническим болезненным отеком ключиц, грудины и I ребра. Причина развития данного состояния неизвестна, обсуждается связь с псориазом и псориатическим артритом. Диагноз основывается на выявлении характерных рентгенологических изменений — гиперостоза, утолщения и увеличения костной плотности ключиц и грудины, оссификации хрящевой части I ребра и формировании грудино-ключичного синостоза. В крови может отмечаться повышенная СОЭ и гипергаммаглобулинемия. Заболевание имеет рецидивирующее течение. Увеличение костных структур и распространение воспалительного процесса в отдельных случаях приводит к окклюзии подключичной вены или развитию синдрома верхней апертуры.
Ксифоидалгия — редкий синдром, характеризующийся болями на передней поверхности грудной клетки и в эпигастрии, воспроизводящимися при пальпации мечевидного отростка грудины. Причина заболевания неизвестна. Интенсивность боли может варьировать от слабой до высокой и требует исключения коронарной патологии или острых заболеваний органов брюшной полости. Боль может возникать или усиливаться при наклоне вперед и поворотах туловища, а в особенности после приема пищи, приводящего к увеличению давления за мечевидным отростком. В отличие от других костных и суставных источников боли в грудной клетке при ксифоидалгии прекращение движения, спровоцировавшего боль, как правило, не приводит к быстрому регрессу болевых ощущений. При глубокой пальпации мечевидного отростка боль может иррадиировать за грудину, а также в надплечья и спину. При ксифоидалгии не выявлено каких-либо специфичных рентгенологических изменений. Заболевание обычно длится несколько недель или месяцев и регрессирует спонтанно. Сочетание болей в грудной клетке с увеитом и артралгиями (в том числе в анамнезе) характерно для спондилоартропатий.
Для спондилоартропатий характерны следующие особенности:
— возраст дебюта до 40 лет;
— медленное, постепенное нарастание боли;
— длительность боли свыше 3 мес.;
— утренняя скованность;
— уменьшение боли после физической нагрузки и при движении.
Следует, правда, отметить, что чувствительность и специфичность указанных симптомов невысока и они нередко выявляются при банальных скелетно-мышечных болях в спине.
Диффузный идиопатический скелетный гиперостоз (болезнь Форестье) — заболевание, относительно часто встречающееся у лиц среднего и пожилого возраста, в основном у мужчин. Основными симптомами обычно являются боли легкой и умеренной интенсивности и ощущение скованности в грудном и поясничном отделах позвоночника. При осмотре определяется усиление грудного кифоза, ограничение объема движений в грудном отделе позвоночника и экскурсии грудной клетки. Часто выявляется локальная болезненность при пальпации грудного и поясничного отделов позвоночника. Для подтверждения диагноза диффузного идиопатического скелетного гиперостоза необходимо проведение рентгенографии позвоночника, которая выявляет гиперостоз, наиболее выраженный в грудном отделе и проявляющийся линейной оссификацией по передней поверхности четырех смежных позвонков и более с сохранением рентгенологического просветления между костными отложениями и телами позвонков, а также относительной сохранностью высоты межпозвоночного промежутка. Также характерно формирование остеофитов между телами соседних позвонков, смыкающихся между собой в виде «мостиков». При резких неподготовленных движениях, связанных с вращением туловища, подъеме тяжестей, при работе с поднятыми над головой руками часто возникает фасеточный синдром. Патогенез данного синдрома связан со сближением суставных поверхностей дугоотростчатых (фасеточных) суставов и их блокированием при повышении нагрузки на сустав и его связочный аппарат. Боль, связанная с фасеточным синдромом в грудном отделе позвоночника, может варьировать от легкого дискомфорта до высокой интенсивности и приводить к выраженной инвалидизации. Она, как правило, усиливается при разгибании и уменьшается при сгибании позвоночника и может отражаться на переднюю поверхность грудной клетки. Ниже и выше уровня блокирования сустава нередко определяется рефлекторный спазм мышцы, выпрямляющей позвоночник. Для исключения иных причин боли в спине целесообразно проводить рентгенографию грудного отдела позвоночника. В ряде случаев обнаруживается легкая ротация и одностороннее снижение высоты межпозвоночного промежутка, а в косой проекции — подвывих фасеточного сустава.
При артропатическом синдроме с поражением реберно-поперечных суставов (чаще на фоне деформирующего остеоартроза) отмечается локальная болезненность при пальпации в их проекции, на 3 см кнаружи от остистых отростков. Боль при этом пациенты описывают как тупую, мозжащую, иногда глубокую с ощущением жжения. Рентгенографическое исследование выявляет в этих случаях сужение суставной щели, субхондральный остеосклероз и наличие краевых остеофитов, а также признаки дистрофического поражения других суставов.
Иррадиирующая боль в грудной клетке может быть связана с поражением грудного отдела спинного мозга, грудных корешков, межреберных нервов. В отличие от шейного и поясничного отделов грудной отдел позвоночника относительно малоподвижен, что в значительно меньшей степени предрасполагает к развитию грудных компрессионных радикулопатий, связанных с грыжами межпозвоночных дисков или сужением позвоночного канала вследствие дегенеративных изменений.
Дифференциальная диагностика
Следует помнить, что патологические импульсы из пораженного ПДС (вертеброгенного или миогенного генеза) способны видоизменить истинную коронарную боль или присоединиться к ней, что требует терапевтических усилий интерниста и вертеброневролога.
Резюмируя дифференциально-диагностические критерии вертеброгенно-миофасциальной пектальгии и коронарной кардиалгии, следует учитывать:
1) зависимость болевого синдрома от позы и движения головы и руки;
2) наличие вертебрального (рентгенологические признаки) и/или соответствующего мышечно-тонического синдрома (с болезненностью в зонах дерматомов-миотомов С2-С8 в области большой грудной, трапециевидной, передних лестничной и зубчатой, межреберных мышц, особенно во II–III межреберьях, а также повышенной до 100 мкв спонтанной мышечной активностью);
3) наличие участков нейроостеофиброза в верхней квадрантной зоне;
4) отсутствие страха смерти;
5) отсутствие выраженных изменений со стороны сердца и ЭКГ;
6) отсутствие эффекта от приема нитроглицерина и антикоагулянтов;
7) уменьшение болевого синдрома при биомеханической коррекции и мануальной терапии.
Кроме того, уже при первом обследовании пациента следует исключать симптомы опасности («красные флаги»), которые общепризнаны при дорсалгиях, а именно обращать внимание на наличие лихорадки, локальной болезненности и местного повышения температуры в паравертебральной области, которые характерны для инфекционного поражения позвоночника. В пользу опухоли (первичной или метастатической) может свидетельствовать беспричинное уменьшение массы тела, злокачественное новообразование любой локализации в анамнезе, сохранение боли в покое и ночью, а также возраст пациента старше 50 лет. Компрессионный перелом позвоночника чаще отмечается при травме, применении кортикостероидов и у лиц старше 50 лет.
При опухолевом поражении спинного мозга боль может быть постоянной или рецидивирующей, появляться в покое и уменьшаться при движении, часто приводит к нарушению сна, заставляя двигаться или спать в вынужденном положении, например сидя. На фоне постоянных болей часто отмечаются прострелы, провоцирующиеся кашлем или чиханьем. Выявляются двигательные и чувствительные нарушения, соответствующие уровню поражения. При сирингомиелии и рассеянном склерозе также могут отмечаться боли, локализация которых зависит от области поражения спинного мозга.
Кроме того, причинами поражения грудных корешков могут являться опоясывающий герпес с развитием постгерпетической невралгии, сахарный диабет, а также переломы грудных позвонков. Боль в этих случаях, как правило, длительная, интенсивная, локализуется в зоне соответствующего сегмента, носит стягивающий или жгучий характер, часто сопровождается короткими прострелами, может быть ланцинирующей. Боль усиливается ночью и при движениях в грудном отделе позвоночника. Часто выявляется гиперестезия, гипералгезия и гиперпатия в пораженных сегментах. Для уточнения диагноза необходимо проведение рентгенографии, КТ, МРТ грудного отдела позвоночника. При травмах ребер могут поражаться межкостные нервы, что сопровождается острыми поверхностными, жгучими болями в зоне их иннервации. Боль усиливается при вдохе или при движении грудной клетки, напоминая боль при плеврите. Как правило, выявляется небольшой участок сегментарной гипералгезии или гиперестезии, возникающий даже при поражении одного нерва.
Лечение скелетно-мышечной торакалгии
При синдроме Титце стойкого положительного эффекта позволяют добиться местные согревающие процедуры и применение нестероидных противовоспалительных препаратов (НПВП). При высокой интенсивности болевого синдрома применяют инфильтрацию пораженных сочленений местными анестетиками (0,25–0,5% раствор новокаина), иногда в сочетании с кортикостероидами.
При реберно-грудинном синдроме как с лечебной целью, так и для дифференциальной диагностики с коронарной недостаточностью применяются блокады межреберных нервов с местными анестетиками по задней подмышечной линии, приносящие облегчение.
Консервативное лечение синдрома «скользящего» ребра включает разъяснение пациенту доброкачественной природы состояния, назначение НПВП, блокады с местными анестетиками и кортикостероидами. При неэффективности перечисленных мероприятий иногда прибегают к резекции края ребра.
При грудино-ключичном гиперостозе и поражении грудино-ключичных суставов другой этиологии облегчение приносят НПВП, в отдельных случаях — кортикостероиды и лечение основного заболевания, служащего причиной артрита. При болевом синдроме, связанном с диффузным идиопатическим скелетным гиперостозом, симптоматическое лечение включает курсовой прием НПВП, согревающие физиопроцедуры и упражнения, направленные на укрепление мышц спины.
В случаях ксифоидалгии при легкой и умеренной интенсивности боли эффективны простые анальгетики и НПВП, при выраженном болевом синдроме применяется инфильтрация болезненной области местными анестетиками пролонгированного действия. Показания к оперативному лечению (резекция мечевидного отростка) обсуждаются у пациентов с выраженным некупирующимся болевым синдромом, однако данный метод лечения применяют крайне редко.
При фасеточном синдроме показана эффективность инфильтрации пораженных суставов раствором местного анестетика, согревания болезненной области и активной лечебной физкультуры, направленной на укрепление мышц брюшной стенки и мышцы, выпрямляющей позвоночник.
По данным многих авторов, в лечении МФБС применяют комплексный подход. Он включает воздействие на все звенья патогенеза, связанные с формированием порочного круга боли. Сюда относится назначение анальгетиков, антидепрессантов, миорелаксантов, воздействие на заинтересованную мышцу и ТТ с помощью растяжения, массажа, тепла или холода, чрескожной нейростимуляции, электростимуляции, а также инъекциями токсина ботулизма типа А. Наиболее эффективны инъекции местных анестетиков в ТТ. Обычно вводят 0,5–1 мл 0,5% pаствоpа новокаина (суммарный объем препарата, который можно ввести за один сеанс, не должен пpевышать 200 мл). После инъекции проводится пассивное растяжение мышцы. К другим местным методам лечения относятся ишемическая компрессия (сильное и продолжительное сдавление ТТ кончиками пальцев в течение 1 мин с постепенным увеличением силы давления до 10–13 кг, приводящее к ее инактивации), массаж, применение ультразвука. Важное место занимают аппликации противовоспалительных гелей и мазей. Оправданно применение аппликаций димексида в сочетании с лидокаином. Расслабление спазмированной мускулатуры, кроме того, достигается методом постизометрической релаксации (ПИР). Существуют данные о целесообразности инъекций ботулотоксина с последующим применением ПИР при недостаточной эффективности лечения. Из методов мануальной терапии наиболее эффективными являются приемы мягкотканной мануальной терапии (методики миофасциального расслабления, мышечно-энергетические техники и др.).
Наш опыт лечения пациентов с мышечно-скелетными торакалгиями показал, что для достижения наибольшего терапевтического эффекта необходимым является сочетание немедикаментозных и медикаментозных методов терапии. Система немедикаментозного воздействия наиболее эффективна при сочетании различных техник мануальной терапии с биомеханической коррекцией позвоночника, рефлексотерапии (акупунктуры, прессуры, вакуумтерапии и т.п.) и лечебной физкультуры. Цель сочетания данных методов заключается в создании нового динамического паттерна, ликвидации ТТ и симметризации мышечного корсета. Что касается медикаментозной терапии, согласно позициям доказательной медицины при острой скелетно-мышечной боли препаратами выбора являются НПВП. Положительный эффект приносит применение нейрометаболической терапии, призванной улучшить метаболические процессы в мышцах и нервных структурах (витамины группы В, антигипоксанты (актовегин в инъекциях, местно), что способствует профилактике развития дистрофических процессов в мышцах и, соответственно, обострений МФБС.
Эффект терапии в большой степени зависит также от усилий пациента по выполнению комплекса лечебной физкультуры, способствующего как укреплению мышечного корсета, так и при необходимости миорелаксации для снятия напряжения мышцы, что способствует профилактике образования и активации ТТ.
Таким образом, торакалгии являются мультидисциплинарной проблемой и для диагностики и адекватного лечения требуют усилий неврологов, терапевтов, кардиологов, ортопедов-травматологов и врачей лечебной физкультуры.
1. Алексеев В.В., Солоха О.А. Миофасциальный болевой синдром: применение ботокса // Неврол. журн. — 2002. — № 1. — С. 30-35.
2. Данилов А.Б. Кардиалгии и абдоминалгии. Болевые синдромы в неврологической практике / Под ред. Вейна А.М. — М.: Медпресс-информ, 2001. — 284-92.
3. Заславский Е.С. Болевые мышечные синдромы в области плечевого пояса, руки и грудной клетки: Метод. рекоменд. — Новокузнецк, 1982. — С. 70.
4. Есин Р.Г. Миогенный болевой синдром / Р.Г. Есин, Д.А. Эрперт // Боль: Принципы терапии, боль в мануальной медицине / Под ред. Р.Г. Есина. — Казань: Офсетная компания, 2008. — С. 120-131.
5. Иваничев Г.А. Миофасциальная боль. — Казань, 2007. — 392 c.
6. Мачерет Е.Л. Основы традиционной китайской медицины в рефлексотерапии / Е.Л. Мачерет, А.О. Коркушко. — К.: ДІЯ, 2005. — 397 с.
7. Морозова О.Г., Ярошевский А.А. Патогенетический подход к терапии миофасциальной болевой дисфункции // Международный неврологический журнал. — 2009. — № 3. — С. 104-108.
8. Попелянский А.Я. Клиническая пропедевтика мануальной медицины. — М.: МEДпресс-информ, 2003. — 136 с.
9. Тревелл Дж.Г. Миофасциальные боли / Тревелл Дж.Г., Симонс Д.Г.: Пер. с англ. — М.: Медицина, 1989. — Т. I, Т. II.
10. Хабиров Ф. А. Клиническая неврология позвоночника. — Казань, 2003. — 472 с.
11. Подчуфарова Е.В., Яхно Н.Н. Боли в спине и конечностях // Болезни нервной системы: Руководство для врачей / Под ред. Н.Н. Яхно. — М., 2005. — Т. 2. — С. 306-331.
12. Павленко С.С., Денисов В.Н., Фомин Г.И. Организация медицинской помощи больным с хроническими болевыми синдромами. — Новосибирcк, 2002.
13. Bass C., Mayou R. Chest pain // Brit. Med. J. — 2002. — 325. — 588-91.
14. Bonomo L., Fabio F., Larici A.R. Non-traumatic thoracic emergencies: acute chest pain: diagnostic strategies // Eur. Radiol. — 2002. — 12. — 1872-85.
15. Ho K.Y., Kang J.Y., Yeo B. Non-cardiac, non-oesophageal chest pain: the relevance of psychological factors // Gut. — 1998. — 43. — 105-10.
16. Russell I.J. Myofascial pain syndrome and fibromyalgia syndrome in Raj’s Practical Management of Pain / Еd. H. Benzon. — 4th ed. — Philadelphia: Mosby Elsivier, 2008. — 1319 р.
