Журнал «Внутренняя медицина» 4(4) 2007
Вернуться к номеру
Информация Европейского общества гипертензии
Рубрики: Семейная медицина/Терапия, Кардиология
Разделы: Справочник специалиста
Версия для печати
Насколько эффективен контроль гипертензии в Европе?
S. Erdinе, Head of Hypertension Unit, Cardiology Department,
Cerrahpasa School of Medicine, Istanbul University, Istanbul, Turkey
Важность достижения артериального давления (АД) < 140/90 мм рт.ст. осознается все лучше, но ситуация на практике нередко разочаровывает. Для описания реальной ситуации как нельзя лучше подходит правило половин, сформулированное в США в 60-е года прошлого века: лишь половина людей, страдающих артериальной гипертензией (АГ), знает об этом, из них лишь половина получает лечение, эффективное соответственно лишь в половине случаев. Сложность достижения оптимального АД показана и в рандомизированных клинических исследованиях (РКИ), где и мотивация пациентов, и врачебное наблюдение безусловны.
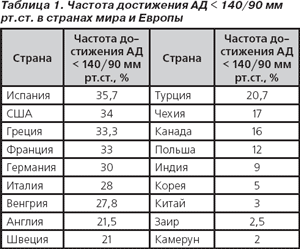
Что касается развитых неевропейских стран, то в США эффективный контроль АГ в 1999–2000 гг. достигался в 29,2 ± 2,3 % случаев и уже в 36,8 ± 2,3 % в 2003–2004 гг. (данные National Health and Nutritional Examination Survey); в Канаде этот показатель составлял 15,8 %. Лучшие результаты были получены среди пациентов пожилого возраста, а также больных сахарным диабетом 2-го типа и перенесших инфаркт миокарда (Ong K.L. et al., 2007; Petrella R.J. et al., 2007). Как представлено в табл. 1, в других регионах мира ситуация не лучше, а показатели значительно варьируют. В пределах конкретной страны на эффективность контроля АГ влияют такие факторы, как возраст, пол, раса / этническая принадлежность, социально-экономический статус, образование пациента и качество медицинской помощи (Erdine S., Aran S.N., 2004; Kearney P. еt al., 2004).
Та же тенденция — возрастание удельного веса эффективно леченных пациентов с гипертензией, однако не до желаемого — наблюдается и в странах Европы (табл. 1). Так, в Англии с 1994 г. увеличился и процент знающих о своей проблеме пациентов с АГ, и процент получающих лечение, причем удельный вес эффективно леченных почти удвоился и составляет 21,5 % среди мужчин и 22,8 % среди женщин (Primatesta P., Poulter N.R., 2006). За последние 15–16 лет улучшился контроль АГ в Чешской республике, особенно среди женщин (Cifkova R. et al., 2004). Серьезную медицинскую и социально-экономическую проблему АГ представляет в Польше: по данным проведенного в этой стране исследования NATPOL PLUS (2002), лечение получает 21 % пациентов с АГ, эффективное — 12 % (Zdrojewski T. et al., 2004). Данные проведенного в Испании мультицентрового перекрестного исследования PREV-ICTUS свидетельствуют об эффективном контроле АГ у 35,7 % пациентов старше 60 лет на этапе центров первичной медицинской помощи (Redon J. et al., 2007). В Греции (исследование HYPERTENSHELL) лечатся и достигают результата 32,8 % пациентов с АГ — 33,3 % мужчин, 32,3 % женщин (Efstratopoulus A.D. et al., 2006). В Швеции, Италии и Германии среди пациентов с АГ в возрасте 35–64 лет снижение АД < 140/90 мм рт.ст. достигается в 21, 28 и 30 % случаев соответственно (Wolf-Meier K. et al., 2004). Проведенное в Турции популяционное перекрестное исследование PATENT показало, что знают о наличии у них АГ и получают эффективное лечение 20,7 % жителей (Altun B. et al., 2005).
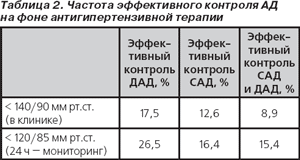
В табл. 2 представлены более ранние данные о частоте эффективного контроля систолического (САД) и диастолического (ДАД) артериального давления, в том числе по результатам амбулаторного мониторинга (исследование PAMELA — Sega R. et al., 1995; Mancia G., 1997). Как видим, неадекватный контроль АД у получающих лечение пациентов отражает не эффект «белого халата», а неудачу фармакотерапии.
В заключение автор статьи подчеркивает, что неадекватный контроль АД у пациентов с гипертензией является глобальной проблемой, которую нельзя связывать лишь с недоступностью качественной медицинской помощи или недостаточной приверженностью пациентов к лечению.
Лечение артериальной гипертензии у пожилых
S.E. Kjeldsen, A.-E. Stenehjem,
I. Os, Ullevaal University Hospital, Oslo, Norway
T. Hedner, Sahlgrenska University Hospital, Goeteborg, Sweden
G.T. Mclness, Western Infirmary, University of Glasgow, UK
Повышение АД, и особенно систолического, существенно повышает кардиоваскулярный риск у пожилых людей (> 65 лет) и требует лечения по меньшей мере у лиц моложе 80. В еще более старшем возрасте АГ также является доминирующим риск-фактором, хотя до сих пор неясно, продлевает ли лечение жизнь пациентов, даже если предотвращает инсульты и сердечную недостаточность (СН). Среди лиц в возрасте 70 и более лет частота АГ достигает и даже превышает 50 %, и в большинстве случаев речь идет об изолированной систолической АГ (САД > 140 мм рт.ст., ДАД < 90 мм рт.ст.). Большую чувствительность пожилых к спонтанному или лекарственно-индуцированному снижению АД связывают с замедленным функционированием у них барорецепторов и со снижением реакции сердца и сосудов на катехоламины.
Диагностические проблемы. 1) Частота клинически значимой вторичной гипертензии у пожилых людей не превышает 1–5 %. 2) Речь может идти о псевдогипертензии — у тех, кто, несмотря на высокие показатели АД, имеет минимальные изменения сосудов глазного дна, и тех, кто испытывает необычное постуральное головокружение, несмотря на все предосторожности при назначении препаратов. В таких случаях отмечают наибольшее несоответствие между внутриартериальным кровяным давлением и давлением, измеренным на руке с помощью манжеты. Показатели АД у пожилых очень вариабельны, поэтому до начала лечения требуется большее количество измерений, чем в общей популяции. АД следует измерять и в положении сидя, и в положении стоя, учитывая высокую (до 30 %) частоту падения АД на 20 мм рт.ст. и более у пациентов с САД > 160 мм рт.ст. Установленное при таких измерениях АД и принимают за исходное. Авторы обращают внимание на то, что появление даже легкого головокружения у пациентов пожилого возраста должно побудить врача пересмотреть назначенное лечение.
Измерение АД в различных условиях. Как и когда применять амбулаторный мониторинг АД, детально оговорено в рекомендациях Европейского общества гипертензии (ESH, 2003). Амбулаторные показатели АД — значимый предиктор сердечно-сосудистой смертности (независимый от офисных данных и других факторов риска) у лиц пожилого возраста вообще и тех, кто страдает систолической АГ, в частности. Феномен «белого халата» — различия между офисными и амбулаторными показателями АД — отмечается у значительной части пожилых пациентов с систолической АГ; клиническая значимость его обсуждается.
Известно, что у большинства людей кровяное давление в ночное время снижается; с возрастом это снижение менее выражено, а у столетних вообще исчезает. Данные об измерениях АД у пожилых людей в домашних условиях малочисленны. В исследовании Ohasama (2004) показано, что этот показатель является более значимым предиктором смертности и развития мозговых инсультов, чем данные скрининга АД, и может считаться полезным. Однако нередкие в пожилом возрасте физические и интеллектуальные ограничения могут повлиять на широту применения домашнего мониторирования АД.
Общий кардиоваскулярный риск. Когда начинать антигипертензивную терапию у пожилых. Оценка общего кардиоваскулярного риска у пожилых пациентов проводится с помощью метода, предложенного Европейским обществом гипертензии и Европейским обществом кардиологов (рекомендации 2003 г.). Информация о лечении АГ у лиц старше 80 лет незначительна; в этом возрасте применение антигипертензивных средств следует ограничивать случаями имеющихся сопутствующих заболеваний и поражения органов-мишеней.
Плацебо-контролируемые исследования. Основанные на данных РКИ рекомендации Европейского общества гипертензии и Европейского общества кардиологов по ведению АГ (2003) почти не оставляют сомнений в преимуществах антигипертензивной терапии у пациентов пожилого возраста: независимо от того, имеется ли систолодиастолическая или изолированная систолическая АГ, лечение редуцирует и сердечно-сосудистую заболеваемость, и смертность. В ряде исследований (наиболее известные — SHEP, STOP-Hypertension, Syst-Eur) показаны преимущества применения диуретиков, бета-блокаторов, антагонистов кальциевых каналов, ингибиторов АПФ и блокаторов ангиотензиновых рецепторов, в т.ч. и при изолированной систолической АГ.
Сравнительные исследования. В первых пяти крупных сравнительных исследованиях (INSIGHT, NORDIL, STOP-Hypertension-2, ALLHAT, LIFE; всего 58 тыс. пациентов с АГ) различий по первичной кардиоваскулярной конечной точке между новыми и старыми лекарственными средствами отмечено не было, и сложилось впечатление о значимости именно снижения АД и хорошей переносимости терапии.
Что касается исследований пациентов в среднем возрасте > 65 лет, то это LIFE, SCOPE, SHELL, VALUE и ASCOT. В исследовании LIFE было показано преимущество применения лозартана перед атенололом у пациентов с гипертрофией левого желудочка (допускалось применение тиазидного диуретика), особенно выраженное в 2 подгруппах — у лиц с сахарным диабетом 2-го типа и у лиц с изолированной систолической АГ. Исследование SCOPE продемонстрировало и снижение АД, и редукцию частоты мозговых инсультов при применении кандесартана у пожилых. На основе данных исследования SHELL был сделан вывод о схожих исходах лечения диуретиками и антагонистами кальция именно при изолированной систолической АГ. Представляют интерес результаты исследования VALUE: по влиянию на достижение первичной кардиальной конечной точки различий между валсартаном и амлодипином не отмечено, хотя на фоне применения валсартана сохранялось более высокое АД. Это исследование показало необходимость достижения целевого АД < 140/90 мм рт.ст. в течение 3–6 месяцев терапии для предотвращения развития или декомпенсации сердечно-сосудистых заболеваний. Наконец, комбинация амлодипина с периндоприлом ассоциировалась с редукцией смертности и некоторых конечных точек, в то время как на фоне комбинации атенолола с диуретиком бендрофлуметиазидом АД было несколько выше (исследование ASCOT).
Целевое АД и преимущества аддитивного применения ацетилсалициловой кислоты (АСК) и статинов. Целью исследования НОТ (5987 пациентов, средний возраст 70,6 ± 3,9 года, 54 % женщин, исходный уровень АД 175 ± 15 / 105 ± 4 мм рт.ст.) было установление связи между уровнем целевого ДАД ( < 90, < 85, < 80 мм рт.ст.) и кардиоваскулярной заболеваемостью и смертностью у пациентов с АГ, а также оценка влияния на кардиоваскулярную заболеваемость и смертность низких доз АСК (75 мг/сут.). Результаты следующие: 1) интенсивное снижение АД ассоциировалось с низкой частотой сердечно-сосудистых событий; 2) добавление АСК значительно снижало частоту больших кардиоваскулярных событий (особенно в случаях инфаркта миокарда), при этом влияния на частоту мозговых инсультов и фатальных кровотечений не было отмечено, а нефатальные большие кровотечения участились вдвое; 3) гиполипидемический эффект аторвастатина у пожилых пациентов выражен не меньше, чем у более молодых.
Лечение АГ у пациентов старше 80 лет. Предварительные выводы по этому вопросу позволяют сделать результаты исследования HYVET-PILOT: 1283 пациента из 10 стран Европы в возрасте старше 80 лет со стойким АД 160–219/90–109 мм рт.ст. Основой назначенной антигипертензивной терапии были либо тиазидные диуретики, либо ингибиторы АПФ, а 3-я группа получала плацебо. Допустимая аддитивная терапия — ретардные формы дилтиазема. Целевое АД — ниже 150/80 мм рт.ст., наблюдение до 13 мес. Комбинированная терапия сопровождалась редукцией числа мозговых инсультов на 53 % и смертности от них на 43 %. В то же время оценка общей смертности не позволила исключить негативного влияния на нее активного лечения АГ; для окончательного вывода ожидаются результаты исследования HYVET. Таким образом, на сегодня полностью не решен вопрос о диагностике и лечении АГ у очень пожилых людей: в случае неосложненной АГ у лиц старше 80 лет речь может идти о взвешенности каждого конкретного клинического решения с учетом множества риск-факторов, упомянутых выше.
Выводы
1) Антигипертензивная терапия снижает кардиоваскулярную заболеваемость и смертность у пожилых пациентов как с систолодиастолической, так и с изолированной систолической АГ.
2) У пациентов старше 80 лет лечение АГ редуцирует частоту фатальных и нефатальных кардиоваскулярных событий, но не снижает общую смертность.
3) В большинстве проведенных на сегодня РКИ у пожилых с систолодиастолической АГ оценивали эффект лечения vs плацебо или vs отсутствия лечения; терапию 1-й линии преимущественно проводили диуретиками или бета-блокаторами. В исследованиях по изолированной систолической АГ для терапии 1-й линии применяли диуретики или дигидропиридиновые блокаторы кальциевых каналов. Во всех этих исследованиях отмечено преимущество активной антигипертензивной терапии перед плацебо или отсутствием лечения.
4) Другие антигипертензивные средства применяли лишь в сравнительных РКИ, причем показаны преимущества применения по меньшей мере одного представителя из каждого класса антигипертензивных средств — диуретики, бета-блокаторы, ингибиторы АПФ, блокаторы кальциевых каналов, блокаторы рецепторов ангиотензина.
5) Начало антигипертезивной терапии у пожилых должно соответствовать общим рекомендациям. Наличие определенных риск-факторов, поражения органов-мишеней и ассоциированной сердечно-сосудистой патологии может повлиять на выбор препарата первой линии. Более того, для достижения целевого САД < 140 мм рт.ст. многие пожилые пациенты нуждаются в комбинированной антигипертензивной терапии.
Гипертензия и сердечная недостаточность
E.A. Rosei, M.L.Muiesan, Clinica Medica, University Hospital, Brescia, Italy
W. Kiowski, Cardiovascular Center and Foundation Zuerich, Klinik im Park, Zuerich, Switzerland
В настоящее время наблюдается рост заболеваемости и смертности, обусловленной застойной сердечной недостаточностью (ЗСН), которая также является частой причиной преждевременной смерти (Krum H., Gilbert R., 2003). Наиболее важным модифицируемым риск-фактором развития ЗСН является АГ, и при ее наличии вероятность ЗСН увеличивается во всех возрастных группах (Kazzam E. et al., 2005). У пациентов с гипертензией в возрасте 40 лет и старше риск возникновения ЗСН в течение жизни в 2 раза выше, чем у их сверстников без АГ. Определено, что в отсутствие инфаркта миокарда (ИМ) в анамнезе риск ЗСН имеется у 1 из 9 мужчин и 1 из 6 женщин, и в значительной мере он связан с АГ. По данным Фремингемского исследования (Framingham Heart Study), лишь 25 % пациентов с ЗСН перенесли ИМ, а 75 % указывали на АГ в анамнезе; значимой выявилась ассоциация между систолическим и/или пульсовым АД и частотой ЗСН (Lloyd-Jones D. et al., 2002). Риск-фактором ЗСН представляются и показатели АД в ночное время — как дополняющие офисные цифры и другие известные факторы риска, что было показано при исследовании пожилых мужчин в Швеции (Ingelsson E. et al., 2006). По данным Richards A. et al. (2002), у пациентов с гипертензией, перенесших острый ИМ, риск развития ЗСН повышается; в этом случае АГ как риск-фактор связана с возрастом, нейрогуморальной активацией и ранним ремоделированием левого желудочка (ЛЖ).
Несмотря на установленное позитивное воздействие антигипертензивной терапии на систолическую СН, в последние годы отмечается постоянный рост показателей заболеваемости и смертности, ассоциированных с ЗСН (Vasan R., Levy D., 1994; Agabiti-Rosei E., Muiesan M., 2004). Этот феномен отражает роль диастолической дисфункции сердца, т.е. нарушение его расслабления и наполнения. По данным Vasan R. и Levy D. (1994), примерно у половины пациентов с явной ЗСН фракция выброса (ФВ) ЛЖ сохранена, но имеется выраженная диастолическая дисфункция.
Механизмы развития ЗСН включают гемодинамическую нагрузку гипертензией, снижение сократительной способности миокарда, ремоделирование камер сердца и вовлечение коронарных сосудов с нарушением кровотока и развитием миокардиофиброза. Хроническая перегрузка давлением обусловливает концентрическую гипертрофию ЛЖ. Кроме гипертрофии кардиомиоцитов отмечается их апоптоз, а также фиброз миокарда желудочков. Профиброгенным эффектом обладает целый ряд гормонов (включая ангиотензин II и альдостерон), цитокинов и ростовых факторов (TGF-α, инсулиноподобный фактор роста): они способствуют периваскулярному и интерстициальному фиброзу. И дегенерация, и апоптоз клеток наряду с репаративным фиброзированием приводят к необратимым изменениям миокарда. Кроме того, АГ является важнейшим риск-фактором развития атеросклероза субэпикардиальных коронарных артерий, который, в свою очередь, усиливает ЗСН.
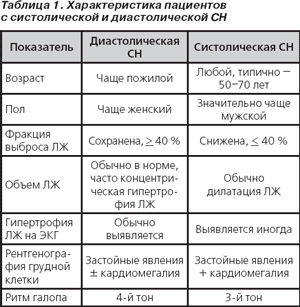
Клинические проявления. Асимптомная систолическая и диастолическая дисфункция сердца встречается чаще симптоматической ЗСН (Redfield M. et al., 2003). У многих пациентов с гипертензией параметры ЛЖ в покое соответствуют норме, хотя при нагрузке ФВ ЛЖ может изменяться, особенно у людей с концентрической гипертрофией ЛЖ или с эксцентрической гипертрофией и ожирением. Асимптомная дисфункция ЛЖ, оцененная по ФВ ЛЖ в покое, диагностируется в 3–4 % случаев и ассоциируется с более высоким риском кардиоваскулярных событий. Информативным является такой показатель, как локальная сократимость ЛЖ: в покое он снижен примерно у 15–20 % пациентов с АГ.
У многих пациентов с гипертензией диагноз устанавливается лишь при появлении симптомов ЗСН, прежде всего одышки при нагрузке и в покое. Пациенты с диастолической дисфункцией плохо переносят тахикардию и резкие колебания АД; развитие у них фибрилляции предсердий (ФП) может обусловить снижение сердечного выброса и развитие отека легких. Обратное развитие гипертрофии ЛЖ у пациентов с АГ ассоциируется с улучшением сегментарной систолической функции, параметров диастолического расслабления и наполнения и с редукцией частоты пароксизмов ФП. В исследованиях HOPE (2004) и LIFE (2006) было показано, что регресс гипертрофии ЛЖ улучшает кардиоваскулярный прогноз, и в частности снижает частоту ЗСН.
Диагностика. С помощью ЭКГ выявляют признаки гипертрофии ЛЖ и аритмии. Более чувствительным методом оценки массы ЛЖ является эхокардиография (эхоКГ), которая к тому же дает информацию о геометрии, глобальной и сегментарной систолической функции ЛЖ. Оценить диастолическую функцию позволяет допплер-ЭхоКГ с анализом трансмитрального кровотока и кровотока в легочных венах. Допплер-визуализация тканей менее зависит от нагрузки и повышает точность диагностики диастолической дисфункции (Quinones M., 2005).
Измерение плазменного уровня BNP — натрийуретического пептида В-типа — еще один инструмент диагностики СН: повышение стресса ЛЖ активирует транскрипцию и высвобождение этого вещества. Повышение содержания BNP, однако, не позволяет отграничить систолическую дисфункцию от диастолической. Показано, что у пациентов с сохраненной систолической функцией и симптомами СН плазменная концентрация BNP > 57 пг/мл имеет 100% позитивную прогностическую ценность относительно диастолической дисфункции, выявленной с помощью ЭхоКГ.
Лечение. Вклад АГ в развитие ЗСН подтверждается эффективностью антигипертензивной терапии (Staessen J. et al., 2003). Как было показано в исследовании UKPDS, снижение САД на 10 мм рт.ст. ассоциируется со снижением частоты ЗСН на 12 % (Adler A. et.al., 2000). Позднее метаанализ результатов нескольких РКИ продемонстрировал влияние не только степени снижения АД, но также и эффекты классов применяемых антигипертензивных лекарственных средств. Так, диуретики и бета-блокаторы оказались сопоставимы с ингибиторами АПФ по предотвращению развития СН; в этом аспекте все три упомянутые группы препаратов показали большую эффективность, чем блокаторы кальциевых каналов (Turnbull F. et al., 2005). Частота развития СН у пациентов, получающих валсартан, оказалась существенно ниже, чем у леченных амлодипином (3-летнее наблюдение, исследование VALUE) (Julius S. et al., 2004).
При сравнении и с диуретиками, и с бета-блокаторами, и с блокаторами кальциевых каналов именно блокаторы рецепторов ангиотензина II эффективнее редуцировали частоту СН у пациентов с гипертензией таких категорий: 1) страдающие сахарным диабетом с хроническим заболеванием почек (исследования RENAAL, IDNT); 2) имеющие гипертрофию ЛЖ (исследование LIFE) (Carr A. et al., 2005).
С другой стороны, отмеченное в исследовании ALLHAT (2000) прогрессирование симптомов СН у пациентов, рандомизированных для лечения ингибиторами АПФ или блокаторами кальциевых каналов, связывают с отменой предшествующей терапии диуретиками; а кроме того, хоть частота развития СН в группах и различалась, уровень смертности от нее при разных режимах антигипертензивной терапии был сопоставим. И в исследовании CHARM у пациентов с диастолической дисфункцией частота госпитализаций вследствие ЗСН на фоне применения кандесартана была значительно ниже, чем в группе плацебо, однако различия в кардиоваскулярной смертности оказались недостоверными (Hermann F. et al., 2004).
Контроль АД в аспекте профилактики СН представляется особенно важным у пациентов с гипертензией и коронарной болезнью сердца: так, в исследовании ACTION применение пролонгированного нифедипина снижало частоту впервые выявленной СН во всех случаях (на 29 %), а особенно в подгруппе АГ (на 38 %) (Lubsen J. et al., 2005).
Однако эффективная профилактика ЗСН посредством антигипертензивной терапии предполагает не только контроль АД: важен регресс гипертрофии ЛЖ и структурных изменений мелких коронарных сосудов, замедление атеросклероза субэпикардиальных сосудов и миокардиофиброза. С таких позиций предпочтительны ингибиторы АПФ и блокаторы рецепторов ангиотензина II: они способствуют обратному развитию гипертрофии ЛЖ и структурных изменений мелких сосудов (а возможно, и кардиофиброза) эффективнее прочих средств (Agabiti-Rosei E. et al., 2006).
Специфическими задачами антигипертензивной терапии при систолической СН являются уменьшение пре- и постнагрузки, улучшение функции ЛЖ, контроль симптомов и показателей застоя в малом и большом кругах кровообращения. При диастолической дисфункции основной задачей следует считать контроль АД, ЧСС и ишемии миокарда. Кроме уже упомянутого исследования CHARM, эффект антигипертензивной терапии блокатором рецепторов ангиотензина II (ирбесартаном) у пациентов с диастолической СН будет оценен в исследовании I-Preserve.
В VII рекомендациях Joint National Committee подчеркивается целесообразность снижения АД у всех пациентов с ЗСН, и хотя целевые показатели не указаны точно, систолическое АД должно быть в пределах 110–130 мм рт.ст. (Chobanian A. et al., 2003). В Европейских рекомендациях 2003 г. речь также идет о целесообразности лечения АГ у пациентов с ЗСН, которая часто ассоциируется с ИБС и фибрилляцией предсердий; антигипертензивная терапия при этом должна проводиться с учетом сопутствующей патологии (Zancetti A. et al., 2003; Mistry N. et al., 2006). Препаратами выбора являются ингибиторы АПФ, блокаторы рецепторов ангиотензина II, диуретики, бета-блокаторы и антагонисты рецепторов альдостерона. Альфа-блокаторы и блокаторы кальциевых каналов могут быть необходимы при проведении комбинированной антигипертензивной терапии для достижения целевого АД — стабильных показателей < 130/80 мм рт.ст.
Гипертензия и секcуальная дисфункция
A.J. Manolis, Cardiology Department, Asklepeion Voula Hospital, Athens, Greece
M. Doumas, Department of Internal Medicine, University of Thrace, Alexandroupolis, Greece
M. Viigimaa, Centre of Cardiology, North Estonia Medical Centre, Tallinn, Estonia
K. Narkiewicz, Department of Hypertension and Diabetology, Medical University of Gdansk, Poland
Сексуальную дисфункцию (СД), столь распространенную в общей популяции и снижающую качество жизни и пациентов, и их партнеров, традиционно относили к компетенции психотерапевтов и урологов, а роль собственно сосудистого фактора (в том числе атеросклероза генитальных артерий) часто недооценивалась. Обращение к помощи кардиологов, интернистов и врачей общей практики нередко бывает связано с эффектами применения ингибиторов фосфодиэстеразы-5 (ИФДЭ-5) у таких пациентов. Существует ряд причин, побуждающих специалистов по АГ подробнее ознакомиться с проблемой:
— высокая частота СД у пациентов с гипертензией и низкая вероятность обращения их за врачебной помощью по этому поводу;
— возможность развития СД при применении некоторых антигипертензивных препаратов, и в таких случаях целесообразность их замены;
— возможность значительной гипотензии при применении ИФДЭ-5 как следствие вазодилатации. Чаще это бывает у пожилых и пациентов с низким содержанием натрия, хотя обычно отмечается умеренное снижение АД;
— необходимость ограничения сексуальной активности у пациентов из групп высокого риска (т.е. с нелеченной, плохо контролируемой, прогрессирующей или злокачественной АГ); возобновление возможно лишь после стабилизации АД;
— во многих случаях АГ сочетается с ИБС и/или СН, и в таких случаях нередко применяют нитраты. На фоне последних ИФДЭ-5 противопоказаны, о чем следует специально информировать пациентов;
— СД может рассматриваться как ранний признак атеросклероза, и при ее выявлении необходима оценка коронарного, мозгового, почечного и периферического кровотока.
Определение и распространенность. Эректильная дисфункция (ЭД) — персистирующая неспособность достижения и/или поддержания эрекции, достаточной для полового акта, — отмечается более чем у 150 млн мужчин в мире, а к 2025 г. прогнозируется увеличение их числа до 322 млн. Распространенность ЭД варьирует от 15 % в Бразилии до 74 % в Финляндии, что отражает как многообразие методов оценки, так и культурно-религиозные различия людей при обсуждении и интерпретации этой проблемы (исследования TAMUS, MALES; Massachusetts Male Aging Study; Cologne Male Survey; Epidemiologia de la Disfuncion Erectil Masculina; Health Professionals Follow-up Study и т.д.). К сожалению, в ряде РКИ не указана сопутствующая патология, а методы оценки ЭД не всегда адекватны; и тем не менее частота ЭД среди пациентов с АГ (26–79 %) значительно превышает таковую у пациентов без нее. Важнейшими факторами считают тяжесть и длительность АГ, возраст пациента и проводимую антигипертензивную терапию (Doumas M. et al., 2005). Для точной оценки частоты ЭД у пациентов-европейцев с гипертензией необходимо крупное РКИ, в котором будет проведен мониторинг АД, учтены сопутствующие заболевания и применен валидный метод оценки ЭД (международный показатель эректильной функции — IIEF).
Патофизиология. Роль гипертензии в развитии ЭД бесспорна, учитывая активацию симпатической нервной и ренин-ангиотензиновой систем, дисфункцию эндотелия и снижение биодоступности оксида азота.
Взаимосвязь с сердечно-сосудистой патологией. У пациентов с ЭД повышен риск тяжелой асимптомной ИБС (Montorsi F. et al., 2002); более того, по результатам коронарографии степень ЭД коррелирует с количеством окклюзированных сосудов (Greenstein A. et al., 1997). Представляется, что ЭД с ИБС объединены и общими риск-факторами (Feldman H. et al., 2000). Поскольку частота недиагностированного атеросклероза коронарных сосудов у пациентов с ЭД достигает 40 % (Kirby M. et al., 2001), выявление собственно ЭД может быть использовано для ранней диагностики ИБС.
Безопасность сексуальной активности при АГ. Согласно консенсусу 2005 г. (The Second Princeton Conference), пациенты с контролируемой АГ относятся к группе низкого риска, а их сексуальная активность не ограничивается — она лишь удваивает чрезвычайно низкий риск кардиоваскулярных событий. В противоположность этому у пациентов высокого риска вероятность таких событий во время полового акта и в последующие 2 часа возрастает десятикратно. Это случаи нелеченной, плохо контролируемой, прогрессирующей или злокачественной АГ, при которых возобновление сексуальной активности возможно лишь после стабилизации АД (Kostis J. et al., 2005).
Эффект антигипертензивной фармакотерапии. Важно установить связь между ЭД и собственно АГ, лечением последней и сочетанием этих факторов (Ferrario C. et al., 2002; Doumas M. et al., 2006). ЭД рассматривают как побочный эффект лекарственных средств, особенно антигипертензивных, примерно в 1 из 5 случаев, что может стать причиной отказа от терапии (Keene L., Davies P., 1999). Как показано в ранее проведенных работах (Williams G.et al., 1987; исследование TAIM, 1991; Ko D. et al., 2002), ЭД ассоциируется с более старыми антигипертензивными средствами — центрального действия, диуретиками и бета-блокаторами. С некоторыми оговорками признается нейтральность ингибиторов АПФ и блокаторов кальциевых каналов (Doumas M. et al., 2006) и даже улучшение эректильной функции на фоне применения альфа-блокаторов и блокаторов ангиотензиновых рецепторов (Doumas M. et al., 2006; Listerri Caro J. et al., 2001; Della Chiesa A. et al., 2003; During R., 2003; Fogari R. et al., 2001). Для окончательного вывода по этому вопросу необходимы дальнейшие исследования.
Несмотря на положение вышеупомянутого Принстонского консенсуса о том, что замена препарата, вызвавшего ЭД, редко восстанавливает сексуальную функцию, данные открытых исследований показали целесообразность перехода на блокаторы ангиотензиновых рецепторов (Listerri Caro J. et al., 2001; Della Chiesa A. et al., 2003; During R., 2003) или бета-блокатор небиволол (Doumas M. et al., 2006). Таким образом, до начала лечения ЭД препаратами ИФДЭ-5 пациенты с гипертензией могут быть переведены на блокаторы ангиотензиновых рецепторов (Doumas M., Douma S., 2006).
Ингибиторы фосфодиэстеразы-5 у пациентов с АГ. Возможность развития гипотензии на фоне приема ИФДЭ-5 (силденафила, тадалафила, варденафила) обусловлена повышением биодоступности оксида азота. Известно также предупреждение ACC /AHA о потенциальном риске силденафила у пациентов с АГ, получающих многокомпонентное лечение (Cheitlin M. et al., 1999). Несмотря на это, результаты недавно проведенных РКИ показали безопасность сочетания ИФДЭ-5 с антигипертензивными препаратами всех классов, в том числе и при комбинированной терапии (Кloner R. et al., 2003; Pickering T. et al., 2004). И хотя альфа-адреноблокаторы назначают с соблюдением специальных мер предосторожности, эти препараты также не являются абсолютно противопоказанными мужчинам, принимающим ИФДЭ-5 (Montague D. et al., 2005). Бета-блокаторы, обладающие свойствами альфа-блокаторов, также следует применять осторожно.
Сексуальная дисфункция у женщин. По данным National Health and Social Life Survey (США), у женщин, страдающих АГ, СД отмечается чаще, чем у тех, кто не страдает гипертензией. (Laumann E. et al., 2004). Обследовав 417 женщин, Doumas M. et al. (2006) называют такие предикторы развития СД, как повышение систолического АД, возраст и применение бета-адреноблокаторов. Данные некоторых других исследований (Grimm R. et al., 1997; Duncan L. et al., 2000) не позволяют сделать окончательный вывод о связи эссенциальной гипертензии и СД у женщин. Недостаток информации может быть восполнен при проведении специфических РКИ с определением Female Sexual Function Index (FSFI).
Заключение. У лиц с АГ сексуальная дисфункция встречается чаще, чем у людей без гипертензии. Эректильная дисфункция может быть первым признаком атеросклероза, и при ее выявлении следует диагностировать состояние коронарных артерий. Более старые антигипертензивные средства ухудшают сексуальную функцию, в то время как новые либо нейтральны, либо оказывают положительное воздействие. Применение ингибиторов фосфодиэстеразы-5 на фоне антигипертензивной терапии является безопасным, при этом речь идет о препаратах всех классов, но альфа-блокаторы следует назначать с осторожностью. И наконец, аспект сексуальной дисфункции заслуживает большего внимания в рекомендациях по ведению пациентов с АГ.
Подготовила О.Г. Пузанова , к.м.н.,
кафедра пропедевтики внутренних болезней № 1
Национального медицинского университета
имени А.А. Богомольца
