Украинский журнал хирургии 2 (17) 2012
Вернуться к номеру
Гострі ускладнення раку шлунку
Авторы: О.Є. Каніковський, С.П. Одарченко, І.В. Павлик, Вінницький національний медичний університет ім. М.І.Пирогова
Рубрики: Хирургия
Разделы: Клинические исследования
Версия для печати
В хірургічній клініці медичного факультету №2 Вінницького національного медичного університету ім. М.І.Пирогова та хірургічному відділенні Вінницького обласного клінічного онкологічного диспансеру протягом 2005-2011 рр. проходило лікування 185 хворих з гострими ускладненнями раку шлунку. Кровотеча виявлена у 114 (61,62%) , стеноз – 64 (34,63%), перфорація – 7 (3.75%) хворих. Серед хворих на рак шлунку ускладнений кровотечею у 105 проводили ендоскопічну гемостатичну терапію, ефективність якої склала 61,9%. Оперативне лікування на висоті профузної або рецидивної кровотечі виконано у 37 хворих, а у 68 оперативне втручання виконали в ранньому відстроченому періоді. Післяопераційна летальність склала 6,1%. Вибір методу оперативного лікування у 7 хворих на перфоративний рак шлунку залежав від Мангеймського індексу перитоніту. У 3 хворих з індексом <25 виконано радикальні оперативні втручання. Всім іншим пацієнтам виконано симптоматичні та паліативні операції. Післяопераційна летальність склала 0%. У пацієнтів на рак шлунку ускладнений стенозом під час проведення ЕФГДС проводили зонд за зону стенозу для відновлення ентерального харчування, що вдалося у 67,18% хворих. Радикальні втручання виконані у 17 (26,6%), паліативні - 40 (62,5%) хворих, симптоматичні – 7 (10,9%). Післяопераційна летальність склала 4,6%
В хирургической клинике медицинского факультета № 2 Винницкого национального медицинского университета им. Н.И.Пирогова и хирургическом отделении Винницкого областного клинического онкологического диспансера в течение 2005-2011 гг. проходило лечение 185 больных с острыми осложнениями рака желудка. Кровотечение выявлено у 114 (61,62%), стеноз – 64 (34,63%), перфорация – 7 (3.75%) больных. Среди больных раком желудка, осложненного кровотечением, у 105 проводили эндоскопическую гемостатическую терапию, эффективность которой составила 61,9%. Оперативное лечение на высоте профузного или рецидивного кровотечения выполнено у 37, а у 68 – в раннем отсроченном периоде. Послеоперационная летальность составила 6,1%. Выбор метода оперативного лечения у 7 больных перфоративным раком желудка зависел от Мангеймовского индекса перитонита. У 3 больных с индексом <25 выполнено радикальное оперативное лечение. Всем другим пациентам выполнены симптоматические и паллиативные операции. Послеоперационная летальность составила 0%. У пациентов раком желудка осложненным стенозом во время проведения ФГДС проводили зонд за зону стеноза для возобновления энтерального питания, которое удалось в 67,18% больных. Радикальноелечение выполнено у 17 (26,6%), паллиативное – 40 (62,5%), симптоматическое – 7 (10,9%) больных. Послеоперационная летальность составила 4,6%.
In the surgical clinic of the medical faculty № 2 National M.I. Pirogov memorial Medical University in Vinnitsa and surgical department of Vinnitsa regional clinical oncology dyspancer during 2005-2011 were treated 185 patients with acute complications of stomach cancer. Bleeding was found in 114 (61.62%), stenosis – 64 (34.63%), perforation – 7 (3.75%) patients. Among patients with stomach cancer complicated by hemorrhage in 105 conducted endoscopic hemostatic therapy, whose effectiveness was 61.9%. Operative treatment of patient with active spurting or recurrent bleeding performed in 37 patients and in 68 surgery performed in early period. Postoperative mortality was 6.1%.The method of surgical treatment in 7 patients with perforative gastric cancer depended on Manheym index of peritonitis. In 3 patients with an index <25 performed radical surgery. All other patients had symptomatic and palliative surgery. Postoperative mortality was 0%. In patients with cancer complicated by stomach outlet obstruction during endoscopic investigation were attempt to condact the area of stenosis to restore enteral nutrition, which could in 67.18% of patients. Radical interventions performed in 17 (26.6%), palliative – 40 (62.5%) patients, symptomatic – 7 (10.9%). Postoperative mortality was 4.6%
рак шлунку, кровотеча, перфорація, стеноз.
рак желудка, кровотечение, перфорация, стеноз.
gastric cancer, bleeding, perforation, stomach outlet obstruction.
В структурі смертності від онкозахворювань рак шлунку займає друге місце у чоловіків та четверте у жінок в Україні. В останні десятиріччя, як у світі так і в Україні, відмічається зниження захворюваності на рак шлунку, за рахунок скорочення кількості хворих на рак дистальних відділів шлунку, в той же час питома вага хворих на рак кардіального відділу зростає, особливо серед хворих середнього віку. Від даної патології щорічно помирає близько 5 тисяч хворих, а 60–80 % хворих поступає на лікування з запущеними формами захворювання при наявності таких важких ускладнень як кровотеча, перфорація, стеноз [2, 4].
Вибір методу оперативного лікування у хворих на ускладнений рак шлунку залишається дискутабельним. Деякі автори віддають перевагу органозберігаючим методам лікування таких пацієнтів [3,5], інші - розширеним та комбінованим оперативним втручанням з лімфодисекцією [1, 2, 6].
Мета роботи — покращення результатів лікування хворих з гострими ускладненнями раку шлунку.
Матеріал та методи
В хірургічній клініці медичного факультету № 2 Вінницького національного медичного університету ім. М.І.Пирогова та хірургічному відділенні Вінницького обласного клінічного онкологічного диспансеру протягом 2005-2011 рр. проходило лікування 185 хворих з гострими ускладненнями раку шлунку. Гендерно-віковий розподіл свідчив: чоловіків – 114 (61,6%), жінок – 71 (38,4%). Від 32 до 45 років – 7, від 45 до 60 років – 58, від 60 до 75 років – 90, від 75 до 90 років-30 хворих. Середній вік 64,7±19,2 років. Старше 60 років було 120 (64,9%) хворих (відповідно до класифікації ВООЗ похилого та старечого віку [9]), що обумовлювало наявність у 155 (83,8%) супутньої патології.
Враження пухлинним процесом кардіального (С) відділу шлунку відмічалось у 22 (11,9%), тіла (М) шлунку – 76 (41,1%), антрального (А) відділу у 53 (28,6%) хворих. Субтотальне враження (АМ, СМ) знайдено у 21 (11,4%), тотальне (СМА) у 13 (7,0%) хворих.
Відповідно до стадій ракового процесу [6,8] 2 ст (T1-3N0-2M0) діагностовано у 17 (9,2%) хворих, 3 ст (T2a-3N0-2M0) – у 109 (58,9%), 4 ст (T1-4N1-3M0-1) – у 59 (31,9%). При цьому інфільтративно-виразкова форма раку визначена у 96 (51,9%), блюдцеподібна – у 342 (30,4%), дифузно-інфільтративна – у 129(11,5%), поліповидна – у 69(6,2%) випадках.
У всіх хворих проводилося гістологічне дослідження, шляхом вивчення біоптату пухлин (78), операційного (98) та секційного (9) матеріалів. високодиференційовані аденокарциноми (G1) знайдено у 27 (14,59%), помірнодиференційовані (G2) – у 45 (24,32%), низько-диференційовані (G3) – у 36 (19,46%), недиференційовані (G4) – у 74 (40,01%), та саркоми – у 3 (1,62%) хворих.
Всі хворі обстежувались за загальноприйнятими методиками. Кровотеча виявлена у 114 (61,62%) , стеноз – 64 (34,63%), перфорація – 7 (3.75%) хворих.
Хворі з кровотечею госпіталізовані протягом першої доби від початку захворювання у 46,45% (59); від другої до сімнадцятої доби у 53,55% (68).
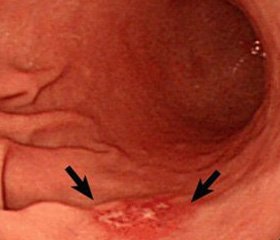
Всім пацієнтам обов’язковим було виконання ФГДС з біопсією та констатацією кровотечі за Forrest (1987): Forrest 1 – 62 (54,4%) (1а – 7 (11,59%); 1b – 46 (73,91%); 1х – 9 (14,5%)); Forrest 2 – 43 (37,7%), (2а – 3 (6,9%); 2b – 39 (90,8%); 2с – 1 (2,3%)); Forrest 3 – 9 (7,9%).
Ступінь крововтрати визначали за P.L. Marino (American College of Surgeons 1982). 1 клас – 5 (4,4%), 2 клас – 41 (35,9%), 3 клас – 60 (52,7%), 4 клас – 8 (7,0%) пацієнтів.
Лікування проводили відповідно до «Клінічних протоколів надання медичної допомоги хворим із гострою шлунково-кишковою кровотечею» і розпочинали з консервативних заходів, що полягали у проведенні гемостатичної і кровозамісної терапії. У 105 (92,1%) застосували ендоскопічні методи гемостазу (коагуляція судини, аплікації капроферу, периульцерозна ін’єкційна інфільтрація).
За ургентними показами оперовано 44 хворих. В відстроченому порядку – 68. В плановому порядку – 64. Обмежилися консервативним лікуванням у 9 хворих.
Матеріал та методи
Рак шлунку ускладнений кровотечею. Всім хворим після госпіталізації лікування розпочинали із проведення комплексної консервативної терапії, відповідно до клінічного протоколу і рекомендацій провідних клінічних закладів. Консервативна терапія включала постановку назогастрального зонда, призначення гемостатичної терапії, яка складалася з призначення синтетичних октапептидів (сандостатин, октреотид), інгібіторів протеолізу (транексамова кислота, амінокапронова кислота), етамзилат натрію, вікасол, кальція глюконат; блокаторів секреції (пантопразол, квамател); інфузійно-трансфузійної терапії по гіпотонічному типу.
Під час проведення екстреної ФЕГДС у 105 (92,1%) використовували ендоскопічну гемостатичну терапію. В випадку наявності гемостазу F1 (62 пацієнтів) використовували кліпування судини в дні виразки (7), ін’єкцію спирт-новокаїнової суміші (14) або 0.001% розчину адреналіну (41) з чотирьох точок навкруги судини. Для виконання адекватного гемостазу під час виконання ін’єкційної терапії в середньому було використано 70±36 мл розчину. Після зупинки кровотечі місце кровотечі додатково зрошували розчином капроферу. Рецидив кровотечі виник у 25 (40,3%) хворих.
В випадку наявності гемостазу F2 (43) кліпування судини виконано у 3 хворих з гемостазом F2а, всім іншим (40) використовували аплікацію капрофера на джерело кровотечі. Рецидив кровотечі виник у 15 (34,8%) хворих.
Загальна ефективність ендоскопічної терапії склала 61,9%. Оперативне лікування на висоті профузної або рецидивної кровотечі виконано у 37 хворих. Вибір способу оперативного лікування залежав від важкості геморагічного шоку, ступеня ризику згідно класифікації ASA, а також ступеня розповсюдженості пухлинного процесу У 7 хворих виконано радикальні оперативні втручання – гастректомія за Гіляревичом (2), субтотальна дистальна РШ (5) в модифікації Гофмейстера – Фінстерера (4), Болфура (2), Ру (1) з лімфодисекцією D2. У 16 хворих виконано паліативні операції направлені на надійну зупинку кровотечі – субтотальна РШ (12) в модифікації Гофмейстера-Фінстерера (7), Болфура (3), Вітебського (1), Ру (1) з лімфодисекцією D1. У 14 хворих виконано симптоматичні операції направлені на зупинку кровотечі – деваскуляризація шлунку з прошиванням кровоточивої судини в дні пухлини. У 9 хворих дану операцію доповнювали накладанням переднього попередуободового ізоперистальтичного гастроентероанастомозу по Вельфлеру. Післяопераційна летальність на висоті кровотечі склала 12,1% (4 хворих), причому після радикальних операцій – 14,3% (1 хворий), після паліативних та симптоматичних операцій – 10% (3 хворих).
Гемостаз Forrest 2 не може гарантувати безпеки щодо можливого розвитку рецидиву кровотечі і тому у 68 хворих оперативне втручання виконали в ранньому відстроченому періоді протягом 3-6 діб з моменту госпіталізації після стабілізації пацієнта та проведення додаткових методів обстеження направлених на діагностику поширення пухлини та важкість супутньої патології. У 26 пацієнтів виконано радикальні, а у 38 паліативні та симптоматичні оперативні втручання. Всі радикальні оперативні втручання супроводжувалися D2 типом лімфодисекції. Серед радикальних оперативних втручань гастректомію виконано у 13 , дистальну субтотальну РШ – також у 13 хворих, в т.ч. в модифікації Гофмейстера-Фінстерера (9), Болфура (4). Симптоматичні оперативні втручання включали санітарну гастректомію (9) та субтотальну санітарну РШ (33) в модифікації Гофмейстера-Фінстерера (20), Болфура (7), Вітебського (4), Ру (2). Післяопераційна летальність після операцій виконаних в відстроченому періоді склала 4,4% (3 хворих), причому після радикальних операцій – 3,8% (1 хворий), після паліативних та симптоматичних операцій – 4,7% (2 хворих).
Перфоративний рак шлунку. Перфорація раку шлунку зустрічалася в 3,75 % випадків, причому у всіх хворих розвиток даного ускладнення був першим проявом захворювання. Всім хворим в передопераційному періоді було виконано оглядову рентгенографію органів черевної порожнини, у двох хворих виконано пробу Хеннельта (пневмогастрографія) за допомогою якої було діагностовано пневмоперитонеум. Наступним етапом було проведення езофагогастродуоденоскопії в ході якої діагностувалась причина перфорації.
Вибір принципу оперативного лікування залежав в першу чергу від важкості клінічного перебігу перитоніту, яку визначали за допомогою Мангеймського індексу перитоніту (Linder M.M. et al., 1987). Всім хворим проводили адекватну санацію та дренування черевної порожнини спареними трубчастими дренажами. В випадку індексу перитоніту (ІП) > 35 (2 пацієнти) виконано симптоматичне лікування – ушивання перфорації по Опелю-Полікарпову, при ІП < 25 (3 пацієнти) вважали за можливе виконання радикальної операції з врахуванням розповсюдженості пухлинного ураження і стадії процесу. Одному хворому виконано гастректомію по Гіляревичу, одному – радикальну субтотальну РШ по Гофмейстеру-Фінстереру, ще одному – паліативну дистальну РШ по Гофмейстеру-Фінстереру. При ІП – від 25 до 35 вважали за доцільне виконання паліативної РШ у двох хворих. Всім хворим в зв’язку з наявністю перитоніту обмежувалися виконанням лімфодисекції D1. Післяопераційна летальність склала 0%.
Стеноз шлунку ракового генезу діагностовано у 64 (34,63%) пацієнтів. Згідно рентгенологічної класифікації Лінденбратена компенсований стеноз выявлено у 28 (43,75 %) хворих, субкомпенсований — у 25 (39,06 %), декомпенсований — у 11 (17,19 %).
В залежності від вираженості дефіциту водного та білкового балансу, анемії, порушень коагуляційної системи передопераційна підготовка тривала від 3 до 10 діб. Під час проведення діагностичної ЕФГДС всім хворим виконувалася спроба провести зонд за зону стенозу для відновлення ентерального харчування, яка була ефективна у 43 (67,18% ) хворих.
У пацієнтів з стенозом враження пухлинним процесом кардіального (С) відділу шлунку відмічалось у 6 (9,4%), тіла (М) шлунку – 20 (31,3%), антрального (А) відділу у 28 (43,7%) хворих. Субтотальне враження (АМ, СМ) знайдено у 7 (10,9%), тотальне (СМА) у 3 (4,7%) хворих.
Хірургічне лікування виконувалося в плановому порядку за абсолютними показами. Радикальні втручання виконані у 17 (26,6%) хворих, які включали гастректоиію (4) за Гілеровичем та субтотальну РШ по Гофмейстеру-Фінстереру (13). У всіх випадках радикальні оперціїї супроводжувалися D2 лімфодисекцією. Паліативні операції виконано 40 (62,5%) хворим. Паліативна субтотальна РШ виконана у 27 пацієнта в модифікації Гофмейстера – Фінстерера (17), Бельфура(6), Вітебського(3), Ру (1). Обхідний гастроентероанастомоз сформовано у 13 хворих, в модифікації Вельфлера (8), Більрота (3), Монастриського (2). У 7 хворих було знайдено вкрай запущені форми пухлини, в зв’язку з чим виконано симптоматичні операції – сформовано гастростоми по Кадеру (5) та єюностоми по Майдлю (2). Післяопераційна летальність склала 4,6% (3 хворих), причому після радикальних операцій – 5,9% (1 хворий), після паліативних та симптоматичних операцій – 4,2% (2 хворих).
Висновки
1. Летальність після екстренних операцій на висоті триваючої та рецидивної кровотечі у 2 рази вища, ніж після операцій, проведених у ранньому відстроченому періоді, що виконуються після адекватної підготовки та комплексного дообстеження хворих.
2. Всім хворим на рак шлунку ускладнений кровотечею доцільно проводити ендоскопічну гемостатичну терапію, ефективність якої складає 61,9%.
3. Вибір методу оперативного лікування при раку шлунку ускладненим перфорацією залежить від Мангеймського індексу перитоніту, при ІП > 35 можливе виконання тільки симптоматичних операцій, при ІП < 25 вважали за можливе виконання радикальної операції з врахуванням розповсюдженості пухлинного ураження і стадії процесу, при ІП – від 25 до 35 вважали за доцільне виконання паліативної РШ.
4. У пацієнтів на рак шлунку ускладнений стенозом під час проведення ЕФГДС доцільно проводити зонд за зону стенозу для відновлення ентерального харчування, що вдалося у 67,18% хворих.
1. Острые желудочно-кишечные кровотечения опухолевой этиологии / А.П. Михайлов, А.М. Данилов, А.Н. Напалков [и др.] // Вестн. хирургии им. И.И. Грекова. – 2006. – № 1. – С. 79-81.
2. Бойко В.В. Особенности неотложных хирургических вмешательств у больных с осложнениями местнораспространенного рака желудка / В.В. Бойко, В.А. Лазирский // Международный медицинский журнал. – 2011. – № 3. – С. 85-89.
3. Кондратенко П.Г. Гостра кровотеча з новоутворень травного каналу: тактичні підходи / П.Г. Кондратенко, М.Л. Смирнов // Український журнал хірургії. – 2011. – № 1 (10). – С. 144-149.
4. Гемостаз при острых желудочно-кишечных кровотечениях / В.М. Тимербулатов, Ш.В. Тимербулатов, Р.Б. Сагитов [и др.] // Хирургия. Журнал им. Н.И. Пирогова. – 2010. – №3. – С. 20-26.
5. Гостищев В.К. Проблема выбора тактики лечения при гастродуоденальных кровотечениях / В.К. Гостищев, М.А. Евсеев // Хирургия. – 2007. – № 7. – С. 7-17.
6. Бойко В.В. Результаты лечения больных с осложненным местнораспространенным раком желудка / В.В. Бойко, С.А. Савви, В.А. Лазирский, В.Н. Лыхман // Харківська Хірургічна Школа. – 2009. – №3 (34). – С. 48-53.
7. Особливості виконання гастректомії на висоті шлункової кровотечі у хворих на рак шлунка, що кровоточить / В.В. Бойко, М.П. Донець, І.А. Тарабан [та інш.] // Харківська хірургічна школа. – 2007. – № 4. – С. 10-12.
8. Фомін П.Д. Аспекти хірургічного лікування гостро кровоточивого раку з субтотальним та тотальним ураженням шлунку / П.Д. Фомін, П.В. Іванчов // Український журнал хірургії. – 2011. – № 5 (14). – С. 60-63.
9. Давыдов М.И. Состояние проблемы и пути оптимизации хирургического лечения больных раком желудка старшего возраста / М.И. Давыдов, М.Д. Тер-Ованесов, В.В. Маховский // Хирургия. – 2008. – № 10. – С. 73-79.
10. Радикальное хирургическое лечение рака желудка, осложненного профузным кровотечением / С.А. Поликарпов, А.Н. Лисицкий, Н.Н. Иров [и др.] // Хирургия. – 2008. – № 7. – С. 24-26.
11. Appraisal of compliance with the UICC/AJCC staging system in the staging of gastric cancer. Union International Contra la Cancrum. American Joint Committee on Cancer / Mullaney P.J., Wadley M.S., Hyde C. [et al.] // Br J Surg. – 2002. – Vol. 89. – P. 1405-1408.
12. Tumors of the stomach / G.B. Davis, D.K. Blanchard, G.F. Hatch 3rd [et al.] // World J. Surg. – 2000. – Vol. 24. – № 4. – P. 412-420.
13. Japanese classification of gastric carcinoma / Japanese Research Society for Gastric Cancer // Kanehara. First English edition. – Tokyo, 1995. – 187 p.
14. Nakayama T. Gastric cancer treatment guidelines in Japan / Т. Nakayama // Gastric cancer. – 2002. – № 5. – P. 1-5.