Украинский журнал хирургии 3 (18) 2012
Вернуться к номеру
Ущемлённая грыжа рихтера параумбиликального троакарного доступа после видеолапароскопической холецистэктомии
Авторы: А.В. Капшитарь, Запорожский государственный медицинский университет
Рубрики: Хирургия
Разделы: Справочник специалиста
Версия для печати
Широкое внедрение видеолапароскопической холецистэктомии (ВЛХЭ) в хирургическую практику привело к тому, что эта операция стала одной из наиболее часто выполняемой в эндовидеохирургии [1, 5]. Невзирая на малую травматичность данной операции она не исключила возможность образования послеоперационной грыжи [2, 5, 7, 9, 10]. Особенностью последней стала локализация грыжи в области постановки портов, наиболее часто над пупком [1, 5, 7]. Ряд исследователей предлагают использовать термин – троакарная грыжа, подразумевая грыжевой дефект, возникающий в месте введения троакара [1, 5, 6, 8]. Частота образования троакарной грыжи после ВЛХЭ составляет 0,8-8,0% [1, 6, 9, 10]. Оперируют больных в плановом порядке, выполняя грыжесечение и пластику по Мейо или Сапежко [5, 7]. Публикации в периодической печати о неотложных операциях по поводу ущемленной троакарной грыжи единичны [2, 4, 7, 8]. Описание же пристеночного ущемления (hernia Richter) мы обнаружили лишь в одной публикации [3] и, в связи крайне редкостью, решили поделиться собственным наблюдением.
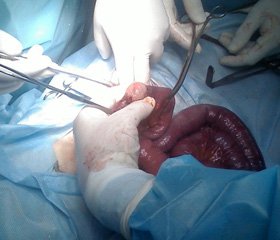
Больная Р., 50 лет госпитализирована в клинику общей хирургии 05.01.2005 г. с жалобами на боли тупого характера в подложечной области, тошноту, сухость во рту. Заболела 14 часов назад. В 2003 г. выполнена ВЛХЭ по поводу деструктивного холецистита. Общее состояние средней тяжести. Температура тела 37,0°С. Пульс 88 уд. в 1 мин. АД 150/90 мм рт.ст. Рост 156 см. Вес 99 кг. Язык влажный. Живот мягкий, болезненный в подложечной области. Симптом Щёткина-Блюмберга отрицательный. В общем анализе курови: гемоглобин – 126 г/л, эритроциты – 3,9 Т/л, лейкоциты – 9,4 Г/л. Лейкоцитарная формула: палочкоядерные – 10%, сенгментоядерные – 78%, лимфоциты – 10%, моноциты – 2%. Общий анализ мочи без патологии. Диастаза мочи 256 ед. Диагноз «Острый панкреатит. Ожирение 3 степени». Обзорная рентгенография грудной и брюшной полостей не выявила патологических изменений. Консервативная терапия на протяжении 1 суток не эффективна. Состояние ухудшилось. Сохраняется болевой синдром. Двукратная рвота. Температура тела 37,3°С. Пульс 100 уд. в 1 мин. Живот болезненный и напряженный в подложечной области и правой половине. Симптом Щёткина-Блюмберга положительный. Перистальтика кишечника вялая. Лейкоциты – 14,0 Г/л; палочкоядерные – 14%, сегментоядерные – 74%, лимфоциты – 18%, моноциты – 4%. Диастаза мочи 64 ед. Неотложная операция: верхняя срединная лапаротомия с предположительным диагёнозом «Панкреонекроз. Перитонит». При ревизии выявлен геморрагический экссудат в объёме 500 мл межпетельно и в полости малого таза. На расстоянии 1,5 м от связки Трейтца противобрыжеечный край тонкой кишки пристеночно, на 1/3 просвета, ущемлён в грыжевых воротах, локализующихся в передней брюшной стенке выше пупка в проекции ранее выполненного троакарного доступа при ВЛХЭ. Оперативный доступ продлен дистальнее с рассечением грыжевых ворот. Извлечена ущемлённая петля тонкой кишки с некрозом. Послеоперационный диагноз «Ущемлённая грыжа Рихтера параумбиликального троакарного доступа после ВЛХЭ с некрозом стенки тонкого кишечника. Диффузный геморрагический перитонит. Ожирение 3 степени». Выполнена резекция тонкого кишечника и энтеро-энтеро анастомозом «конец-в-конец», грыжесечение, санация и дренирование брюшной полости, герниопластика по Сапежко, дренирование раны.
Послеоперационное течение гладкое. Дренажи из брюшной полости и раны удалены на 4 сутки. Швы сняты на 10-11 сутки. Рана зажила первичным натяжением. Выписана в удовлетворительном состоянии 17.01.2005 г.
1. Видеолапароскопические вмешательства на органах живота, груди и забрюшинного пространства / Под ред. А.Е. Борисова. – СПб.: Предприятие ЭФА «Янус». – 2002. – 416 c.
2. Греясов В.И. Профилактика параумбиликальных грыж после ЛХЭ / В.И. Греясов, В.А. Ангилов // Эндоскопическая хирургия. – 2004. – № 1. – С. 43.
3. Жебровский В.В. Атлас операций при грыжах живота / В.В. Жебровский, Ф.Н. Ильченко. – Симферополь: ЧП «Элиньо», 2004. – 316 с.
4. Коссович М.А. Вентральные грыжи после выполнения лапароскопической холецистэктомии / М.А. Коссович, В.Л. Мещеряков, С.Н. Коршунов // Эндоскопическая хирургия. – 2009. – № 1. – С. 148.
5. Ничитайло М.Е. Профилактика троакарных грыж после лапароскопической холецистэктомии / М.Е. Ничитайло, И.П. Галочка, Т.Н. Доманский // Клінічна хірургія. – 2007. – № 5-6. – С. 32.
6. Орехов Г.И. Троакарная грыжа / Г.И. Орехов // Эндоскопическая хирургия. – 2009. – № 1. – С. 139.
7. Послеоперационные вентральные грыжи после лапароскопических вмешательств / Э.Г. Абдуллаев, В.В. Феденко, В.В. Бабышин [и др.] // Эндоскопическая хирургия. – 2001. – № 4. – С. 11-13.
8. Боровий Є.М. Пристінкова защемлена грижа параумбілікального троакарного доступу після лапароскопічної холецистектомії / Є.М. Боровий, Ю.С. Семенюк, О.В. Потійко, В.Ф. Денищук // Клінічна хірургія. – 2004. – № 1. – С. 52.
9. Voitk A.J. The umbilicus in laparoscopic surgery / A.J. Voitk, S.G.S. Tsao // Surg. Endoscop. – 2001. – Vol. 15. – № 8. – P. 878-881.
10. Tonouchi Н. Trocar site hernia / H. Tonouchi, Y. Ohmori, M. Kabayashi, M. Kusunoki // Arch. Surg. – 2004. – Vol. 139. – P. 1248-1256.