Вступ
Гнійний медіастиніт (ГМ) — одна з найбільш тяжких форм гнійної інфекції, що зустрічається у хірургічній практиці. ГМ має відношення до практичної роботи загальних, торакальних хірургів, стоматологів, отоларингологів, лікарів інших спеціальностей і виникає як ускладнення багатьох захворювань [1]. За останні роки кількість хворих із ГМ не зменшується, а високі показники летальності спонукають науковців приділяти особливу увагу діагностиці та лікуванню даної патології. Гнійний медіастиніт характеризується агресивним клінічним перебігом, швидким розвитком синдрому системної запальної відповіді, тяжкого сепсису з поліорганною недостатністю [2, 4]. Тяжкість перебігу ГМ зумовлена наявністю в середостінні важливих органів і анатомічних утворень — центральних симпатичних та парасимпатичних нервів, кровоносних та лімфатичних судин. Крім цього, клітковина середостіння інтенсивно всмоктує продукти розпаду тканин, що сприяє швидкому розвитку тяжкої інтоксикації [5, 8]. За повідомленнями ряду клініцистів, сепсис у хворих на низхідний гнійний медіастиніт (НГМ) розвивається у 45–100 % випадків, а летальність становить від 17 до 80 % [3, 5].
Разом із цим можливості клінічної діагностики ГМ доволі обмежені, особливо на ранніх стадіях захворювання [7]. Пізня діагностика ГМ супроводжується численними ускладненнями, які створюють пряму небезпеку життю хворих [4]. У низці досліджень продемонстровано, що затримка виконання операційного втручання при гострому медіастиніті на одну добу супроводжується зростанням показників летальності в 4–10 разів [5, 7].
Висока частота розвитку ГМ спонукає хірургів до пошуку причин розвитку та шляхів поширення гнійного вмісту із просторів шиї у клітковину середостіння та методів їх профілактики. Актуальним залишається питання удосконалення діагностики ГМ та визначення причин діагностичних помилок для уникнення їх у медичній практиці.
Мета роботи: визначення найбільш типових причин виникнення флегмон шиї, вивчення шляхів поширення інфекції у клітковину середостіння, визначення типології діагностичних помилок та проведення аналізу летальності залежно від причини захворювання та форми гострого медіастиніту.
Матеріали та методи
Впродовж 2000–2017 рр. в торакальному відділенні Івано-Франківської обласної клінічної лікарні перебували 65 хворих із ГМ, серед них було 43 (66,1 %) чоловіки та 22 (33,9 %) жінки віком від 21 до 76 років, у середньому 36,3 ± 3,9 року.
Із них передньоверхній ГМ діагностовано у 22 (33,8 %), тотальний — у 19 (29,2 %), верхній — у 16 (24,6 %), задній — у 8 (12,3 %) хворих. Первинний ГМ був у 21 (32,3 %), вторинний — у 44 (67,7 %) випадках. У 29 (44,6 %) із 65 хворих виконана правобічна бокова торакотомія, у 25 (38,5 %) — лівобічна бокова торакотомія, у 2 (3 %) — двобічна бокова торакотомія, у 4 (6,1 %) — бокова торакотомія з одночасною відеоторакоскопією з протилежної сторони та у 5 (7,7 %) — шийна цервікотомія з відеоторакоскопією. Післяопераційна летальність становила 26,1 % (померли 17 із 65 хворих). Час перебування у стаціонарі становив 28 ± 4 дні. Для порівняння частоти поширення гнійного процесу обстежено 123 хворих із флегмонами шиї (ФШ).
Для вирішення поставлених задач були проаналізовані результати лабораторних обстежень у хворих із НГМ, рентгенографії органів грудної клітки у 2 проекціях, комп’ютерної томографії середостіння, ультра–звукового обстеження, ЕКГ та ехокардіо–скопії, фібробронхоскопії, ендоскопічного обстеження травного каналу. Враховували також зміни тканин і органів середостіння і шиї під час проведення операційних втручань та результати патологоанатомічного дослідження щодо особливостей локалізації та поширення гнійного процесу на шиї та в середо–стінні.
Результати та обговорення
Серед 65 хворих із НГМ поширення гнійно-некротичного запалення на клітковину середостіння по превісцеральному проміжку встановлене у 38 (58,4 %), по ретровісцеральному проміжку — у 25 (39,4 %), міжапоневротичному проміжку — тільки у 2 (3,4 %) хворих. Нами проаналізовано частоту виникнення НГМ залежно від локалізації ФШ у міжфасціальних проміжках шиї серед всіх обстежених хворих (табл. 1).
Отже, НГМ найбільш часто виникав при локалізації ФШ у ретровісцеральному проміжку і був діагностований нами у 25 (52 %) із 48 хворих. При ФШ у превісцеральному проміжку НГМ діагностований у 38 (40,8 %) із 93 пацієнтів.
Серед 38 (58,5 %) хворих із ФШ у превісцеральному проміжку + НГМ одонтогенні причини підтверджено у 24 (63,1 %), гнійний лімфаденіт — у 10 (26,3 %), тонзилогенні причини — у 2 (5,3 %), нагноєна кіста шиї і пошкодження трахеї — по одному хворому.
Серед 25 (38,4 %) хворих із ФШ у ретровісцеральному проміжку + НГМ тонзилогенні причини переважали у 20 (80 %), пошкодження стравоходу — у 2 (8 %), гнійний лімфаденіт — у 2 (8 %), нагноєна кіста шиї — у одного хворого.
Таким чином, провідні одонтогенні і тонзилогенні причини виникнення НГМ встановлені нами у 46 (71 %) із 65 хворих. Найбільш імовірними причинами розвитку НГМ були одонтогенні ФШ, локалізовані у превісцеральному проміжку, що діагностовані у 24 (63,1 %), і тонзилогенні ФШ ретровісцерального проміжку — у 20 (80 %) хворих.
Передньоверхній та верхній НГМ найчастіше виникав при поширенні ФШ у середостіння по превісцеральному проміжку шиї. Такі форми НГМ встановлені у 30 (78,9 %) із 38 хворих. Тотальний НГМ при поширенні ФШ по превісцеральному проміжку шиї діагностований у 8 (21,1 %) пацієнтів. Натомість при поширенні ФШ у середостіння по ретровісцеральному проміжку шиї тотальний НГМ був нами діагностований у 12 (48 %), задній НГМ — у 7 (28 %) із 25 хворих.
Нами проаналізовано частоту виявлення діагностичних помилок на етапах надання медичної допомоги, а саме: І ланка — первинна (поліклініки, лікарні швидкої допомоги), ІІ ланка — неспеціалізовані стаціонари лікарень, ІІІ ланка — спеціалізовані відділення (торакальна хірургія).
За типологією діагностичних помилок можна виділити 3 види:
1. ГМ взагалі не був запідозрений.
2. ГМ був запідозрений, але діагностичний комплекс був проведений неправильно або взагалі не був проведений
3. ГМ був запідозрений, але його результати були трактовані неправильно.
Згідно з проаналізованими даними ми спостерігали вкрай низьку частоту виявлення симптомів ГМ при первинному зверненні за медичною допомогою в поліклініки та в стаціонарах лікарень. Виявлення ознак ГМ на І ланці за більшістю симптомів становить 0 %, незначно краща ситуація і у лікарнях ІІ ланки. Так, симптом Рутенбурга — Ревуцького щодо наявності його у спеціалізованому відділені на І ланці не виявлено в жодного хворого, на ІІ ланці він був встановлений лише у 5 (12,8 %) хворих, симптом Іванова, відповідно, на І ланці не був виявлений, на ІІ — лише в 4 (10,2 %), а такі симптоми, як Зауербруха та Попова, не були встановлені як лікарями першої ланки, так і у стаціонарах лікарень. Все це може свідчити про погану обізнаність лікарів первинних ланок щодо клінічних симптомів ГМ та їх недооцінку для встановлення діагнозу, що призводило до помилок надалі. Ми спостерігали рівномірне виявлення симптомів ендогенної інтоксикації на всіх ланках надання медичної допомоги. Оскільки ці показники не є патогномонічними для ГМ, то часто їх трактування не тільки не підтверджувало діагноз, а навпаки, призводило до встановлення неправильних діагнозів, що врешті відтягувало час госпіталізації хворих у спеціалізовані відділення і виконання негайного оперативного втручання.
Не зовсім правильно проводилося виявлення і трактування локальних проявів гнійного процесу у середо–стінні на первинних ланках надання медичної допомоги. Так, виявлення інфільтрації м’яких тканин грудної стінки на І ланці було у 7 (38,8 %) та на ІІ — у 12 (66,6 %) із 18 хворих, емфізема середостіння не була визначена в жодного хворого на І ланці і лише в 4 (22,2%) — у стаціонарах лікарень. Подібна картина спостерігалася і щодо інших локальних проявів ГМ.
Недостатня увага приділялася ознакам пошкодження органів грудної клітки, невиявлення або неправильне трактування яких призводило до діагностичних помилок. Так, наявність рідини в плевральній порожнині на догоспітальному етапі було встановлено лише у 2 (8,3 %) та у стаціонарах лікарень — у 7 (29,1 %) із 24 хворих. Наявність рідини в перикарді — відповідно в жодного хворого на І ланці та у 2 (12,5 %) із 16 хворих на ІІ ланці етапу надання медичної допомоги. Враховуючи, що наявність гідротораксу та ексудативного перикардиту у хворих із ГМ є важливим симптомом гнійного процесу середостіння, що свідчить про його значне поширення, недооцінка та неправильна інтерпретація цих ознак призводить до пізнього направлення хворих у спеціалізовані відділення.
Важливими загальними симптомами ГМ є ознаки органних дисфункцій, що викликані наявністю сепсису та поліорганної недостатності. Дані симптоми можуть не тільки підтверджувати діагноз ГМ, а й маскувати основне захворювання, що призводить до спотворення клінічної картини. Так, на догоспітальному етапі частота виявлення ознак органних дисфункцій є досить низькою, хоча це можна пояснити відсутністю належної лабораторної діагностики, а виявлення цих ознак є приводом до госпіталізації хворих у стаціонари лікарень для подальшого дообстеження. На 2-му етапі часто виявлення цих ознак та їх неправильна інтерпретація спотворювали клінічну картину основного захворювання, що призводило до затримки цих хворих у неспеціалізованих стаціонарах і, відповідно, затримки у виконанні оперативного втручання.
На первинній ланці діагноз медіастиніту було правильно встановлено лише у 2 (3,08 %) хворих, у стаціонарах лікарень — у 19 (29,3 %), і навіть у спеціалізованих відділеннях в першу добу госпіталізації діагноз ГМ було встановлено у 54 (83 %) хворих.
Таким чином, причинами запізнілої діагностики ГМ ми вважаємо відсутність настороженості в лікарів загальної практики щодо діагнозу гнійного медіастиніту та незнання ними основних симптомів даного захворювання, про що свідчить кількість діагностичних помилок на І ланці, що становить 96,6 %. У неспеціалізованих хірургічних стаціонарах частота діагностичних помилок становила 73,4 %, і навіть у спеціалізованих відділеннях неправильні діагнози при госпіталізації було встановлено в 13,4 % хворих.
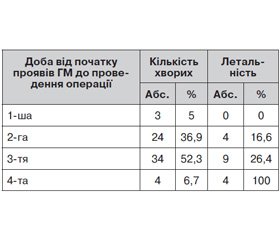
Нами проаналізовано залежність летальності від початку захворювання, термінів правильної постановки діагнозу і виконання оперативного втручання. Дані про летальність у хворих із ГМ залежно від початку захворювання і госпіталізації у спеціалізовані відділення з виконанням оперативного лікування подано в таблиці 2.
/49-1.jpg)
Дані таблиці 2 звертають увагу на те, що на першу добу від початку захворювання у спеціалізовані відділення надійшли лише 3 (4,6 %) із 65 хворих, що вказує як на недостатню діагностику ГМ на первинних ланках, так і на пізнє звернення самих хворих за медичною допомогою. Проте важливим є факт, що у всіх хворих із діагностованим ГМ, які були прооперовані, летальності не спостерігали. Серед хворих, які надійшли на 2-гу добу від початку захворювання, померли 4 (16,6 %) із 24. Основна частина, а саме 34 (52,3 %) хворі, надійшли на 3-тю добу від початку захворювання. Стан таких хворих був значно тяжчий, і 9 (26,4 %) із 34 хворих померли. Зовсім інша ситуація спостерігалася у хворих, які надійшли на 4-ту добу, у вкрай тяжкому стані, з явищами вираженої гнійної інтоксикації та поліорганної недостатності. Оперативне лікування в них було неефективне, і всі хворі померли. Тому ми вважаємо, що правильна діагностика ГМ на первинних ланках і, відповідно, своєчасне направлення таких хворих у спеціалізовані стаціонари є одним із вирішальних факторів у їх лікуванні.
Ми проаналізували частоту летальних наслідків у хворих із ФШ + НГМ залежно від причин виникнення ФШ, шляхів поширення гнійно-некротичного процесу в клітковину середостіння, а також форми НГМ (табл. 3).
При поширенні ФШ у середостіння по превісцеральному проміжку найбільш часто виникав передньоверхній та верхній НГМ, а саме у 27 (72,9 %) із 37 хворих. Тотальний НГМ при поширенні ФШ по превісцеральному проміжку діагностований у 9 (24,3%) із 37 хворих. Натомість при поширенні ФШ по ретровісцеральному проміжку шиї тотальний НГМ був діагностований в 11 (42,3 %), а задній НГМ — у 9 (35 %) із 26 хворих.
Найбільш частими причинами смерті у хворих із ФШ + НГМ були одонтогенні превісцеральні ФШ із розвитком тотального НГМ — у 8 (47 %) і верхнього НГМ — у 3 (17,6 %) хворих. При тотальному НГМ летальність становила 70,5 %, у т.ч. при одонтогенному превісцеральному шляху поширення ФШ летальність становила 88,8 % (померли 8 із 9 хворих тотальним НГМ). При тонзилогенному ретровісцеральному шляху поширення ФШ у середостіння летальність була 36 % (померли 4 з 11 хворих).
Нами запропонований метод діагностики захворювань середостіння, який включає проведення комп’ютерної томографії зони середостіння з його контрастним підсиленням. Для цього під місцевою анестезією над яремною ямкою проводили пункцію передньоверхнього середостіння за В.І. Казанським із введенням 20–30 мл водорозчинної рентгеноконтрастної речовини мінімальної концентрації, наприклад омніпак 35%. Комп’ютерну томографію середостіння виконували через 50–60 хвилин від моменту введення контрасту (патент України № 105664). Нами встановлено, що вже за 50–60 хвилин від моменту введення водорозчинна рентгеноконтрастна речовина поширювалася на все переднє середостіння до рівня діафрагми. Поширення рентгеноконтрастної речовини на заднє середостіння в першу годину не відзначали. При проведенні комп’ютерної томографії через 2 години нами встановлено повну резорбцію контрастної речовини в передньому середостінні.
Проведені дослідження підтверджують факт надзвичайно швидкого, впродовж 1 години, поширення речовин по клітковині середостіння, що може слугувати обґрунтуванням тяжкого клінічного перебігу гострого медіастиніту та частого розвитку поширених форм захворювання. Швидка резорбція водорозчинної рентгеноконтрастної речовини з клітковини середостіння у системний кровотік, що відбувається впродовж перших 2 годин, обґрунтовує швидке наростання ознак інтоксикації, тяжкого сепсису з поліорганною недостатністю, що є характерним для хворих із гострим медіастинітом вже в перші години від моменту захворювання.
Надані у статті дані підкреслюють важливість вивчення шляхів поширення інфекції у клітковину середостіння в хворих з флегмонами шиї. Проведений аналіз смертності залежно від причини захворювання, шляху поширення гнійно-некротичного процесу та форми низхідного гострого медіастиніту дозволяє прогнозувати ймовірність виникнення цього ускладнення та шляхи його попередження.
Висновки
1. Низхідний гнійний медіастиніт у 52 % хворих виникав при локалізації флегмони шиї у ретровісцеральному проміжку, у 40,8 % — при локалізації флегмони шиї у превісцеральному проміжку.
2. Провідними причинами розвитку низхідного гнійного медіастиніту були одонтогенні і тонзилогенні причини, що встановлені у 71 % хворих. Тонзилогенні флегмони шиї ретровісцерального проміжку стали причиною низхідного гнійного медіастиніту в 80 % хворих, одонтогенні флегмони шиї превісцерального проміжку — в 63,1 % хворих.
3. При тотальному низхідному гнійному медіа–стиніті летальність становила 70,5 %, у тому числі при одонтогенному превісцеральному поширенні ФШ летальність була 88,8 % (померли 8 із 9 хворих), при тонзилогенному ретровісцеральному поширенні ФШ у середостіння летальність становила 36 % (померли 4 з 11 хворих).
4. У хворих із флегмоною шиї, що ускладнилася низхідним гнійним медіастинітом, післяопераційна летальність становила 26,1 % (померли 17 із 65 хворих), із них тотальний медіастиніт встановлено у 12 (70,5 %), верхній — у 3 (17,6 %), задній — у 2 (11,7 %) хворих.
5. Своєчасна діагностика та госпіталізація хворих із низхідним гнійним медіастинітом у спеціалізовані хірургічні відділення для виконання оперативного втручання є вирішальним фактором у лікуванні. У хворих, які надійшли на 1-шу добу від початку захворювання, летальності не спостерігали, на 2-гу добу летальність становила 13,6 %, на 3-тю добу — 29 %, і на 4-ту добу летальність становила 100 %.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів при підготовці даної статті.

/48-1.jpg)
/49-1.jpg)
/50-1.jpg)