Архив офтальмологии Украины Том 8, №2, 2020
Вернуться к номеру
Нові підходи до екзопротезування орбіти з використанням СAD/CAM-технологій
Авторы: Риков С.О.(1), Петренко О.В.(1), Копчак А.В.(2), Чепурний Ю.В.(2), Прусак О.І.(1), Кушнір А.А.(1), Черногорський Д.М.(2)
(1) — Національна медична академія післядипломної освіти імені П.Л. Шупика, м. Київ, Україна
(2) — Інститут післядипломної освіти лікарів Національного медичного університету імені О.О. Богомольця, м. Київ, Україна
Рубрики: Офтальмология
Разделы: Справочник специалиста
Версия для печати
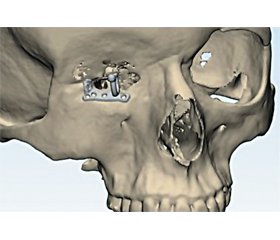
Косметичне протезування пацієнтів після проведеної екзентерації орбіти залишається актуальною проблемою офтальмології й щелепно-лицевої хірургії. Процес екзопротезування орбіти досить складний і вимагає міждисциплінарного підходу із залученням біоінженера, окуляриста, офтальмолога й щелепно-лицевого хірурга. Кінцевий результат має задовольняти в першу чергу пацієнта, для якого анофтальм стає не лише медичною, а й психологічною і соціальною проблемою, що ускладнює стосунки з людьми вдома та на роботі. У роботі наведено клінічний випадок екзопротезування орбіти з використанням комп’ютерних СAD/СAM-технологій у 33-річної пацієнтки, якій у 2-річному віці виконано екзентерацію правої орбіти з приводу саркоми. Лікування проводилося в декілька етапів: сегментація даних комп’ютерної томографії та створення віртуальних тривимірних комп’ютерних моделей; створення дизайну пацієнтспецифічних імплантатів як основи для фіксації екзопротеза; оперативне втручання — фіксація пацієнтспецифічних імплантатів; виготовлення екзопротеза. Післяопераційний період пройшов без ускладнень. Через півроку після остеоінтеграції титанових імплантів виготовлений екзопротез поміщено в ложе та забезпечено умови для його постійної фіксації. Результати проведеного лікування повністю задовольнили естетичні вимоги пацієнтки, що дозволило їй вільно спілкуватися з людьми і повернутися до повноцінного життя.
Косметическое протезирование пациентов после проведенной экзентерации орбиты остается актуальной проблемой офтальмологии и челюстно-лицевой хирургии. Процесс экзопротезирования орбиты достаточно сложный и требует междисциплинарного подхода с привлечением биоинженера, окуляриста, офтальмолога и челюстно-лицевого хирурга. Конечный результат должен удовлетворять в первую очередь пациента, для которого анофтальм становится не только медицинской, но и психологической и социальной проблемой, осложняющей отношения дома и на работе. В работе представлен клинический случай экзопротезирования орбиты с использованием компьютерных СAD/CAM-технологий у 33-летней пациентки, которой в 2-летнем возрасте выполнена экзентерация правой орбиты по поводу саркомы. Лечение проводилось в несколько этапов: сегментация данных компьютерной томографии и создание виртуальных трехмерных компьютерных моделей; создание дизайна пациентспецифических имплантатов как основы для фиксации экзопротезов; оперативное вмешательство — фиксация пациентспецифических имплантатов, изготовление экзопротеза. Послеоперационный период прошел без осложнений. Через полгода после остеоинтеграции титановых имплантатов изготовленный экзопротез помещен в ложе и обеспечены условия для его постоянной фиксации. Результаты проведенного лечения полностью удовлетворили эстетические требования пациентки, что позволило ей вернуться к полноценной жизни.
Cosmetic prosthetics of patients after orbital exenteration remains an urgent problem of ophthalmology and maxillofacial surgery. The process of orbital exoprosthetics is quite complex and requires an interdisciplinary approach with the involvement of a bioengineer, ocularist, ophthalmologist and maxillofacial surgeon. The end result should satisfy primarily the patient, for whom anophthalmos becomes not only a medical but also a psychological and social problem that complicates relationships with people at home and at work. The paper presents a clinical case of orbital exoprosthesis using computer CAD/CAM technology in a 33-year-old patient who underwent exentheration of the right orbit for sarcoma at the age of 2 years. The treatment was carried out in several stages: segmentation of computed tomography data and creation of virtual three-dimensional computer models; creation of design of patient-specific implants as a basis for fixing of an exoprosthesis; surgical intervention - fixation of patient-specific implants; production of exoprosthesis. The postoperative period passed without complications. The results of the treatment fully satisfied the aesthetic requirements of the patient, which allowed her to communicate freely with people and return to a full life.
екзентерація орбіти; СAD/CAM-технології; екзопротезування орбіти
экзентерация орбиты; СAD/CAM-технологии; экзопротезирование орбиты
orbital exenteration; CAD/CAM technologies; orbital exoprosthetic
/37.jpg)
Клінічний випадок
Висновки
- Hayyam K., İrem Koç. Orbital exenteration: Institutional review of evolving trends in indications and rehabilitation techniques. Orbit. 2018. 37(3). 179-186. DOI: 10.1080/01676830.2017.1383466.
- Антонова И.Н., Калакуцкий Н.В., Веселова К.А., Калакуцкий И.Н., Громова Н.В. Лицевое экзопротезирование как современный способ реабилитации больных с дефектами челюстно-лицевой области. Институт стоматологии. 2018. 1. 98-100.
- Hughes M.O. A pictorial anatomy of the human eye/anophthalmic socket: a review for ocularists. J. Ophthalmic. Prosthet. 2007. 12. 51-63.
- Montgomery P.C., Kiat-Amnuay S. Survey of currently used materials for fabrication of extraoral maxillofacial prostheses in North America, Europe, Asia, and Australia. J. Prosthodont. 2010 Aug. 19(6). 482-90. DOI: 10.1111/j.1532-849X.2009.00538.x. Epub 2009 Dec 3.
- Branemark P.I., Hansson B.O., Adell R. et al. Osseointegrated titanium implants in the treatment of the edentulous jaw experience from a 10-year period. Scand. J. Plast. Reconstr. Surg. 1977. 16. 1-132.
- Feng Z., Dong Y., Zhao Y., Bai S., Zhou B., Bi Y. Computer-assisted technique for the design and manufacture of realistic facial prostheses. J. Oral Maxillofac. Surg. 2010 Mar. 48(2). 105-9.
- Маланчук В.О., Крищук М.Г., Копчак А.В. Імітаційне комп’ютерне моделювання в щелепно-лицевій хірургії. К.: Видавничий дім «Асканія», 2013. 231 с.
- Goh B.T., Teoh K.H. Orbital implant placement using a computer-aided design and manufacturing (CAD/CAM) stereolithographic surgical template protocol. Int. J. Oral. Maxillofac. Surg. 2015. 44(5). 642-648.

/37_2.jpg)
/38.jpg)
/38_2.jpg)