Вступ
Упродовж свого існування людство зустрічається із загрозами здоров’ю та життю внаслідок різних причин, серед яких найнебезпечнішими є патогенні фактори біологічного походження. У ХХІ столітті виникли спалахи інфекційної хвороби, викликаної коронавірусом, що спричинило епідемії SARS (Severe Acute Respiratory Syndrome — тяжкий гострий респіраторний синдром) 2002–2004 рр. у Китаї та MERS (Middle East Respiratory Syndrome) 2012 р. у Саудівській Аравії. З 2019 року по наш час продовжується спалах інфекційної хвороби, що з’явилася вперше в Китаї (м. Ухань) у грудні 2019 р. і була викликана збудником нового коронавірусу SARS-CoV-2 (Severe Acute Respiratory Syndrome Coronavirus-2), а саме захворювання отримало назву COVID-19 (CO — corona — корона, VI — virus — вірус, D — disease — захворювання). Експертами Всесвітньої організації охорони здоров’я за масштабністю медичних, економічних, соціальних викликів COVID-19 визнано пандемією.
Клінічні форми коронавірусної хвороби
Клінічний досвід свідчить, що коронавірусна хвороба дуже гетерогенна за проявами, включає асимптоматичні, а також легкої, середньої тяжкості й загрозливі форми і навіть смерть. У клінічних настановах Національного інституту охорони здоров’я та вдосконалення медичної допомоги Великої Британії (NICE) «Лікування довгострокових наслідків COVID-19» застосовуються такі клінічні визначення для первинного захворювання та тривалої COVID-19 залежно від часу, коли вони виникли та протягом якого зберігаються: гостра COVID-19 — ознаки та симптоми захворювання зберігаються до 4 тижнів; тривала симптоматична COVID-19 — ознаки та симптоми зберігаються від 4 до 12 тижнів [6].
Симптоми COVID-19 різноманітні з наявністю провідних синдромів, але можлива варіативність перебігу коронавірусної інфекції. В публікації 2020 р. подано клінічну характеристику 20 133 пацієнтів з Англії, Шотландії, Уельсу, які були госпіталізовані до стаціонару з приводу COVID-19 [8]. Дослідження було заплановано як проспективне обсерваційне когортне спостереження з використанням протоколу Всесвітньої організації охорони здоров’я (ISARIC WHO Clinical Characterisation Protocol). Встановлено, що загальними симптомами хвороби були: кашель (68,9 %; 12 896/18 730), лихоманка (71,6 %; 12 499/17 452) та задишка (71,2 %; 12 107/16 999).
Автори дослідження відзначають також іншій кластер симптомів: м’язово-скелетний (міалгія, біль у суглобах, слабкість); кишковий (абдомінальний біль, блювання, діарея), дуже рідко — слизово-шкірний. Під час госпіталізації 25 % хворих скаржились на кишкові симптоми, здебільшого у поєднанні з респіраторними симптомами, тільки 4 % хворих мали кишкові симптоми. Але потрібно пам’ятати, що у деяких хворих відсутні прояви захворювання, але при цьому тест на новий коронавірус є позитивним. Так, проведене в березні 2020 р. у Нью-Йорку тестування 141 495 осіб показало, що 47 326 осіб (33 %) мають позитивний тест на COVID-19, але більшість з них були асимптоматичні [21].
Для коронавірусної хвороби характерні ускладнення, які визначають клінічний перебіг та наслідки, що можуть завершитися фатально. Серед ускладнень виділяють такі: пневмонія (75 %), гострий респіраторний дистрес-синдром (15 %), ураження серця (7–17 %), ушкодження печінки (19 %), протромботична коагулопатія (10–25 %), гостра ниркова недостатність (9 %), неврологічні ускладнення (8 %), шок (6 %) [29].
При вивченні клінічного перебігу коронавірусної хвороби в 12 клініках Нью-Йорка, Лонг-Айленда (з 1 березня 2020 р. по 4 квітня 2020 р.) було встановлено, що серед госпіталізованих пацієнтів (середній вік — 68 років, 33,5 % — жінки) 14,2 % лікувались в палатах інтенсивної терапії, 12,2 % отримували інвазивну механічну вентиляцію, 3,2 % були підключені до ниркової замісної терапії та 21 % хворих померли [20].
У подальшому, на підставі накопичення досвіду ведення хворих, була запропонована концепція так званого постковідного синдрому, це відлуння коронавірусної хвороби у проявах патологічного стану — ознаки та симптоми розвиваються під час або після інфекційного захворювання, що відповідає COVID-19, але збудник не виявляється, зберігаються понад 12 тижнів і не пояснюються альтернативним діагнозом [6]. В англомовних медіа також з’явився термін «long-haulers», що перекладаєьтся як «довговози» чи «далекобійники».
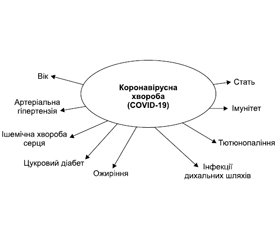
Ризик розвитку тяжких симптомів у гострій стадії та періоді реконвалесценції, постковідних проявів залежить від індивідуальних особливостей пацієнта, його преморбідного стану, наявності супутньої патології, особливо якщо це коморбідність захворювань з ураженням серцево-судинної та респіраторної систем, метаболічними порушеннями, ознаками ниркової, печінкової недостатності. До чинників, які можуть істотно обтяжувати коронавірусну хворобу, належать також такі, що не модифікуються, — вік та стать пацієнта. До фактора, що модифікується, належить тютюнопаління, яке суттєво впливає на клінічній перебіг та наслідки вірусної інфекції. Перелік факторів, що визначають інфікування, клінічний перебіг та наслідки коронавірусної хвороби, подано на рис. 1.
Артеріальна гіпертензія, ішемічна хвороба серця та клінічний перебіг коронавірусної хвороби
З метою вивчення впливу артеріальної гіпертензії на наслідки коронавірусної хвороби аналізували зв’язок смертності від COVID-19 та наявність підвищеного артеріального тиску. Епідеміологічна група з реагування на надзвичайну ситуацію з новою коронавірусною пневмонією опублікувала аналіз великої вибірки з Китаю; загальний коефіцієнт летальності становив 2,3 % (1023 із 44 672 підтверджених випадків) проти 6,0 % у пацієнтів з артеріальною гіпертензією [26]. На підставі аналізу 12 243 госпіталізованих хворих на COVID 19, проведеного експертами англійського та ірландського товариств з гіпертензії, встановлено, що артеріальна гіпертензія асоціюється з достовірним підвищенням смертності (р < 0,001; без поправки на вік) [4]. Разом з тим інше епідеміологічне дослідження у Великій Британії, що охоплювало понад 17 млн осіб, не надало доказів, що артеріальний тиск вище 140/90 мм рт.ст. асоціюється зі смертністю від СOVID-19 (Hazard Ratio (HR) 0,95, 95% confidence interval (CI) 0,89–1,01), але після запровадження більш чутливих статистичних методів встановлено помірний ризик підвищеного артеріального тиску [9]. У дослідженні OpenSAFELY, що охопило понад 17 млн мешканців Великої Британії, наявність артеріальної гіпертензії після поправки на вік й інші супутні фактори асоціювалася з підвищенням внутрішньогоспітальної смертності від COVID-19 на 7 % [30]. Несприятливим для захворюваності та прогнозу COVID-19 є поєднання артеріальної гіпертензії з ішемічною хворобою серця. В Китаї та Італії коморбідність артеріальної гіпертензії з ішемічною хворобою серця була предиктором загрозливих наслідків серед хворих стаціонару.
Одне з пояснень несприятливого впливу серцево-судинних захворювань на клінічний перебіг COVID-19 лежить у площині нещодавно встановлених наукових знахідок, що вірус SARS-CoV-2 використовує для проникнення в клітину рецептор ангіотензинперетворюючого ферменту 2 (АПФ-2). Відомо, що ренін-ангіотензинова система (РАС) відіграє ключову роль в регуляції артеріального тиску, електролітного балансу. Класичний каскад РАС представлено ангіотензином I (АI), який завдяки АПФ трансформується в ангіотензин ІІ (АІІ). Через ангіотензиновий рецептор І (АТІ) АІІ реалізує такі ефекти як вазоконстрикція, затримка рідини та натрію, гіпертрофія кардіоміоцитів, фіброз міокардіальної та судинної стінки, гіперплазія фібробластів, цитотоксичний вплив на міокард.
Встановлено, що в системі РАС існує «некласичний» каскад із залученням іншого ангіотензинперетворюючого ферменту 2, який через гектапептид ангіотензин-1–7 завдяки зв’язуванню з Мas-рецептором протидіє сигнальному шляху та запобігає ушкоджуючим ефектам АПФ/АІІ/АТІ-системи і таким чином здійснює протилежні ефекти — вазодилатацію, підсилює натрійурез. АПФ та АПФ-2 регулюють гомеостаз артеріального тиску завдяки підтримці балансу між АІІ та ангіотензином-1–7 [7]. Подальші наукові дослідження довели, що АПФ-2 відіграє роль функціонального клітинного рецептора як для SARS-CoV, так і SARS-CoV-2. Визначено, що вірус SARS-CoV-2 використовує для проникнення в клітину рецептор АПФ-2. Після того, як вірус зв’язується з позаклітинним доменом АПФ, він разом із АПФ-2 потрапляє всередину клітини, інтерналізується, збільшується його кількість, при цьому активність АПФ-2 знижується, посилюється ушкоджуючий ефект АІІ. Кількість вірусу в клітинах різних органів та тканин зумовлена рівнем експресії на них рецепторів АПФ-2 і мембранозв’язаної серинової протеази. Втрата клітинами АПФ-2 — головний потужний чинник клінічних проявів COVID-19, тому що рецептори АПФ-2 знаходяться на пневмоцитах альвеол, що обумовлює при інфікуванні масивне ураження легенів. Встановлено також, що рецептор АПФ-2 експресується на ендотеліоцитах, які вистилають судини багатьох органів. При моделюванні тканин з використанням рідинної форми АПФ-2 було доведено, що SARS-CoV-2 може безпосередньо інфікувати ендотеліоцити кровоносних судин людини in vitro, внаслідок чого коронавірусна інфекція характеризується специфічним вірусним ураженням ендотелію судин [17].
Внаслідок того, що АПФ-2 залучено до патогенезу багатьох серцево-судинних захворювань, саме коморбідність цих хворих з SARS-CoV-2-інфекцією потребує зараховувати їх до категорії дуже високого ризику із значно більшими показниками смертності порівняно з особами без кардіоваскулярної патології. Взаємодія АПФ-2 з коронавірусом розглядається як важливий механізм розвитку множинних патогенних системних ускладнень COVID-19. На найбільший ризик негативних наслідків наражаються пацієнти похилого та старечого віку з артеріальною гіпертензією, ішемічною хворобою серця. Особливо небезпечним є поєднання цих захворюваень з таким поведінковим фактором, як тютюнопаління [2]. Загалом тютюнопаління асоціюється з ризиком інфекційних захворювань, що отримали навіть назву «нікотин-індуковані хвороби» [12]. Паління нікотину в першу чергу здійснює ушкоджуючий ефект на тканини легень, тому ці люди дуже вразливі до захворювань респіраторної системи. Значна кількість спостережень свідчить про більш тяжкий перебіг захворювання, несприятливий прогноз у курців при інфекційній патології. Так, при пневмонії, обумовленій грипом, активні курці нікотину в 7 разів частіше були схильні до смерті порівняно з хворими, які не палили [5]. Одним із пояснень таких спостережень є можливість нікотину пригнічувати імунну відповідь на інфекцію, що призводить до вразливості пацієнтів до патогену з формуванням несприятливої клінічної картини та фатальних наслідків [19]. Особливо небезпечними для цієї категорії людей є інфекційні хвороби вірусного генезу, що доведено при порівнянні ураження респіраторного тракту вірусною інфекцією у курців та некурців з доказом ризику тютюнопаління при інфікуванні вірусом грипу [14]. Хворі з коронавірусною інфекцією також демонструють негативний ефект паління сигарет стосовно клінічних проявів захворювання. При аналізі епідемії MERS з’явилися публікації, що хворі — курці нікотину мали значно вищу смертність, ніж хворі без анамнезу паління [1]. У публікаціях 2020 року розглянутий взаємозв’язок між курінням нікотину та клінічною картиною COVID-19. Встановлено, що курці порівняно з некурцями мали більш високу схильність не тільки до захворюваності, але й до фатальних наслідків. Клінічний перебіг характеризувався ускладненнями, що потребувало лікування в палатах інтенсивної терапії, підключення до штучної вентиляції легенів [16, 28].
Дуже важливим науковим фактом було встановлення у курців сигарет більшої експресії АПФ-2 в легенях порівняно з некурцями. Ці дані розглядаються з позицій пояснення більшої схильності курців до інфікування вірусом SARS-CoV-2 та більш тяжкого перебігу захворювання, що потребує спеціальних методів лікування.
На підставі клінічного досвіду в умовах пандемії COVID-19 було зроблено висновки стосовно артеріальної гіпертензії, ішемічної хвороби серця з множинними потенційними механізмами, що визначають внесок у прогноз та наслідки вірусної інфекції. Поряд з серцево-судинними захворюваннями до компонентів поліморбідного стану, що негативно впливають на перебіг коронавірусної хвороби, відносять також метаболічні порушення у вигляді ожиріння та цукрового діабету.
Метаболічні порушення та ризик тяжкого перебігу коронавірусної хвороби
Ожиріння ідентифікується як значний чинник захворюваності та смертності від багатьох захворювань. Епідеміологічний феномен ожиріння робить значний внесок у розвиток ускладнень, які різноманітні та стосуються практично всіх систем: серцево-судинної (артеріальна гіпертензія, ішемічна хвороба серця, порушення ритму серця, серцева недостатність, тромбоемболія легеневої артерії, передчасна смерть); дихальної (синдром нічного апное, бронхіальна астма, синдром Піквіка); кістково-м’язової (гіперурикемія, подагра, деформуючий артроз); нервової (дисциркуляторна енцефалопатія, інсульт) та інших. Безумовно, ці ускладнення є несприятливим фоном для захворюваності та прогнозу при інфекційних процесах.
Значна кількість публікацій надає дані стосовно асоціації ожиріння та тяжкого перебігу коронавірусної хвороби. В клініці Нью-Йорка (США) хворі на COVID-19 молодше 60 років з індексом маси тіла (ІМТ) від 30 до 34 кг/м2 та > 35 кг/м2 в 1,8 та 3,6 раза частіше були переведені у відділення інтенсивної терапії, ніж пацієнти з ІМТ < 30 кг/м2 [15]. Згідно з даними з Франції, ризик штучної вентиляції легень у пацієнтів з ІМТ > 35 кг/м2 в 7 разів перевищував ризик у пацієнтів з ІМТ < 25 кг/м2 [23]. Значну загрозу являє ожиріння з акумуляцією різних патологічних станів у осіб старших вікових груп із серцево-судинними та легеневими захворюваннями, в яких зменшується кардіореспіраторний резерв, — все це в цілому пригнічує захисну систему організму при системному запаленні [22] Наявність ожиріння певною мірою пояснює тяжкий перебіг коронавірусної хвороби у деяких осіб молодого віку, як своєрідний зсув ускладнень, які здебільшого реєструються в старших вікових групах хворих, до молодшого віку [13].
Існують множинні механізми, які визначають негативний вплив ожиріння на схильність до інфікування, захворюваність, а найголовніше — до тяжкого перебігу коронавірусної хвороби. Метаболічний феномен ожиріння є тригером серцево-судинних хвороб та асоційованих станів. Ожиріння запускає каскад патофізіологічних процесів: запальних, метаболічних, атерогенних, ниркових, протромботичних, які формують плацдарм для розвитку артеріальної гіпертензії, ішемічної хвороби серця, інфаркту міокарда, серцевої недостатності, інсульту, раптової смерті, ниркової недостатності. Надмірна жирова маса тіла обумовлює несприятливі зміни легеневої вентиляції, фіброзні зміни в тканинах.
Особливо загрозливим є вісцеральне ожиріння, або абдомінальний тип ожиріння, що характеризується найбільшою агрегацією гормональних, метаболічних та прозапальних чинників. Абдомінальне ожиріння зокрема, а також ожиріння в цілому має велике патогенетичне значення в розвитку порушень діяльності багатьох систем організму. Зниження протективного кардіореспіраторного резерву є одним із головних факторів тяжкої COVID-19, що проявляється зменшенням фракції викиду лівого шлуночка серця, показників об’єму легень, сатурації з подальшою гіпоксемією всіх органів. В цих умовах відбувається кардіоренальний стрес із критичним погіршенням функції серця та нирок. Надзвичайну патогенну роль при коронавірусній інфекції відіграє імунна дизрегуляція через те, що адипоцити є джерелом прозапальних цитокінів, які беруть участь у неспецифічному системному запаленні та прогресуванні COVID-19 [22].
Відомо, що ожиріння є обов’язковим компонентом кластера метаболічних порушень, які мають стійке поєднання патогенетичних складових, серед яких виділяють інсулінорезистентність, гіперінсулінемію, дисліпідемію. Поєднання метаболічних порушень отримало назву «метаболічний синдром» з відповідними класифікаційними характеристиками. У подальші роки до класичних критеріїв були зараховані артеріальна гіпертензія, цукровий діабет. У хворих на цукровий діабет при наявності ожиріння відбувається поглиблення інсулінорезистентності та зниження функції β-клітин підшлункової залози, що призводить до обмеження метаболічної відповіді на імунні чинники, тому потребує збільшення дози інсуліну при вірусній інфекції. Важливим фактором, що сприяє погіршенню глікемічного контролю у хворих на цукровий діабет в умовах коронавірусної хвороби, є метод лікування цитокінового шторму із застосуванням кортикостероїдів, а саме дексаметозону або антивірусних препаратів. Відомо, що кортикостероїди індукують гіперглікемію внаслідок підвищення постпрандіального рівня глюкози, інсулінорезистентності, дисфукції панкреатичних β-клітин [27].
Отримано дані, що при інфікуванні коронавірусом у хворих на цукровий діабет розвивається загрозливий клінічний сценарій, що було встановлено ще при попередній епідемії SARS. Так, відзначається, що гіперглікемія та анамнез цукрового діабету 1-го та 2-го типу були незалежними предикторами захворюваності та смертності хворих при інфікуванні SARS [31]. Хворі, які були інфіковані SARS-CoV-2, за наявності цукрового діабету та недостатнього глікемічного контролю потрапляли до категорії осіб з високим ризиком госпіталізації та тяжкого перебігу коронавірусної хвороби [32].
Когортне дослідження з Англії показало асоціацію несприятливого прогнозу від COVID-19 з наявністю цукрового діабету 1-го та 2-го типу, високого рівня глікованого гемоглобіну, зниження функції нирок та анамнезу серцево-судинних подій — інфаркту міокарда, інсульту, серцевої недостатності [11]. Встановлено механізми, відповідальні за тяжкі прояви перебігу COVID-19 у пацієнтів з цукровим діабетом. Привертає увагу спостереження, що COVID-19 може безпосередньо знижувати функцію β-клітин підшлункової залози через взаємодію з АПФ-2. Дослідження вказують на вищий рівень АПФ-2 у здорових чоловіків та чоловіків, хворих на цукровий діабет та захворювання нирок, порівняно з жінками [18]. У хворих на цукровий діабет 1-го типу за наявності мікросудинних та макросудинних ускладнень збільшений рівень циркулюючого АПФ-2 [24].
При інфікуванні коронавірусом втрачається рівновага між синтезом та елімінацією форм активного кисню, завантажуються надлишки вільних радикалів, знижується антиоксидантний захист, що призводить до гострого ушкодження легенів, розвитку респіраторного дистрес-синдрому, а в подальшому — до формування фіброзу тканин легенів. Оксидативний стрес та вірусна активація РАС внаслідок підвищення експресії АІІ призводять до ендотеліальної дисфункції, значної гіперглікемії, підвищення рівня фібриногену та D-димеру, що формує протромботичний фон і є індикатором несприятливого прогнозу у хворих на пневмонію внаслідок коронавірусу [25]. Дослідження попередніх років показали, що навіть за відсутності запальних процесів для цукрового діабету характерною клінічною ознакою є підвищений тромбоемболічний ризик. В популяційному когортному обстеженні у хворих на цукровий діабет знайдено достовірно більшу кількість венозного тромбозу та тромбоемболії легеневої артерії, ніж у осіб з нормальними показниками рівня глюкози крові [3]. У багатьох хворих на цукровий діабет під час гострої фази COVID-19 розвивається тромботичний стан, який може спричинити тромбоемболію легеневої артерії, утворення внутрішньосерцевих тромбів і є додатковим фактором загострення ішемічної хвороби серця у вигляді атеротромбозу з подальшим розвитком інфаркту міокарда.
Загалом накопичений досвід свідчить, що ключовими клінічними детермінантами коронавірусної хвороби, викликаної новим коронавірусом SARS-CoV-2, є вік, стать, хвороби органів дихання, серцево-судинні захворювання, цукровий діабет, ожиріння. В повідомленні з США є дані стосовно госпіталізації хворих із COVID-19 в період з 1 по 30 березня 2020 року. Серед 1482 госпіталізованих хворих 74,5 % були віком старше 50 років та 54,4 % були чоловіки [10]. Найбільш частими захворюваннями, встановленими у госпіталізованих хворих, є гіпертензія (49,7 %), oжиріння (48,3 %), хронічні захворювання легенів (34,6 %), цукровий діабет (28,3 %) та серцево-судинні хвороби (27,8 %). Серед хворих віком 18–49 років ожиріння було найбільш частим патологічним станом, за ним були хронічні хвороби легенів (бронхіальна астма) та цукровий діабет. У хворих віком 50–64 роки переважало ожиріння, потім артеріальна гіпертензія та цукровий діабет. У хворих старше 65 років найбільш частим захворюванням була артеріальна гіпертензія, далі йшли серцево-судинні хвороби та цукровий діабет.
На підставі огляду сучасного досвіду спостереження за хворими в умовах пандемії COVID-19 можливо зробити висновок, що при інфікуванні коронавірусом на найбільший ризик негативних наслідків наражаються пацієнти похилого та старечого віку з ішемічною хворобою серця, гіпертонічною хворобою, інфекцією дихальних шляхів, ожирінням, цукровим діабетом, що необхідно брати до уваги при менеджменті таких пацієнтів.
Конфлікт інтересів. Автор заявляє про відсутність конфлікту інтересів та власної фінансової зацікавленості при підготовці даної статті.
Отримано/Received 20.09.2021
Рецензовано/Revised 01.10.2021
Прийнято до друку/Accepted 08.10.2021
Список литературы
1. Bleibtreu A., Bertine M., Bertin C. et al. Focus on Middle East respiratory syndrome coronavirus (MERS-CoV). Medecine et Maladies Infectieuses. 2020. 50(3). 243-251.
2. Chen T., Wu D., Chen H. et al. Clinical characteristics of 113 deceased patients with coronavirus disease 2019: retrospective study. Br. Med. J. 2020. 368. m1091. doi: 10.1136/bmj.m1091.
3. Chung W.S., Lin L., Kao C.H. Diabetes increases the risk of deep-vein thrombosis and pulmonary embolism. A population-based cohort study. Thromb. Haemost. 2015. 114. 812-818. doi: 10.1160/TH14-10-0868.
4. Clark C., Sinead T. J., McDonagh S.T.J. et al. COVID-19 and hypertension: risks and management. A scientific statement on behalf of the British and Irish Hypertension Society. Journal of Human Hypertension. 2021. 35. 304-307; https://doi.org/10.1038/s41371-020-00451-x
5. Сörtük M., Acat M., Yazici. et al. Retrospective review of epidemic viral pneumonia cases in Turkey: A multicenter study. Experimental and Therapeutic Medicine. 2017. 13(4). 1431-1437.
6. COVID-19 rapid guideline: managing the long-term effects of COVID-19. NICE guideline. Published: 18 December 2020. Available at: www.nice.org.uk/guidance/ng188
7. Crowley S.D., Coffman T.M. Recent advances involving the renin-angiotensin system. Exp. Cell. Res. 2012. 318. 1049-1056.
8. Docherty A.B., Harrison E.M., Green C.A. et al; ISARIC4C investigators. Features of 20133 UK patients in hospital with COVID-19 using the ISARIC WHO Сlinical Characterisation Protocol: prospective observational cohort study. BMJ. 2020. 369. m1985. doi:10.1136/bmj.m198.
9. Factors associated with COVID-19-related hospital death in the linked electronic health records of 17 million adult NHS patients. medRxiv. 020. https://doi.org/10.1101/2020.05.06.2009299910.
10. Garg S., Kim L., Whitaker M. et al. Hospitalization rates and characteristics of patients hospitalized with laboratory-confirmed coronavirus disease 2019 — COVID-NET, 14 States, March 1–30, 2020. MMWR Morb Mortal Wkly Rep. 2020. 69(15). 458-464. doi:10.15585/mmwr.mm6915e3.
11. Holman N. et al. Risk factors for COVID-19-related mortality in people with type 1 and type 2 diabetes in England: a po-pulation-based cohort study. Lancet Diabetes Endocrinol. 2020. 8. 823-833. doi: 10.1016/S2213-8587(20)30271-0.
12. Jiang C., Chen Q., Xie M. Smoking increases the risk of infectious diseases: A narrative review. Tobacco Induced Diseases. 2020. 18. 60.
13. Kass D.A., Duggal P., Cingolani O. Obesity could shift severe COVID-19 disease to younger ages. Lancet. 2020 May 16. 395(10236). 1544-1545. https://doi.org/10.1016/S0140-6736(20)31024-2 (accessed 12 May 2020).
14. Lawrence H., Hunter A., Murray R. et al. Cigarette smo-king and the occurrence of influenza -systematic review. Journal of Infection. 2019. 79(5). 401-406.
15. Lighter J., Phillips M., Hochman S. et al. Obesity in patients younger than 60 years is a risk factor for COVID-19 hospital admission. Clin. Infect. Dis. 2020. doi: 10.1093/cid/ciaa415. https://academic.oup.com/cid/advance-article/doi/10.1093/cid/ciaa415/5818333 [published online April 9, 2020]
16. Liu L., Shan H., Lei C.L. et al. Clinical characteristics of coronavirus disease 2019 in China. New England Journal of Medicine. 2020. 382(18). 1708-1720.
17. Monteil V., Prado P., Hagelkrüys A. et al. Inhibition of SARS-CoV-2 infections in engineered human tissues using clinical-grade soluble human ACE2. Cell. 2020; https://www.cell.com/pbassets/products/coronavirus/CELL_CELL-D-20-00739.pdf (accessed April 17, 2020). published online in press.
18. Patel S.K., Velkoska E., Burrell L.M. Emerging markers in cardiovascular disease: where does angiotensin-converting enzyme 2 fit in? Clin. Exp. Pharmacol. Physiol. 2013 Aug. 40(8). 551-9. doi: 10.1111/1440-1681.12069.
19. Qiu F., Liang C. L., Liu H. et al. Impacts of cigarette smoking on immune responsiveness: Up and down or upside down? Oncotarget. 2017. 8(1). 268-284.
20. Richardson S., Hirsch J.S., Narasimhan M. et al. The Northwell COVID-19 Research Consortium. Presenting characteristics, comorbidities, and outcomes among 5700 patients hospitalized with COVID-19 in the New York City area. JAMA. 2020. 323(20). 2052-2059. doi: 10.1001/jama.2020.6775.
21. Rosenberg E.S., Dufort E.M., Blog D.S. et al. New York State Coronavirus 2019 Response Team. COVID-19 testing, epidemic features, hospital outcomes, and household prevalence, New York state-march 2020. Clin. Infect. Dis. 2020; doi: 10.1093/cid/ciaa549. May 8.
22. Sattar N., McInnes I.B., McMurray J.V. Obesity a risk factor for severe covid-19 infection: multiple potential mechanisms. Circulation. 2020. 22/4/20; https://www.ahajournals.org/doi/abs/10.1161/CIRCULATIONAHA.120.047659
23. Simonnet A., Chetboun M., Poissy J. et al. Lille Intensive Care COVID-19 and Obesity Study Group. High prevalence of obesity in severe acute respiratory syndrome coronavirus-2 (SARS-CoV-2) requiring invasive mechanical ventilation [published online April 9, 2020]. Obesity (Silver Spring). doi: 10.1002/oby.22831.https://onlinelibrary.wiley.com/doi/10.1002/oby.22831
24. Soro-Paavonen A., Gordin D., Forsblom C. et al. Circulating ACE2 activity is increased in patients with type 1 diabetes and vascular complications. J. Hypertens. 2012 Feb. 30(2). 375-83. doi: 10.1097/HJH.0b013e32834f04b6.
25. Tang N., Li D., Wang X. et al. Abnormal coagulation parameters are associated with poor prognosis in patients with novel coronavirus pneumonia. J. Thromb. Haemost. 2020. 18. 844-847. doi: 10.1111/jth.14768.
26. The Novel Coronavirus Pneumonia Emergency Response Epidemiology. The epidemiological characteristics of an outbreak of 2019 novel coronavirus diseases (COVID-19) — China, 2020. China CDC Weekly. 2020. 2. 113-122.
27. The RECOVERY Collaborative Group Dexamethasone in hospitalized patients with Covid-19 — preliminary report. N. Engl. J. Med. 2020; doi: 10.1056/NEJMoa2021436.
28. Vardavas C. I., Nikitara K. COVID-19 and smoking: A systematic review of the evidence. Tobacco Induced Disease. 2020. 18. 20.
29. Wiersinga W.J., Rhodes A., Cheng A.C. et al. Pathophy-siology, transmission, diagnosis, and treatment of coronavirus disease 2019 (COVID-19): a review. JAMA. 2020. 324. 782-787.
30. Williamson E., Walker A.J., Bhaskaran K.J. et al. Open SAFELY: factors associated with COVID-19-rela-ted hospital death in the linked electronic health records of 17 million adult NHS patients. medRxiv. 2020. https://doi.org/10.1101/2020.05.06.20092999
31. Yang J. K. et al. Plasma glucose levels and diabetes are independent predictors for mortality and morbidity in patients with SARS. Diabet. Med. 2006. 23. 623-628. doi: 10.1111/j.1464-5491.2006.01861.x.
32. Zhu L. et al. Association of blood glucose control and outcomes in patients with COVID-19 and pre-existing type 2 diabetes. Cell Metab. 2020. 31. 1068-1077. doi: 10.1016/j.cmet.2020.04.021.

/50.jpg)