Газета «Новости медицины и фармации» №1 (782), 2023
Вернуться к номеру
Ефективне лікування бактеріального вагінозу: сучасні перспективи похідних нітроімідазолу
Авторы: Деримедвідь Л.В.
доктор медичних наук, професор кафедри фармакології та фармакотерапії, Національний фармацевтичний університет, м. Харків, Україна
Разделы: Справочник специалиста
Версия для печати
Інфекції сечостатевої системи (ІCС) залишаються однією з найважливіших проблем –сучасної гінекології. Відсутність специфічної картини запалення, млявий, а часто безсимптомний перебіг ускладнюють діагностику цих хвороб, що сприяє формуванню хронічної форми процесу й розвитку таких ускладнень, як безпліддя, фонові захворювання шийки матки, позаматкова вагітність, тазові болі, невиношування вагітності, внутрішньоутробне інфікування і смерть новонароджених. При цьому є як маніфестні, так і малосимптомні варіанти з латентним перебігом, здатні до маніфестації на тлі інших інфек–ційних захворювань [1–3].
Останніми десятиліттями відбувся кардинальний перегляд класичного постулату «один мікроб — одне захворювання» на користь мікст-інфекцій, які набувають все більшого клінічного значення, особливо в гінекологічній практиці. Хвороби, обумовлені ІСС, що перебігають за варіантом мікст-форм, виявляються в 35–85 % випадків. Збільшення мікробного навантаження, як правило, супроводжується посиленням цитопатичної дії на урогенітальний тракт і підвищенням ризику розвитку ускладнень [1, 2, 4, 5].
Піхвова екосистема характеризується поліморфною ендогенною мікрофлорою, якісний і кількісний склад якої є надзвичайно змінною величиною щодо ендогенних та екзогенних факторів [6]. Будь-яка зміна вагінальної екосистеми — важливий фактор ризику для появи чотирьох класичних інфекцій нижнього відділу жіночого статевого тракту: бактеріального вагінозу, мікотичного, протозойного й неспецифічного вагінітів [7].
У структурі запальних захворювань жіночих статевих органів сумарна частота бактеріального вагінозу, кандидозного вульвовагініту й аеробного вагініту досягає 90 %. Характерними рисами цих станів нині є полімікробна етіологія, стерта клінічна картина і схильність до рецидивування. Це зумовлено формуванням змішаних біоплівок, що сприяє прискоренню росту, збільшенню кількості й активності мікроорганізмів, які входять до їх складу, підвищенню їх виживання і зниженню ефективності терапії монопрепаратами [6]. З-поміж гінекологічних хворих, які звертаються в жіночу консультацію з різними видами вульвовагінітів, цервіцитів, уретритів, 80 % мають змішану бактеріально-грибково-трихомонадну інфекцію [8]. Так, згідно з даними європейського відділення Міжнародного союзу з боротьби з інфекціями, що передаються статевим шляхом (IUSTI — International Unionagainst Sexually Transmitted Infections), у жінок із симптомами вагініту найчастіше діагностується бактеріальний вагіноз (БВ) — 22–50 % випадків, вульвовагінальний кандидоз — 17–39 %, трихомоніаз — 4–35 %, неспецифічний вагініт — 15–20 % [9].
Украй рідко як моноінфекція зустрічається урогенітальний трихомоніаз. Як правило, це змішаний протозойно-бактеріальний процес, тому топографія і вираженість ураження органів сечостатевої системи багато в чому проявляються змішаною інфекцією. При цьому в літературі не приділяється належної уваги виявленню різних мікроорганізмів в асоціаціях із Trichomonas vaginalis. Дуже мало робіт присвячено вивченню патогенезу змішаних мікробіоценозів хламідій, трихомонад, мікоплазм і вірусів. Так, змішана гонорейно-трихомонадна інфекція діагностується у 29,2 % хворих, а в 37,5 % — асоціації двох-трьох мікро–організмів. Поєднана трихомонадно-бактеріальна інфекція виявляється в 64,1–66,7 % хворих із прямою кореляцією між частотою мікст-інфекції та тривалістю захворювання [10–12].
Більшість авторів відзначають, що урогенітальний трихомоніаз як моно–інфекція зустрічається лише в 10,5 % хворих, а змішування з іншими інфекціями спостерігається у 89,5 % пацієнтів. Трихо–монади можуть бути асоційованими з мікоплазмами — 47,3 %, гонококами — 29,1 %, гарднерелами — 31,4 %, уреаплазмами — 20,9 %, хламідіями — 18,2 % і грибами — 15,7 %. Найбільш частими членами мікробіоценозу з піхвовими трихомонадами були мікоплазми (66,3 %), серед яких найчастіше виявляли Ureaplasma urealyticum (53,9 %). Частота інфікування піхвовими трихомонадами і хламідіями серед вагітних із групи ризику становить 86,9 і 76,2 % для жінок, які страждають від запальних захворювань органів малого таза [1, 10, 13].
Здатність урогенітальних трихомонад до захоплення й резервування різних патогенних і умовно-патогенних мікроорганізмів, зокрема хламідій, гонококів, мікоплазм, вірусів і грибів, призводить до зниження антигенної дії на організм, зменшення фагоцитарної реакції та зниження імунної відповіді на інфекційні фактори. Саме резервуюча роль трихомонад є пріоритетною у формуванні патогенних мікро–біоценозів урогенітального тракту, що сприяє персистуванню різних мікроорганізмів в організмі людини [6, 10].
Саме тому вкрай важливим у лікуванні інфекцій урогенітального тракту в жінок є використання антимікробних засобів полівалентної дії із широким спектром активності. До таких препаратів належать похідні 5-нітроімідазолу.
Нітроімідазоли (або 5-нітроімідазоли) — клас синтетичних високоактивних антимікробних засобів широкого спектра дії. Представниками цього класу є метронідазол, німоразол, орнідазол, секнідазол, тернідазол і тинідазол [14, 15].
Механізм дії усіх нітроімідазолів спільний, він полягає в біохімічному відновленні 5-нітрогрупи молекули внутрішньоклітинними транспортними білками мікроорганізмів. Відновлені активні форми 5-нітроімідазолів порушують реплікацію ДНК і синтез білка, що призводить до швидкої загибелі клітини — у межах 5 годин після надходження засобу всередину цитоплазми найпростішого. Слід зазначити, що трихомонацидний ефект найбільш виражений у німоразолу й орнідазолу. Це пояснюється необоротним гальмуванням синтезу ДНК. Крім того, нітроімідазоли порушують тканинне дихання бактерій [15–17].
Похідним нітроімідазолу притаманний широкий спектр антимікробної дії, особливо чутливими до впливу цих препаратів є анаеробні бактерії, зокрема Peptostreptococcus spp., Clostridium spp., Bacteroides spp., Fusobacterium spp., Prevotella spp., Veilonella [15–17].
Дуже активні нітроімідазоли відносно найпростіших — Trichomonas vaginalis, Giardia intestinalis (Lamblia intestinalis), Entamoeba histolytica, що робить їх незамінними засобами етіотропної терапії поширених протозойних інфекцій [15–17].
Власна протигрибкова активність похідних нітроімідазолу є доволі слабкою і не має клінічного значення. Однак, вочевидь, завдяки структурній подібності з похідними тріазолу й імідазолу (флуконазол, міконазол, еконазол тощо) 5-нітроімідазоли здатні посилювати активність традиційних протигрибкових засобів [18, 19]. Такий синергізм встановлено, зокрема, для орнідазолу [20].
Подібність спектра антимікробної дії визначає спільність показань до використання. У гінекології похідні нітроімідазолу використовують при трихомонадному вагініті, неспецифічних вагінітах, бактеріальних вагінозах різної етіології, підтверджених клінічними і мікробіологічними даними. З профілактичною метою їх можна використовувати перед гінекологічними операціями, пологами й абортами, до і після встановлення внутрішньоматкових засобів [14–16].
Похідні нітроімідазолу добре всмоктуються із шлунково-кишкового тракту, метронідазол за неможливості перорального прийому можна вводити внутрішньовенно. Добре розподіляються в організмі. Метаболізуються в печінці, виводяться переважно із сечею, t1/2 метронідазолу становить приблизно 8,5 год, тинідазолу — приблизно 11–12 год, орнідазолу — приблизно 12–14 год (t1/2 не змінюються при нирковій недостатності). У цілому добре переносяться, небажані реакції виникають при призначенні у високих дозах. Орнідазол, на відміну від метронідазолу й тинідазолу, не викликає дисульфірамоподібну реакцію, оскільки не інгібує ацетальдегіддегідрогеназу [16, 21, 22].
Похідні нітроімідазолу широко застосовуються при лікуванні ІСС. Окремі препарати використовують у стоматологічній практиці, у схемах ерадикації Helicobacter pylori, при лікуванні анаеробних і протозойних інфекцій [16].
Метронідазол є одним з найпоширеніших антибактеріальних препаратів, що використовуються в гінекології для лікування вульвовагініту, трихомоніазу, бактеріального вагінозу та інших інфекційних захворювань, спричинених анаеробними бактеріями й найпростішими. Метронідазол виявляє високу ефективність у лікуванні цих захворювань і має порівняно невисоку токсичність [16, 21].
Орнідазол, тинідазол і німоразол є порівняно новими 5-нітроімідазолами, які зазвичай дають менше побічних ефектів, ніж метронідазол. Вони мають довший період напіврозпаду і є більш стійкими до гідролізу й окиснення [16, 21–23].
Орнідазол є альтернативою метронідазолу, який іноді може бути недоступним або неприйнятним для пацієнта. Орнідазол має більш короткий термін лікування і добре переноситься жінками, крім того, спричиняє менше рецидивів порівняно з метронідазолом [21–23].
Тинідазол також є ефективним антибактеріальним і антипротозойним засобом, що використовується для лікування трихомоніазу й бактеріального вагінозу. Однак цей препарат має довший термін лікування порівняно з метронідазолом [21–23].
Німоразол виявляє порівнянну з метронідазолом ефективність у лікуванні вагінального трихомоніазу, проте можливість його прийому у високих дозах (тричі по 1 г кожні 12 годин) значно скорочує тривалість лікування порівняно з метронідазолом (по 200 мг тричі на день протягом 7 діб) [24, 25].
Представником новітньої генерації похідних нітроімідазолу є секнідазол. Встановлено, що однократний прийом 2 г секнідазолу при бактеріальному вагінозі еквівалентний п’ятиденному курсу метронідазолу в дозі 500 мг двічі на добу [26].
Актуальною клінічною проблемою є сталий розвиток резистентності T.vaginalis до похідних нітроімідазолу (особливо до метронідазолу). Дослідження демонструє значне збільшення мінімальної інгібувальної концентрації (МІК) метронідазолу для клінічних ізолятів цього збудника. Менша резистентність верифікована для тинідазолу і секнідазолу. Тим часом не спостерігається підвищення МІК для орнідазолу, що робить його найкращою альтернативою у випадку, коли спостерігається клінічна стійкість до лікування метронідазолом [27].
Особливістю німоразолу і секнідазолу є можливість лише перорального їх використання, у той час як метронідазол, тинідазол і орнідазол можуть використовуватись в лікуванні ІСС як системно (перорально), так і місцево (інтравагінально). Для тернідазолу можливий виключно місцевий шлях введення. До того ж тернідазол, на відміну від інших похідних нітроімідазолу, не використовується в монотерапії, він є виключно компонентом комбінованого вагінального засобу [14–16].
У більшості порівняльних досліджень ефективності використання похідних нітроімідазолу при неспецифічних вагінітах, бактеріальному вагінозі й вагінальному трихомоніазі встановлено відсутність виражених відмінностей (різниця в межах статистичної похибки) між метронідазолом, тинідазолом, орнідазолом і секнідазолом щодо ерадикації збудників і досягнення клінічного одужання. Крім того, доведено, що вищезгадані лікарські засоби добре переносяться жінками [28–33].
В іншому ж порівняльному дослідженні в жінок з бактеріальним вагінозом встановлено, що орнідазол і тинідазол виявляють 97,7% клінічну ефективність через 4 тижні лікування, у той час як клінічна ефективність секнідазолу й метронідазолу становила лише 80,2 і 77,9 % відповідно [34].
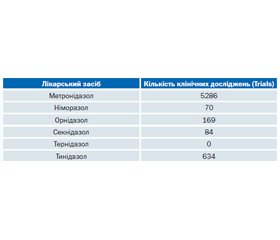
Хоча вважається, що ефективність похідних нітроімідазолу (окрім, вочевидь, метронідазолу, до якого спостерігається поступова втрата чутливості збудників) у лікуванні ІСС приблизно порівнянна, не всі ці лікарські засоби добре досліджені. Пошук за словами metronidazole, nimorazole, ornidazole, secnidazole, ternidazole і tinidazole у базі даних Кокрейнівської бібліотеки (Cochrane Library) [35] видає кількість клінічних досліджень, які було проведено для кожного з вищеперерахованих лікарських засобів. Результати наведено в табл. 1.
Як бачимо з даних табл. 1, найбільш дослідженим є метронідазол. Це не дивно, адже він є першим представником нітроімідазолів, який почали використовувати в клінічній практиці. Далі йдуть трохи «молодші» тинідазол та орнідазол, потім — секнідазол і німоразол. Досить дивно виглядає відсутність доказової ефективності для тернідазолу — на сьогодні не прове–дено й не зареєстровано жодного клінічного –дослідження для цього лікарського засобу, що підтверджується відсутністю результатів при пошуку ternidazole у відкритій базі даних клінічних досліджень ClinicalTrials.gov [36].
Метронідазол, тинідазол, орнідазол і секнідазол, як найбільш досліджені похідні імідазолу, входять до регулярно оновлюваного Державного формуляру лікарських засобів (2022), який містить рекомендації щодо раціонального призначення і використання лікарських засобів з урахуванням ефективності, безпеки й економічної доцільності їх застосування при медикаментозному лікуванні різних хвороб і станів, у тому числі інфекцій генітального тракту [16].
Існують два основні шляхи введення препаратів — похідних нітроімідазолу: системний (пероральний, внутрішньовенний) і місцевий (інтравагінальний, нашкірний). Вагінальне використання лікарських засобів, до складу яких входять похідні нітроімідазолу, обумовлене не лише широким спектром їх власної антибактеріальної та антипротозойної дії, але й низьким рівнем всмоктування (біодоступність при інтравагінальному введенні становить 10–20 %) [37, 38], що дає змогу досягти терапевтичної концентрації у вогнищі інфекції без суттєвого ризику розвитку системних побічних ефектів. Такий шлях введення неодноразово доводив свою клінічну ефективність при бактеріальних вагінозах [39, 40].
Окрім того, більшої ефективності можна досягти, використовуючи комбіновані вагінальні лікарські форми, що на додаток до нітроімідазольного компонента містять антибіотики (особливо такі, що впливають на аеробні бактерії, чим доповнюють спектр дії нітроімідазолів) і протигрибкові засоби. Такі комбінації максимально перекривають спектр збудників інфекцій генітального тракту жінки, забезпечують високу ефективність терапії мікст-інфекцій і значно збільшують задоволеність лікуванням [41].
До переваг місцевої терапії [42] також відносять:
- швидке потрапляння у вогнище запалення і швидкий початок впливу;
- відсутність протипоказань (за винятком непереносимості компонентів препарату);
- профілактику зростання резистентності збудників до призначеного лікарського засобу;
- зручність і простоту застосування.
Варто зазначити, що в низці випадків місцеве застосування сприяє більш швидкому затуханню клінічної симптоматики. Додатково локальна терапія комбінованими препаратами забезпечує можливість використання малих доз анти–мікробного компонента, ефективну концентрацію лікарської речовини у вогнищі інфекції, широкий спектр дії, комфорт пацієнток з екстрагенітальними захворюваннями [19, 41].
Місцеві препарати комплексної дії посідають перше місце в списку призначень акушерів-гінекологів серед засобів фармакотерапевтичної групи G01A «Антисептики та протимікробні препарати для лікування гінекологічних захворювань».
Клінічною особливістю інтравагінальних препаратів, до складу яких входять похідні нітроімідазолу, є можливість їх використання у вагітних жінок. Зокрема, комбіновані засоби, до складу яких входять тернідазол і орнідазол, дозволено використовувати вагітним жінкам безвідносно до строку гестації, тим часом як застосування метронідазоловмісних препаратів рекомендовано уникати в першому триместрі вагітності з огляду на ризики для плода [14–16].
На фармацевтичному ринку України є достатньо місцевих лікарських засобів у формі вагінальних супозиторіїв або вагінальних таблеток, до складу яких входять похідні нітроімідазолу [14, 15]. Це можуть бути як монокомпонентні препарати, до складу яких входить метронідазол (Трихопол, Polpharma; Гравагін, «Сперко Україна»; Метронідазол-Фармекс, «Фармекс Груп»; Містол, Kusum; Метронідазол, «Монфарм»), або ж комбіновані лікарські засоби з додатковим антибактеріальним чи протигрибковим агентом.
Комбінація метронідазолу і протигрибкового засобу міконазолу входить до складу препаратів Кліон Д (Gedeon Richter), Гайнекс і Гайнекс Форте (Kusum), Ліменда і Ліменда-Л з лідокаїном (World Medicine), Нео-Пенотран (Zentiva).
Орнідазол разом з міконазолом, аміноглікозидним антибіотиком неоміцином і глюкокортикостероїдом преднізолоном входить до складу препарату Неотризол (Organosyn Life Sciences). Трохи інша комбінація — орнідазол, ністатин, неоміцин і преднізолон — наявна у складі препарату Мератин Комбі (Mili Healthcare).
Тернідазол разом з неоміцином, ністатином і преднізолоном входить до складу комплексного лікарського засобу Тержинан (Laboratories Bouchara Recordati, Франція), зареєстрованого в Україні, Румунії, Болгарії, країнах СНД, а також Північної і Західної Африки [14, 43, 44]. Водночас для власного французького ринку компанія випускає Тержинан іншого складу, куди замість тернідазолу входить метронідазол [45, 46]. Препарат Laboratories Bouchara Recordati аналогічної рецептури зареєстрований також у Люксембурзі [45]. Точна причина таких відмінностей у складі достеменно відома, звичайно, лише виробникові та європейським регуляторним органам. Цікаво, що часом фармацевтичні виробники випускають на ринок препарати однакового складу (та сама діюча речовина і навіть доза), але під різною назвою. Це може залежати, зокрема, від показань до застосування відповідного лікарського засобу. Наприклад, американська компанія Pfizer просуває інгібітор фосфодіестерази 5-го типу силденафіл під торговими назвами Віагра (коректор еректильної дисфункції) та Реваціо (лікування легеневої гіпертензії), а датська Novo Nordisk випускає аналог глюкагоноподібного пептиду-1 ліраглутид під торговими марками Саксенда (терапія ожиріння і супутніх хвороб) і Віктоза (лікування цукрового діабету 2-го типу). В іншому випадку виробник випускає той самий лікарський засіб під різними назвами в різних країнах (такий приклад брендингу притаманний не лише лікарським засобам, але й харчовим продуктам, засобам побутової хімії та навіть автомобілям). Так, зокрема, французька Servier випускає мелатонінергічний антидепресант агомелатин під назвами Мелітор (Україна) і Вальдоксан (країни ЄС). Вище–згадана Pfizer у певний період часу випускала на український ринок оригінальний препарат амлодипіну Норваск і брендований генерик (копію) власного виробництва Амло–дипін Пфайзер. Проте майже не верифіковано лікарських засобів одного виробника, у яких залежно від країни відрізняється не назва, а склад.
Отже, похідні нітроімідазолу є незамінними засобами в лікуванні інфекцій урогенітального тракту жінки. Ефективність інтравагінального їх застосування не поступається системному шляху введення, при цьому дозволяє створити максимальну концентрацію у вогнищі запалення й уникнути системних побічних ефектів. Встановлено, що хоча похідні нітроімідазолу і мають спільний механізм дії та спектр антимікробної активності, вони все ж відрізняються за рівнем доказової ефективності й безпеки. Розуміння особливостей окремих представників цього класу дає змогу зробити обґрунтований вибір того чи іншого похідного нітроімідазолу для ефективного й безпечного індивідуального лікування кожної пацієнтки.
Список литературы
1. Qi W. et al. Recent advances in presentation, diagnosis and treatment for mixed vaginitis. Frontiers in Cellular and Infection Microbiology. 2021. Vol. 11. 759-795.
2. Хиць А.Р. Бактеріальний вагіноз: сучасний стан проблеми та огляд останніх міжнародних гайдлайнів. Український медичний часопис. 2021. 10 лютого. С. 1-3.
3. Бойко Г.Б. Бактеріальний вагіноз: сучасний погляд на проблему. Український медичний часопис. 2012. № 5(91). С. 91-93.
4. Мехедко В.В. Практичні аспекти бактеріального вагінозу: актуальність, діагностика та комплексне лікування. Здоров’я жінки. 2020. № 1(147). С. 61-68.
5. Нікітіна І.М. Особливості біоценозу та функціональної активності вагінального епітелію при місцевому лікуванні неспецифічного вагініту. Актуальні питання педіатрії, акушерства та гінекології. 2017. № 2. С. 61-66.
6. Sobel J.D. Vulvovaginitis in healthy women. Compr. Ther. 1999. Vol. 25 (6–7). Р. 335-346.
7. Petrina M.A.B., Cosentino L.A., Rabe L.K., Hil–lier S.L. Susceptibility of bacterial vaginosis (BV)-associated bacteria to secnidazole compared to metronidazole, tinidazole and clindamycin. Anaerobe. 2017. Vol. 47. Р. 115-119.
8. Кондратюк В.К. та ін. Комплексний підхід до терапії та профілактики рецидивів бактеріального вагінозу в жінок репродуктивного віку з надмірною масою тіла та ожирінням. Здоров’я жінки. 2020. № 5–6 (151–152). С. 89-92.
9. Sherrard J. et al. 2018 European (IUSTI/WHO) International Union against sexually transmitted infections (IUSTI) World Health Organisation (WHO) guideline on the management of vaginal discharge. Int. J. STD AIDS. 2018. Vol. 29 (13). Р. 1258-1272.
10. Бардова К.О., Горбасенко Н.В. Трихомоноз у жінок: сучасні стандарти в лікуванні. Український журнал дерматології, венерології, косметології. 2012. № 2(45). С. 112-116.
11. Малішевська Н. Актуальна проблема: уро–генетальний трихомоніаз. Фармацевт практик. 2022. № 1. https://fp.com.ua/articles/aktualna-problema-uro–genitalnyj-tryhomoniaz.
12. Носенко О.М. Сучасний погляд на цервіковагінальний дисбіоз, викликаний сполученням бактеріальний вагіноз асоційованих бактерій та дріжджоподібних грибів роду Candida (Огляд літератури та власні дані). Здоров’я жінки. 2020. № 7(153). С. 74-83.
13. Aquino M.F., Simoes-Barbosa A.A Microbial Piñata: Bacterial Endosymbionts of Trichomonas vaginalis Come in Different Flavors. mBio. 2022. Vol. 13(4). e0132322.
14. Державний реєстр лікарських засобів. http://www.drlz.com.ua.
15. Компендіум — лікарські препарати. https://compendium.com.ua.
16. Державний формуляр лікарських засобів. Випуск чотирнадцятий. К., 2022. 2168 с.
17. Майоров В. и др. Нитроимидазолы в гинеко–логии. Здоров’я України. 2017. Березень. С. 63-64.
18. Liu Y. et al. Study on the synthesis and drug-loa–ding optimization of beta-cyclodextrin polymer microspheres containing ornidazole. Journal of Drug Delivery Science and Technology. 2020. Vol. 58. 101836.
19. Мороз В.А. Фармакологические аспекты использования комбинированных противомикробных средств в лечении инфекций женской половой сферы. Дерматовенерология. Косметология. Сексопатология. 2010. № 1–2. С. 184-191.
20. Piccolomini R., Arpini A., Cellini L., Pagano M. [In vitro anti-fungal activity of the econazole-ornidazole combination (1 : 10 ratio)]. Bollettino Dell’istituto Sieroterapico Milanese. 1983. Vol. 62(3). Р. 257-261.
21. Lau A.H. et al. Clinical Pharmacokinetics of Metronidazole and Other Nitroimidazole Anti-Infectives. Clin. Pharmacokinet. 1992. Vol. 23. Р. 328-364.
22. Lamp K.C. et al. Pharmacokinetics and Pharma–codynamics of the Nitroimidazole Antimicrobials. Clin. Pharmacokinet. 1999. Vol. 36. Р. 353-373.
23. Andersson K.E. Pharmacokinetics of nitroimidazo–les. Spectrum of adverse reactions. Scandinavian Journal of Infectious diseases. Supplementum. 1981. Vol. 26. Р. 60-67.
24. Wigfield A.S. Trichomonal vaginitis. A 24-hr regimen of nimorazole compared with a 7-day regimen of metronidazole. Sexually Transmitted Infections. 1975. Vol. 51. P. 54-56.
25. Mahony J.D.H., Harris J.R.W., Farrer C.J. Nimorazole and metronidazole in the treatment of trichomonal vaginitis. Brit. J. Clin. Practice. 1975. Vol. 29(3). Р. 71-72.
26. Abd El Aziz M.A. et al. Secnidazole for treatment of bacterial vaginosis: a systematic review. BMC Women’s Health. 2019. Vol. 19. Р. 121.
27. Mtshali A. et al. In Vitro Effect of 5-Nitroimidazole Drugs against Trichomonas vaginalis Clinical Isolates. Microbiol. Spectr. 2022. Vol. 10(4). e0091222.
28. Sanz Sanz F. et al. Double-blind randomized comparative trial: ornidazole (Tiberal) versus tinidazole (Fasigin) for the treatment of non-specific vaginitis. Chemioterapia. 1985. Vol. 4(3). P. 218-221.
29. Meech R.J., Loutit J. Non-specific vaginitis: diagnostic features and response to imidazole therapy (metronidazole, ornidazole). N. Z. Med. J. 1985. Vol. 98(779). P. 389-391.
30. Serup J., Jensen R.H. Peroral engangsbehandling af trichomoniasis vaginalis med ornidazol (Tiberal) og tinidazol (Fasigyn). En kontrolleret undersøgelse [Treatment of trichomoniasis vaginalis with single oral dosage of ornidazole (Tiberal) and tinidazole (Fasigyn). A controlled study]. Ugeskr Laeger. 1978. Vol. 140(25). P. 1483-1484.
31. Nygaard B., Kjaersgaard H., Korner B., Jen–sen R.H. Engangsbehandling med ornidazol (Tiberal) og syv dages behandling med metronidazol (Flagyl) ved vaginal trichomoniasis. En kontrolleret undersøgelse i almen praksis [Single-dose treatment with ornidazole (Tiberal) and 7 days treatment with metronidazole (Flagyl) for vaginal trichomoniasis. A controlled study in general practice]. Ugeskr –Laeger. 1977. Vol. 139(9). P. 524-526.
32. Wang F.M., Qian X.D., Xu H., Yu H.Y. [Efficacy of 5-nitroimidazole derivatives in treatment of bacterial vaginosis]. Zhonghua Yi Xue Za Zhi. 2008. Vol. 88(31). P. 2201-2203.
33. Hillström L., Pettersson .L, Pálsson E., Sandström S.O. Comparison of ornidazole and tinidazole in single-dose treatment of trichomoniasis in women. Br. J. Vener. Dis. 1977. Vol. 53(3). P. 193-194.
34. Thulkar J., Kriplani A., Agarwal N. A comparative study of oral single dose of metronidazole, tinidazole, secnidazole and ornidazole in bacterial vaginosis. Indian J. Pharmacol. 2012. Vol. 44(2). P. 243-245.
35. Cochrane Library. https://www.cochranelibrary.com.
36. ClinicalTrials.gov. https://clinicaltrials.gov.
37. Alper M.M. et al. Systemic Absorption of Metronidazole by the Vaginal Route. Obstetrics & Gynecology. 1985. Vol. 65(6). P. 781-784.
38. Mattila J. et al. Comparative pharmacokinetics of metronidazole and tinidazole as influenced by administration route. Antimicrob. Agents Chemother. 1983. Vol. 23(5). P. 721-725.
39. Saraçoğlu F. et al. Treatment of bacterial vaginosis with oral or vaginal ornidazole, secnidazole and metronidazole. Int. J. Gynaecol. Obstet. 1998. Vol. 62(1). P. 59-61.
40. Baloĝlu E., Özyazıcı M., Baloĝlu A., Ova L. A randomized controlled trial of a new ovule formulation of ornidazole for the treatment of bacterial vaginosis. Journal of Clinical Pharmacy and Therapeutics. 2003. Vol. 28. P. 131-136.
41. Мамчур В.Й., Хомяк О.В. Що треба враховувати під час вибору препарату для локальної терапії неспецифічних вагінітів та бактеріального вагінозу. Reproductive Health of Woman. 2022. № 1. С. 18-28.
42. Choudhury A., Das S., Kar M. A review on novelty and potentiality of vaginal drug delivery. Int. J. Pharm. Tech. Res. 2011. Vol. 3(2). P. 1033-1044.
43. Mian D.B. et al. Efficacity of ternidazole-neomycin sulfate-nystatin and prednisolone association in syndromic management of vaginitis in low and middle incomes countries. Int. J. Reprod. Contracept. Obstet. Gynecol. 2022. Vol. 11. P. 670-675.
44. Tergynan vaginal ovules. https://www.tabletwise.net/egypt/tergynan-vaginal-ovules.
45. List of nationally authorised medicinal –products. EMA/187574/2021. https://www.ema.europa.eu/en/documents/psusa/metronidazole/neomycin/nystatin-list-nationally-authorised-medicinal-products-psusa/00010508/202009_en.pdf.
46. VIDAL. https://www.vidal.fr/medicaments/gammes/tergynan-10188.html.

/5_m.jpg)