Журнал «Здоровье ребенка» 4 (25) 2010
Вернуться к номеру
Діагностика кашлюку за допомогою ІФА для виявлення протикашлюкових імуноглобулінів
Авторы: РОМАНЕНКО Т.А., ТРУНОВА О.А., БІЛОМЕРЯ Т.А., ДУМЧЕВА Т.Ю., БУХТІЯРОВ Е.В., ПОДОЛЯКА В.Л., Донецький національний медичний університет ім. М. Горького, Донецька обласна санітарно-епідеміологічна станція, Центральна міська клінічна лікарня № 3, м. Донецьк
Рубрики: Педиатрия/Неонатология
Версия для печати
Подано результати використання методу імуноферментного аналізу для виявлення протикашлюкових імуноглобулінів класу М з метою ранньої діагностики кашлюку в сучасних умовах, що характеризуються збільшенням частоти легких і стертих форм інфекції. Специфічні імуноглобуліни М були виявлені у 87,5 % госпіталізованих хворих з діагнозом «кашлюк» та у 26,3 % дітей із соматичною патологією, що супроводжується тривалим кашлем. Використання цього методу підвищує можливість діагностики кашлюку в ранні строки захворювання. Підтверджено об’єктивність і інформативність методу та доцільність його широкого впровадження в практику охорони здоров’я.
Кашлюк, діагностика, імуноферментний аналіз, протикашлюкові імуноглобуліни.
Багаторічна планова вакцинопрофілактика кашлюку вплинула не тільки на рівень захворюваності й особливості епідемічного поширення інфекції, але й на клінічний перебіг захворювання [4, 6]. При інфікуванні раніше щеплених людей можуть спостерігатися негострі стерті форми кашлюку, без класичних клінічних стадій. Судорожний кашель зустрічається тільки в 6 % таких випадків. Замість цього хвороба характеризується звичайним тривалим кашлем, що зберігається протягом декількох тижнів або місяців. Через відсутність виражених симптомів кашлюкова інфекція залишається недіагностованою у дорослих і підлітків, які можуть бути резервуаром і джерелом інфекції для сприйнятливих дітей. Без лабораторної діагностики вкрай важко дати правильну оцінку інтенсивності епідемічного процесу кашлюку. Зі збільшенням частоти легких і стертих форм кашлюкової інфекції вибір і застосування інформативних лабораторних методів діагностики набуває особливо актуального значення.
Крім того, своєчасна діагностика кашлюку дає можливість застосовувати антибіотики на ранній стадії, що знижує тяжкість перебігу і вихід інфекції, веде до швидкого припинення виділення бактерій, тим самим скорочуючи період зараженості хворого і можливої передачі інфекції. Швидка ідентифікація випадків захворювання може допомогти запобігти інфікуванню нещеплених або неповноцінно щеплених дітей шляхом антимікробної профілактики або вакцинації.
Через те, що збудник кашлюку наявний в організмі хворого протягом перших двох тижнів після зараження, його ідентифікація бактеріологічним методом можлива тільки протягом цього періоду. На першому тижні захворювання позитивні результати бактеріологічного аналізу можливо одержати в 95 % хворих на кашлюк, на другому — лише в 70–80 % [1]. Серологічні тести корисні при діагностиці атипової інфекції, при тривалому кашлі й в епідеміологічних цілях. Підвищені рівні антитіл до токсину Pertussis (PT) і до волокон гемаглютиніну (FHA) можуть розглядатися як чуттєві серологічні маркери для діагностики кашлюку в дорослих і дітей. Умовою визначення кашлюкової інфекції, ухваленою ВООЗ, є наявність антитіл якогось з двох класів імуноглобулінів (IgМ або IgA) до одного або декількох антигенів кашлюкового мікроба [8]. Імуноферментний аналіз успішно використовується в лабораторній діагностиці, однак щодо кашлюку він ще не має в Україні широкого застосування.
Мета нашої роботи — встановити ефективність використання методу імуноферментного аналізу (ІФА) для виявлення специфічних протикашлюкових імуноглобулінів у лабораторній діагностиці кашлюку.
Для удосконалення організаційних підходів до лабораторної діагностики кашлюку, своєчасного виявлення хворих і лабораторного підтвердження діагнозу «кашлюк» на виконання листа Донецької обласної санітарно-епідеміологічної станції від 26.10.2007 р. № 7684/04.1 «Про стан захворюваності на кашлюк і недоліки в організації лабораторних досліджень» у Донецькій області було апробовано використання методу ІФА для виявлення протикашлюкових імуноглобулінів різних класів.
Матеріали і методи
Усього було обстежено 75 осіб, у тому числі 18 хворих, госпіталізованих в інфекційні відділення з підозрою на кашлюк і паракашлюк, і 57 чоловік із тривалим кашлем, що перебували під спостереженням педіатрів у дитячих поліклініках або соматичних стаціонарах. Добір сироваток крові проводили асептично, використовуючи стандартні процедури, їх доставляли в бактеріологічну лабораторію обласної санітарно-епідеміологічної станції, а потім усі зразки досліджували методом ІФА в ДонНМУ ім. М. Горького.
За віковою ознакою обстежені розподілилися в такий спосіб: 15 дітей віком до 2 років, 30 — від 3 до 5 років, 13 — від 6 до 9 років, 11 — від 10 до 14 років і 6 — старших за 14 років. Осіб чоловічої статі серед обстежених було 39, жіночої — 36. Первинні діагнози в обстежених були такі: підозра на кашлюк — 16 хворих, на паракашлюк — 2 хворі, діти, що тривало кашляють, з гострим трахеїтом і трахеобронхітом — 24, з обструктивним бронхітом — 20, бронхіальною астмою — 6, пневмонією з обструктивним синдромом — 5, гіперреактивністю бронхів — 2 особи.
Наявність протикашлюкових імуноглобулінів класу IgM визначали методом ІФА з використанням тест-системи User''s Manual Bordetella pertussis/toxin Ig ELISA виробництва Legal Manufacturer: DRG Instruments (Німеччина) і тест-системи SeroPertussis Ig/Ig виробництва Sanyon Diagnostics (Ізраїль). Сироватки, отримані від госпіталізованих в інфекційні стаціонари хворих, досліджували паралельно ще й у тест-системі для ІФА User''s Manual Bordetella pertussis/toxin IgG ELISA для виявлення антитіл проти кашлюку класу IgG. Тест-системи призначені для якісного і кількісного визначення специфічних антитіл класу IgM і IgG до антигену РТ (кашлюковий токсин) Bordetella pertussis у сироватці крові людини методом ІФА. Мікротитрувальні стрипові лунки як тверда фаза були вкриті антигенами Bordetella pertussis /toxin і гемагютиніном.
Використання тест-систем для виявлення такого антигену кашлюкового мікробу, як РТ (кашлюковий токсин), було обгрунтованим, тому що кашлюковий токсин є основним чинником патогенності Bordetella pertussis . Він має високу імуногенність, впливає на клітини-мішені, призводить до розвитку лімфоцитозу. За літературними даними, у хворих з бактеріологічно підтвердженим діагнозом кашлюку при оцінці імунної відповіді на різні антигени Bordetella pertussis найбільш виражені зміни були виявлені у вмісті кашлюкового токсину (РТ) [5, 7].
Метод ІФА нами був застосований згідно з інструкціями до тест-систем. Абсорбцію визначали при довжині хвилі 450 нм, інтенсивність забарвлення прямо пропорційна кількості в сироватці специфічних до кашлюкового токсину антитіл. Результат вважали позитивним при величині середнього значення абсорбції сироватки обстежуваних осіб, що більше ніж на 10 % перевищує значення СО (сut-off). Це розцінюється як значний рівень IgM і вказує на теперішній перебіг кашлюкової інфекції.
Аналіз клінічного перебігу захворювань і термінів лабораторних досліджень проведено за даними 58 історій хвороби (форма 003/у) госпіталізованих хворих і 17 карт розвитку дитини (форма 112/у) амбулаторних хворих. Результати дослідження статистично обробляли з використанням загальноприйнятих методів варіаційної статистики, з розрахунком екстенсивних і середніх показників, критерію Стьюдента — Фішера [2].
Результати дослідження та їх обговорення
Протикашлюкові антитіла класу IgM були визначені в 30 осіб різного віку з 75 обстежених, що становило 40,0 % (табл. 1). Вивчення частоти виявлення специфічних імуноглобулінів проти антигенів кашлюкового мікроба серед осіб різних вікових груп дало можливість установити, що частіше за всіх страждають патологією дихальних шляхів діти віком від 2 до 5 років. Вони становили 48,0 % від усіх обстежених. Ці стани мають перебіг із кашлюкоподібними симптомами, що вимагає їхньої диференціальної діагностики й виявлення кашлюкової інфекції.

Частота виявлення серологічних маркерів кашлюку в групі молодших дітей (2–3 року) була найменшою — 19,0 %. Тобто в більшості дітей цієї вікової групи кашель був пов''язаний із соматичною патологією. Можливо, це пояснюється наявністю в них надійного післящепного імунітету, тому що термін після закінчення ними повного курсу щеплень проти кашлюку (у 1,5–2 роки) до захворювання нетривалий. В інших вікових групах частота виявлення специфічних антитіл проти кашлюку була вищою. Так, серед дітей наймолодшого віку (0–1 рік) специфічні антитіла були виявлені в 55,5 % обстежених, що становить найбільш високі показники підтвердження діагнозу «кашлюк». Високий рівень збігу клінічних ознак захворювання й лабораторного підтвердження при ІФА-IgM цілком логічний, тому що кашлюкова інфекція в дітей першого року життя має яскраву маніфестацію. На другому місці за частотою виявлення антитіл проти кашлюку були діти віком 6–7 років (42,9 %). Тобто майже у половини з них причиною тривалого кашлю було зараження кашлюковим мікробом. Це свідчить про активність циркуляції збудника і високий ризик інфікування осіб цієї вікової групи, що підтверджується епідеміологічними даними [3]. Висока питома вага позитивних знахідок протикашлюкових IgM антитіл серед обстежених дітей 11–14 років (55,5 %) і дорослих (83,3 %), на нашу думку, пояснюється тим, що багато хто з цих осіб спілкувалися з обстеженими дітьми молодшого віку, що кашляють, тобто знаходилися в епідемічних осередках кашлюку.
Аналізуючи частоту виявлення при IФА антитіл класу М проти кашлюку в осіб з різними патологічними станами (табл. 2), ми відзначили, що превалювали обстежені хворі з первинним діагнозом «гострий трахеїт і трахеобронхіт» (32,0 %), «обструктивний бронхіт» (26,7 %), «кашлюково-паракашлюкова інфекція» (24,0 %).
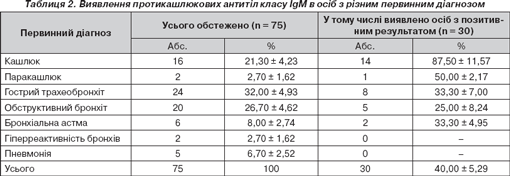
У госпіталізованих в інфекційні стаціонари хворих з первинним діагнозом «кашлюк» або «паракашлюк» одночасно була вивчена наявність в сироватці крові протикашлюкових імуноглобулінів двох класів — IgM і IgG . Серед 16 осіб, госпіталізованих з кашлюком, діагноз був підтверджений при IФА виявленням специфічних IgM у 14 осіб, що становило 87,5 % обстежених. В одного з 2 хворих із первинним діагнозом «паракашлюк» з вікової групи старших за 15 років також були виділені специфічні кашлюкові антитіла IgM, що свідчить про перебіг у нього кашлюкової інфекції. Частота лабораторного підтвердження діагнозу «кашлюк» за допомогою IФА-IgM значно перевищує (p < 0,05) аналогічні показники, отримані за допомогою бактеріологічного методу (16,7 %) і реакції аглютинації (44,4 %) [3].
Проаналізувавши терміни обстеження з використанням IФА залежно від початку клінічних проявів, ми визначили, що з 15 госпіталізованих осіб з позитивним результатом IФА-IgM 7 хворих були обстежені на 6–9-й день від початку захворювання, 3 хворих були обстежені на 10–14-й день і 5 хворих — пізніше. При ранніх термінах добору крові (6–9-й день) антитіла класу IgG не визначалися в більшості обстежених (57,1 %). При дослідженні сироваток, відібраних пізніше 10-го дня хвороби, виявлені протикашлюкові антитіла класу IgG у всіх хворих з позитивним результатом IФА-IgM, що свідчить про синтез довгостроково циркулюючих антитіл у більш пізній термін хвороби і підтверджує об''єктивність лабораторної діагностики кашлюку на підставі визначення специфічних імуноглобулінів класу М. У 3 госпіталізованих осіб діагноз «кашлюк» при IФА не було підтверджено, специфічні імуноглобуліни класів M і G не виявлені. Терміни узяття крові — 10–18-й день від початку клінічних проявів. При бактеріологічному обстеженні теж отримано негативний результат.
Серед 57 хворих із соматичних відділень, обстежених за допомогою методу IФА-IgM з діагностичною метою для з''ясування причин тривалого кашлю, у 15 осіб були виявлені специфічні імуноглобуліни класу IgМ (табл. 2). Частота виявлення маркерів кашлюкової інфекції становила в середньому 26,3 %, у тому числі серед осіб із діагнозом «гострий трахеїт і трахеобронхіт» — 33,3 %, «обструктивний бронхіт» — 25,0 %. Тобто у чверті й більше дітей з підозрою на соматичну патологію дихальних шляхів були виявлені специфічні протикашлюкові антитіла класу IgM, що свідчать про перебіг кашлюку під час обстеження. Узяття крові для дослідження було проведене протягом перших 9 днів з моменту захворювання в 42,1 % дітей цієї групи, на 10–14-й день хвороби — у 31,6 % осіб, у більш пізній термін — у 26,3 % осіб. У хворих із наявністю в сироватці крові специфічних імуноглобулінів М терміни обстеження статистично не відрізнялися від тих, у кого антитіла не виявили (р < 0,05).
Аналіз клінічного перебігу захворювання у пацієнтів з первинним соматичним діагнозом (трахеобронхіт, обструктивний бронхіт, бронхіальна астма та ін.), проведений за даними історій хвороби в госпіталізованих дітей і карт розвитку дитини в амбулаторних хворих, показав наявність у всіх хворих тривалого кашлю, у 31,6 % хворих — підвищеної температури, у 38,6 % — нежитю. Первинному діагнозу відповідали аускультативні та рентгенологічні дані. Не було виявлено вірогідних відмінностей у частоті специфічних клінічних проявів в осіб з позитивним і негативним результатом ІФА-IgM. Тобто яскравих клінічних ознак, на підставі яких первісно можна було б діагностувати кашлюкову інфекцію, не спостерігалось. Це підтверджує той факт, що в сучасний період при масовому охопленні дітей щепленнями захворювання на кашлюк серед імунізованих осіб має перебіг без чітких специфічних проявів [4]. Використання для їхнього лікування антимікробних препаратів з групи макролідів дає позитивний клінічний ефект.
Наводимо виписки з історій хвороби дітей.
Дитина Ю. , вік 3 роки 8 місяців, 3 червня 2008 р. надійшла в дитяче пульмонологічне відділення ЦМКЛ № 3 зі скаргами на приступоподібний частий кашель (більше в нічний час), серозні виділення з носових ходів, температура нормальна, стан середньої тяжкості за рахунок явищ бронхообструкції. Хворіє близько місяця. Установлено діагноз «гострий обструктивний бронхіт». Щеплений за віком відповідно до календаря щеплень. На диспансерному обліку не перебуває. У відділенні лабораторно обстежений: загальний аналіз крові: лейкоцити — 9,4 г/л, лімфоцити — 23 %, моноцити — 10 %; в ІФА для виявлення протикашлюкових IgM і IgА (від 6.06.2008) негативний результат. Призначена інгаляційна терапія b 2-агоністами, ІГКС. У задовільному стані 11.06.2008 р. дитина виписана з одужанням, рекомендоване диспансерне спостереження дільничного педіатра.
Дитина М. , 11 років, занедужала 10 липня 2008 р. Через 6 днів зі скаргами на частий сухий приступоподібний кашель (уночі по 1,5–2 години) у стані середньої тяжкості, обумовленому явищами бронхообструкції, була госпіталізована у дитяче відділення. Установлено діагноз «гострий обструктивний бронхіт». В анамнезі: часто хворів на ГРВІ, переніс пневмонію. Щеплювався за віком відповідно до календаря щеплень. При обстеженні при ІФА 23.07.2008 р. виявлені протикашлюкові антитіла класу IgM, що підтверджує кашлюкову етіологію захворювання. Загальнй аналіз крові: лейкоцити — 7,5 г/л, лімфоцити — 45 %, моноцити — 12 %. Після лікування азитроміцином (сумамед), вентоліном, фліксотидом у вікових дозуваннях стан дитини поліпшився, бронхообструкції немає, кашель рідкий. Виписаний у задовільному стані.
Дитина К., вік 2 роки 5 місяців, занедужала 27 вересня 2008 р., коли з''явився кашель, закладеність носу. Протягом двох тижнів спостерігався дільничним лікарем. Був установлений діагноз «гостра респіраторно-вірусна інфекція, ускладнена гострим трахеобронхітом». Отримував симптоматичне лікування (лазолван, мукалтин, гірчичники) в амбулаторних умовах. Кашель став більш продуктивним, але не припинився. Наприкінці другого тижня хвороби з''явився «гавкаючий» частий кашель, задишка, частіше в нічний час. Машиною швидкої допомоги 10 жовтня доставлений у стаціонар у стані середньої тяжкості, обумовленому стенозом гортані. В анамнезі: часто хворів на ГРВІ, до 2 років був на диспансерному обліку в невропатолога, щеплювався індивідуально, одержав вакцини БЦЖ, тримовакс, проводилася туберкулінодіагностика. Серед обстежень була призначена реакція аглютинації з кашлюковим антигеном, отриманий негативний результат. Сироватка крові направлена на ІФА для виявлення протикашлюкових імуноглобулінів класу М; отримано позитивний результат. Загальний аналіз крові: лейкоцити — 8,8 г/л, лімфоцити — 37 %, моноцити — 14 %. Проведено лікування макропеном, амброксолом, феністином. Кашель став рідким, продуктивним, задишка зникла. У задовільному стані дитина виписана додому.
Наведені приклади свідчать про труднощі встановлення діагнозу «кашлюк» клінічним методом. Можливо, облік даних вакцинального статусу сприяв би кращій диференціальній діагностиці кашлюку, однак в історіях хвороби згадуються мінімальні відомості про щеплення, які не дозволяють об''єктивно судити про схему і терміни отриманої дитиною вакцинації проти кашлюку.
Таким чином, за результатами ІФА-IgM, у 25,0–33,3 % дітей з підозрою на соматичну патологію дихальних шляхів може ховатися кашлюкова інфекція, що вимагає інших підходів до лікування і проведення протиепідемічних заходів. Проведені дослідження свідчать про ефективність використання для лабораторного підтвердження кашлюкової інфекції і доцільність широкого впровадження в роботу практичних лікарів методу ІФА для виявлення антитіл класу IgM до кашлюкового токсину.
Висновки
1. Частота виявлення методом ІФА специфічних імуноглобулінів класу М проти кашлюкового токсину, що свідчить про захворювання на кашлюк, в осіб різного віку узгоджується з епідеміологічними закономірностями поширення кашлюку в сучасний період.
2. Серед госпіталізованих хворих на кашлюк діагноз підтверджено лабораторно за допомогою бактеріологічного методу у 16,7 %, в реакції аглютинації — у 44,4 %, в ІФА-IgM — у 87,5 % (p < 0,05).
3. У всіх хворих на кашлюк з наявністю в сироватці крові IgM при дослідженні на другому тижні хвороби і пізніше виявлено також протикашлюкові антитіла класу IgG, що свідчить про синтез довгостроково циркулюючих антитіл у більш пізній термін хвороби і підтверджує об''єктивність лабораторної діагностики кашлюку методом ІФА-IgM.
4. У 26,3 % дітей із тривалим кашлем були виявлені специфічні протикашлюкові антитіла IgM, що свідчить про кашлюкову етіологію захворювання, яка вимагає проведення протиепідемічних заходів і етіотропної терапії.
1. Наказ МОЗ України «Про затвердження методичних вказівок з мікробіологічної діагностики кашлюку та паракашлюку» від 15.04.2005 р. № 169.
2. Савилов Е.Д., Мамонтова Л.М., Астафьев В.А., Жданова С.Н. Применение статистических методов в эпидемиологическом анализе. — М.: МЕДпресс-информ, 2004. — 112 с.
3. Романенко Т.А., Колеснікова І.П., Сусідко В.В. Діагностика кашлюку у комплексі протиепідемічних заходів // Профілактична медицина. — 2009. — № 3(7). — С. 20-24.
4. Тимченко В.Н., Бабаченко И.В., Ценева Г.Я. Эволюция коклюшной инфекции у детей. — СПб.: ЭЛБИ-СПб, 2005. — 197 с.
5. Ценева Г.Я., Курова Н.Н. Микробиологическая характеристика возбудителя коклюша и лабораторная диагностика коклюша // Клиническая микробиология и антимикробная химиотерапия. — 2003. — Т. 5, № 4. — С. 329-341.
6. Чудная Л.М., Сельникова О.П., Красюк Л.С. Характеристика эпидемического процесса коклюша и его профилактика в Украине // Кашлюк: епідеміологя, клініка та профілактика— сучасний стан / За ред. О.П. Сельникова, Л.М. Чудна, О.Й. Гриневич. — К., 2004. — С. 60-67.
7. He Q., Mertsola J., Himanen J.C. et al. Evaluation of pooled and individual components of B.pertussis as antigens in an enzyme immunoassay for diagnosis of pertussis // Eur. J. Clin. Microbiol. Infect. Dis. — 1993. — № 12. — Р. 690-695.
8. Mertens P.L., Stals F.S., Steyerberg E.W., Richardus J.H. Sensitivity and specificity of single IgA and IgG antibody concentration for early diagnosis of pertussis in adults: an evaluation for outbreak management in public health practice // B.M.S. Infections Diseases. — 2007. — Vol. 7. — P. 53.
