Журнал «Здоровье ребенка» 5 (26) 2010
Вернуться к номеру
Семинар: «Первичная реанимация новорожденных»
Рубрики: Педиатрия/Неонатология
Версия для печати
Проводит: кафедра педиатрии факультета интернатуры и последипломного образования Донецкого национального медицинского университета им. М. Горького (заведующая кафедрой профессор Нагорная Н.В.)
Актуальность темы. По данным ВОЗ, приблизительно 5–10 % всех новорожденных нуждаются в медицинской помощи в родильном зале, а около 1 % — в полной реанимации. Оказание адекватной помощи новорожденным в первые минуты жизни позволяет снизить их смертность и/или заболеваемость на 6–42 %. Степень владения медицинским персоналом, присутствующим при родах, методами первичной реанимации новорожденных положительно влияет не только на их выживаемость, но и на дальнейшее развитие, уровень здоровья в последующие возрастные периоды.
Общая цель: усовершенствовать знания по вопросам оценки состояния новорожденного, определить показания к проведению реанимационных мероприятий и их объему. Уметь своевременно начать реанимацию, овладеть навыками реанимации новорожденного.
Конкретная цель: на основании перинатального анамнеза, данных объективного обследования определить основные признаки неотложного состояния, провести дифференциальную диагностику, оказать необходимую помощь.
Содержание обучения
Теоретические вопросы
1. Подготовка к оказанию реанимационной помощи новорожденному в родильном зале или операционной.
2. Оценка состояния новорожденного ребенка, определение необходимости вмешательства.
3. Мероприятия после рождения ребенка. Обеспечение проходимости дыхательных путей, кислородная терапия, искусственная вентиляция легких мешком и маской, интубация трахеи, непрямой массаж сердца и др.
4. Алгоритм оказания неотложной помощи новорожденным при чистых околоплодных водах.
5. Алгоритм оказания неотложной помощи новорожденным в случае загрязнения околоплодных вод меконием.
6. Медикаменты для первичной реанимации новорожденных.
7. Показания для прекращения реанимации.
Ориентировочная основа деятельности
Во время подготовки к занятию необходимо ознакомиться с основными теоретическими вопросами посредством алгоритма лечения (рис. 1), источников литературы.
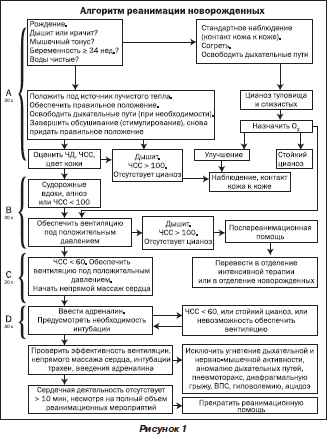
Подготовка к оказанию реанимационной помощи новорожденному в родильном зале
Кадровое обеспечение: 1 человек, который может оказать реанимационную помощь; 2 человека, владеющих этими навыками, при родах высокого риска, когда может потребоваться полный объем реанимационных мероприятий. В случае многоплодной беременности необходимо присутствие нескольких реанимационных бригад. Перед каждыми родами нужно оценить температуру в помещении (не ниже 25 °С), отсутствие сквозняков, подобрать, смонтировать и проверить функционирование реанимационного оборудования:
1. До родов включить источник лучистого тепла, подогреть поверхность реанимационного стола до 36–37 °С и подготовить согретые пеленки.
2. Проверить систему подачи кислорода: наличие кислорода, давление, скорость потока, наличие соединительных трубок.
3. Свернуть из пеленки валик под плечи.
4. Приготовить оборудование для отсасывания содержимого верхних дыхательных путей (резиновый баллон, переходник для присоединения эндотрахеальной трубки непосредственно к трубке отсоса).
5. Приготовить желудочный зонд размером 8F, шприц объемом 20 мл для аспирации желудочного содержимого, лейкопластырь, ножницы.
6. Приготовить оборудование для проведения искусственной вентиляции легких (ИВЛ): реанимационный мешок (объем не более 75 мл) и маску. Скорость потока кислорода должна составлять не менее 5 л/мин. Проверить функционирование контрольного клапана, целостность мешка, наличие кислорода в резервуаре, желательно иметь манометр.
7. Приготовить набор для интубации.
Неотложная помощь
Мероприятия после рождения ребенка
Немедленно определить потребность в проведении реанимации. Оценить:
— наличие мекониального загрязнения;
— дыхание;
— мышечный тонус;
— цвет кожи;
— определить гестационный возраст (доношенный, недоношенный).
Доношенные активные дети с адекватным дыханием, громким криком и нормальной двигательной активностью не нуждаются в проведении реанимации. Их выкладывают на живот матери, высушивают и укрывают сухой пеленкой. Санация верхних дыхательных путей проводится с помощью вытирания слизистых рта и носа ребенка.
Показания к дальнейшей оценке состояния новорожденного и определению необходимости вмешательства:
1. Загрязнение меконием околоплодных вод или кожи новорожденного.
2. Отсутствие или снижение реакции ребенка на стимуляцию.
3. Стойкий центральный (диффузный) цианоз.
4. Преждевременные роды.
При наличии любого из указанных признаков новорожденные требуют проведения стандартных начальных шагов реанимации и нуждаются в постоянном наблюдении.
Если новорожденный нуждается в неотложной помощи, при этом околоплодные воды чистые и на коже ребенка нет мекония, необходимо:
1. Поместить ребенка под источник лучистого тепла на теплую пеленку.
2. Обеспечить проходимость дыхательных путей: положение на спине с умеренно откинутой назад головой (валик под плечи).
3. Отсосать содержимое изо рта, затем из носовых ходов. В случае значительного количества секрета повернуть голову ребенка набок.
4. Быстрыми промокательными движениями обсушить кожу и волосы пеленкой.
5. Убрать влажную пеленку.
6. Снова обеспечить правильное положение ребенка.
7. Если эффективное самостоятельное дыхание отсутствует, провести один из приемов тактильной стимуляции, который повторяют не более двух раз (похлопывание по подошвам, легкие удары по пяткам, растирание кожи вдоль позвоночника)1.
8. Если кожа туловища и слизистые оболочки остаются цианотичными при наличии самостоятельного дыхания, провести оксигенотерапию. Свободный поток 100% кислорода, направленный к носу ребенка, подать через анестезиологический мешок и маску или через кислородную трубку и ладонь, приставленную в виде воронки, или применяя кислородную маску.
После устранения цианоза кислородную поддержку нужно постепенно прекращать так, чтобы ребенок оставался розовым при дыхании комнатным воздухом. Сохранение розового цвета кожи при удалении конца трубки на 5 см свидетельствует об отсутствии потребности ребенка в высоких концентрациях кислорода.
В случае любого загрязнения околоплодных вод меконием:
— необходимо оценить активность новорожденного, пережать и пересечь пуповину, информировать мать о проблемах с дыханием у ребенка, не забирая пеленок и избегая тактильной стимуляции;
— если ребенок активный — кричит или адекватно дышит, имеет удовлетворительный мышечный тонус и частоту сердечных сокращений (ЧСС) более 100 ударов в минуту, его выкладывают на живот матери и наблюдают в течение 15 мин. Ребенок, имеющий угрозу аспирации меконием, может потребовать проведения интубации трахеи в последующем, даже если был активен после рождения;
— при отсутствии дыхательных расстройств обеспечивают стандартный медицинский уход в соответствии с клиническим протоколом медицинского наблюдения за здоровым новорожденным ребенком (Приказ № 152 МЗ Украины от 04. 04. 2005);
— если у новорожденного угнетено дыхание, снижен мышечный тонус, ЧСС менее 100 ударов в минуту, немедленно отсосать меконий из трахеи через эндотрахеальную трубку. Аспирацию мекония проводить под контролем ЧСС. При нарастании брадикардии повторную аспирацию мекония прекратить и начать ИВЛ реанимационным мешком через эндотрахеальную трубку.
Все мероприятия по первичной обработке новорожденного выполняются за 30 секунд. После этого оценивается состояние ребенка (дыхание, ЧСС и цвет кожи) для решения вопроса о необходимости дальнейшей реанимации2.
Оценка дыхания. В норме у ребенка отмечаются активные экскурсии грудной клетки, а частота и глубина дыхательных движений возрастает через несколько секунд после тактильной стимуляции. Судорожные дыхательные движения являются неэффективными, и их наличие у новорожденного требует проведения комплекса реанимационных мероприятий, как и при полном отсутствии дыхания.
Оценка частоты сердечных сокращений . Частота сердечных сокращений должна превышать 100 ударов в минуту. ЧСС подсчитывается у основания пуповины, непосредственно в участке ее присоединения к передней брюшной стенке. Если пульс на пуповине не определяется, нужно выслушать стетоскопом сердцебиение над левой стороной грудной клетки. Подсчет ЧСС проводят в течение 6 с и результат умножают на 10.
Оценка цвета кожи. Губы и туловище ребенка должны быть розовыми. После нормализации ЧСС и вентиляции у ребенка не должно быть диффузного цианоза. Акроцианоз, как правило, не указывает на низкий уровень кислорода в крови. Только диффузный цианоз требует вмешательства.
После устранения потерь тепла, обеспечения проходимости дыхательных путей и стимуляции самостоятельного дыхания следующим шагом реанимации должна быть поддержка вентиляции.
Искусственная вентиляция легких мешком и маской
Показания к ИВЛ:
— отсутствие дыхания или его неэффективность (судорожные дыхательные движения и др.);
— брадикардия (менее 100 ударов за минуту) независимо от наличия самостоятельного дыхания;
— стойкий центральный цианоз при подаче свободного потока 100% кислорода у ребенка, который самостоятельно дышит и имеет ЧСС более 100 ударов в минуту.
Эффективность вентиляции определяют: по экскурсии грудной клетки; данным аускультации; увеличению ЧСС; улучшению цвета кожных покровов.
Первые 2–3 вдоха выполняют, создавая давление на вдохе 30–40 см водного столба, после чего продолжают вентиляцию с давлением на вдохе 15–20 см водного столба и частотой 40–60 в 1 мин. При наличии легочной патологии вентиляцию проводят с давлением на вдохе 20–40 см водного столба. ИВЛ новорожденным проводится 100% увлажненным и согретым кислородом.
После 30 с вентиляции легких под положительным давлением снова определяют ЧСС и наличие самостоятельного дыхания. Дальнейшие действия зависят от полученного результата.
1. Если ЧСС больше 100 ударов в 1 минуту:
— при наличии самостоятельного дыхания постепенно прекращают ИВЛ, уменьшая ее давление и частоту, подают свободный поток кислорода и оценивают цвет кожи;
— при отсутствии самостоятельного дыхания продолжают ИВЛ до его появления.
2. Если ЧСС от 60 до100 ударов в 1 минуту:
— продолжают ИВЛ;
— если ИВЛ проводилась комнатным воздухом, предвидеть переход к использованию 100 кислорода, необходимость интубации трахеи.
3. ЧСС меньше 60 ударов в 1 минуту:
— начинают непрямой массаж сердца с частотой 90 компрессий в минуту, продолжают ИВЛ 100% кислородом с частотой 30 вдохов в 1 минуту и определяют необходимость интубации трахеи.
Контроль ЧСС ведут каждые 30 с, пока она не превысит 100 ударов в минуту и не установится самостоятельное дыхание.
Проведение ИВЛ в течение нескольких минут требует введения орогастрального зонда (8F) с целью предупреждения раздувания желудка воздухом и последующей регургитации желудочного содержимого.
Непрямой массаж сердца показан, если ЧСС меньше 60 ударов в 1 минуту после 30 с эффективной вентиляции легких 100% кислородом.
Выполняют непрямой массаж сердца, нажимая на нижнюю треть грудины. Она находится ниже условной линии, которая соединяет соски. Важно не нажимать на мечевидный отросток, чтобы избежать разрыва печени.
Используют две техники непрямого массажа, согласно которым на грудину надавливают:
первая — двумя большими пальцами, при этом остальные пальцы обеих рук поддерживают спину;
вторая — кончиками двух пальцев одной руки: II и III или III и IV; при этом вторая рука поддерживает спину.
Глубина надавливания должна составлять одну треть переднезаднего диаметра грудной клетки.
Частота надавливаний — 90 в 1 минуту.
Важно координировать проведение непрямого массажа сердца с ИВЛ, избегая одновременного проведения обеих процедур, и не убирать пальцы от поверхности грудной клетки в паузе между надавливаниями. После каждых трех надавливаний на грудину делают паузу для проведения вентиляции, после чего надавливания повторяют и т.д. За 2 с нужно сделать 3 надавливания на грудину (90 в 1 минуту) и одну вентиляцию (30 в 1 минуту). Прекращают непрямой массаж сердца, если ЧСС более 60 ударов в минуту.
Интубация трахеи может проводиться на всех этапах реанимации, в частности:
— при необходимости отсосать меконий из трахеи;
— при необходимости продолжительной вентиляции, чтобы повысить ее эффективность;
— для облегчения координации непрямого массажа сердца и вентиляции;
— для введения адреналина;
— при подозрении на наличие диафрагмальной грыжи;
— при глубокой недоношенности.
Применение медикаментов. Введение препаратов показано, если, несмотря на адекватную вентиляцию легких 100% кислородом и проведение непрямого массажа сердца на протяжении 30 с, ЧСС остается менее 60 ударов в 1 минуту.
При первичной реанимации новорожденных применяют медикаменты: адреналин; средства, нормализующие ОЦК; натрия гидрокарбонат, антагонисты наркотических препаратов.
Адреналин. Показания к применению:
— ЧСС менее 60 ударов в 1 мин после по меньшей мере 30 с проведения ИВЛ 100% кислородом и непрямого массажа сердца;
— отсутствие сердечных сокращений (асистолия) в любой момент реанимации.
Адреналин вводят максимально быстро в/в или эндотрахеально в дозе 0,1–0,3 мл/кг раствора в концентрации 1 : 10 000. Концентрация раствора — 1 : 10 000 (к 0,1 мл 0,1% раствора адреналина гидрохлорида или к 0,1 мл 0,18% раствора адреналина гидротартрата добавляют 0,9 мл изотонического раствора натрия хлорида).
Эндотрахеально адреналин вводят из шприца непосредственно в трубку или через зонд, введенный в трубку. При этом раствор адреналина в концентрации 1 : 10 000 можно дополнительно развести изотоническим раствором до конечного объема 1 мл или промыть эндотрахеальную трубку (зонд) изотоническим раствором натрия хлорида (0,5–1,0 мл) после введения неразведенной дозы. В случае эндотрахеального введения рекомендуется всегда использовать дозу 0,3–1,0 мл/кг. После введения адреналина в трахею важно сразу провести несколько эффективных вентиляций под положительным давлением.
При отсутствии эффекта введение адреналина повторяют каждые 3–5 минут, повторные введения только в/в.
Большие дозы адреналина в/в для реанимации новорожденных не рекомендуются, поскольку их введение может вызвать поражение мозга и сердца ребенка.
Средства, нормализующие ОЦК: 0,9% раствор натрия хлорида; раствор Рингера лактата; с целью коррекции значительной кровопотери (при клинических признаках геморрагического шока) — трансфузия О(I) Rh(–) эритроцитарной массы. Показания к применению:
— отсутствие реакции ребенка на реанимационные мероприятия;
— признаки кровопотери (бледность, пульс слабого наполнения, стойкая тахикардия или брадикардия, отсутствие признаков улучшения кровообращения, несмотря на все реанимационные мероприятия).
При развитии гиповолемии детям, состояние которых не улучшается на протяжении реанимации, вводят в/в медленно, на протяжении 5–10 минут, до 10 мл/кг одного из указанных растворов (рекомендуется изотонический раствор натрия хлорида).3
Натрия гидрокарбонат показан при развитии тяжелого метаболического ацидоза во время длительной и неэффективной реанимации на фоне адекватной ИВЛ. Вводят в вену пуповины медленно, не быстрее чем 2 мл/кг/мин 4,2% раствор в дозе 4 мл/кг или 2 мэкв/кг. Препарат нельзя вводить, пока не налажена вентиляция легких новорожденного.
Антагонисты наркотических препаратов (налоксона гидрохлорид)
Показание к применению: сохраняющееся тяжелое угнетение дыхания при проведении вентиляции под положительным давлением, при нормальной ЧСС и цвете кожи у ребенка, матери которого проводилось введение наркотических препаратов в течение последних 4 часов перед родами. Налоксона гидрохлорид вводят в концентрации 1,0 мг/мл раствора, в дозе 0,1 мг/кг в/в. При в/м введении действие налоксона замедленно, при эндотрахеальном — неэффективно.
Нельзя назначать налоксон ребенку от матери с подозрением на наркотическую зависимость или от матери, которая находится на продолжительном лечении наркотическими препаратами. Это может вызвать возникновение тяжелых судорог. Дыхание ребенка могут угнетать и другие препараты, введенные матери (магния сульфат, ненаркотические анальгетики, средства для наркоза), однако их действие не будет блокироваться введением налоксона.
Если состояние ребенка не улучшается, несмотря на проведение эффективных ИВЛ и непрямого массажа сердца, введение препаратов, исключить аномалии развития дыхательных путей, пневмоторакс, диафрагмальную грыжу, врожденные пороки сердца.
Реанимацию новорожденного прекращают, если, несмотря на правильное и полное проведение всех реанимационных мероприятий, отсутствует сердечная деятельность на протяжении 10 минут.
Рекомендованная литература
Основная
1. Наказ МОЗ України № 437 від 31.08.04 «Про затвердження клінічних протоколів надання медичної допомоги при невідкладних станах у дітей на шпитальному і дошпитальному етапах».
2. Наказ МОЗ України № 152 від 04.04.2005 «Про затвердження клінічного протоколу медичного догляду за здоровою новонародженою дитиною».
3. Наказ МОЗ України № 312 від 08.06.2007 «Про затвердження клінічного протоколу первинної реанімації та післяреанімаційної допомоги новонародженим».
4. Невідкладні стани в педіатрії: Навч. посіб. / Волосовець О.П., Марушко Ю.В., Тяжка О.В. та інші / За ред. О.П. Волосовця та Ю.В. Марушко. — Х. : Прапор, 2008. — 200 с.
5. Неотложные состояния у детей / Петрушина А.Д., Мальченко Л.А., Кретинина Л.Н. и др. / Под ред. А.Д. Петрушиной. — М.: ООО «Медицинское информационное агентство», 2007. — 216 с.
6. Пеший М.М., Крючко Т.О, Сміян О.І. Невідкладна допомога в педіатричній практиці. — Полтава; Суми, 2004. — 234 с.
7. Неотложная медицинская помощь детям на догоспитальном этапе / Г.И. Постернак, М.Ю. Ткачева, Л.М. Белецкая, И.Ф. Вольный / Под ред. Г.И. Белебезьева. — Львов: Медицина світу, 2004. — 186 с.
Дополнительная
1. Аряєв М.Л. Неонатологія. — К.: АДЕФ — Україна, 2006. — 754 с.
2. Посібник з неонатології: Пер. з англ. / За ред. Джона Клеорті, Енн Старк. — К.: Фонд допомоги дітям Чорнобиля, 2002. — 722 с.
3. Шабалов Н.П. Неонатология: Учебник для студентов и резидентов педиатрических факультетов медицинских институтов. — Издание второе, исправленное и дополненное. — СПб.: Специальная литература, 1997. — Т. 1. — 496 с.
4. Реанімація новонароджених: Підручник / За ред. Дж. Кавінтела: Переклад з англ. — Львів: Сполом, 2004. — 268 с.
1 Запрещается обливать ребенка холодной или горячей водой, направлять струю кислорода в лицо, сдавливать грудную клетку, бить по ягодицам и проводить любые другие мероприятия, безопасность которых для новорожденного не доказана.
2 Оценка по шкале Апгар характеризует общее состояние новорожденного и эффективность реанимационных мероприятий и не используется для определения потребности в реанимации, ее объема или момента проведения реанимационных мероприятий. Оценку по шкале Апгар нужно проводить на 1-й и 5-й минутах после рождения ребенка. Если результат оценки на 5-й минуте менее 7 баллов, дополнительно ее следует проводить каждые 5 минут до 20-й минуты жизни.
3 Раствор альбумина не рекомендуется для начального увеличения объема крови новорожденных, т.к. его использование повышает риск смерти.



