Журнал «Травма» Том 12, №1, 2011
Вернуться к номеру
Ретроспективный анализ хирургического лечения дегенеративного сколиоза
Авторы: Радченко В.А., Мезенцев А.А., Барков А.А. ГУ «Институт патологии позвоночника и суставов им. проф. М.И. Ситенко АМН Украины», г. Харьков
Рубрики: Травматология и ортопедия
Версия для печати
В статье представлены отдаленные результаты хирургического лечения 53 взрослых пациентов с дегенеративным сколиозом. Анализ полученных результатов выявил: основными проблемами у взрослых пациентов со сколиотическими деформациями являются болевой синдром и неврологические расстройства; существующие полисегментарные конструкции позволяют достичь от 18 до 30 % коррекции деформации во фронтальной плоскости и сохранить сагиттальный контур позвоночника и показатели позвоночно-тазового баланса как после операции, так и в отдаленный послеоперационный период; важными рентгенологическими критериями для определения их влияния на показатели фронтального и сагиттального баланса и на прогнозирование неравномерного нагружения межпозвоночного диска ниже зоны спондилодеза является определение углов межпозвоночных дисков L4-L5 и L5-S1, а также углов L4-S1 и L5-S1 во фронтальной и сагиттальной плоскостях.
Дегенеративный сколиоз, инструментация, спондилодез.
Введение
Использование в спинальной хирургии полисегментарного инструментария III поколения (Котреля — Дебюссе) для лечения сколиотических деформаций позвоночника усилило внимание к одной из проблем этих деформаций — сколиозу у взрослых. Ранее пациенты были отнесены к возрастной группе, которая, как полагали, была слишком опасной для проведения объемных хирургических вмешательств на позвоночнике; оставались нерешенными технические проблемы из-за недостаточной мощности используемого инструментария; костная плотность позвонков считалась слишком слабой для использования металлоконструкций; и сами же пациенты были уверены в том, что они вынуждены жить с этим заболеванием без какой-либо надежды на помощь.
Нежелание пациентов смириться с их повседневной ограниченностью и болевым синдромом из-за сколиотической болезни, а также высокие показатели инвалидности среди взрослого населения данной категории больных потребовали от хирургов-вертебрологов тщательного исследования и пересмотра подходов к лечению сколиотических деформаций позвоночника у взрослых. Многообразие клинических проявлений и различные формы взрослого сколиоза делают его основной проблемой в общей хирургии позвоночника, так же как сколиоз у детей и подростков.
Цель исследования. Провести ретроспективный анализ результатов хирургического лечения сколиотических деформаций позвоночника у взрослых пациентов с дегенеративным сколиозом.
Материалы и методы
Материалом для исследования послужили результаты лечения 53 взрослых пациентов, которые находились на стационарном лечении в клинике патологии позвоночника ГУ «ИППС им. проф. М.И. Ситенко АМН Украины» с 1998 по 2008 год. Результаты проведенного лечения оценивали при помощи клинических, рентгенологических и неврологических критериев. Все пациенты были разделены на две группы: первую группу составили пациенты с первичным дегенеративным (de novo) сколиозом [14] — 38 человек (30 женщин и 8 мужчин), средний возраст которых составил 57,7 года (от 36 до 70 лет); во вторую группу вошли пациенты с вторичным дегенеративным сколиозом [3] — 15 человек (13 женщин и 2 мужчин), их средний возраст составил 51 год (от 18 до 68 лет).
Во время исследования выполняли расчеты следующих рентгенологических показателей: величину деформации позвоночника в сагиттальной и фронтальной плоскостях (угол Cobb) [1]; степень ротации тела вершинного позвонка по Раймонди; величину углов межпозвоночных дисков L4-L5, L5-S1 во фронтальной плоскости, углов L4-S1, L5-S1 во фронтальной и сагиттальной плоскостях [8]; показатели скошенности таза, крестцового и тазового наклона, а также величину выстояния головок бедренных костей по методике Duval-Buapere [10]; наличие латеролистеза и спондилолистеза.
Клинико-рентгенологические показатели оценивали до, после и в отдаленные сроки после проведенного лечения (через 2 года и больше).
При планировании проведения корригирующих и стабилизирующих хирургических вмешательств, для определения протяженности инструментации выполняли стандартное рентгенологическое обследование согласно существующей современной классификации T. Lowe (2006).
Показаниями для проведения хирургического лечения были: прогрессирование деформации позвоночника; дисбаланс туловища во фронтальной и сагиттальной плоскостях; наличие нестабильности позвоночно-двигательного сегмента на одном или нескольких уровнях; наличие латеролистеза или спондилолистеза; болевой синдром и неврологические расстройства; отсутствие эффекта от консервативного лечения [4].
У больных, которым выполнили хирургическое лечение с использованием металлоконструкции, оценивали протяженность инструментации и качество спондилодеза.
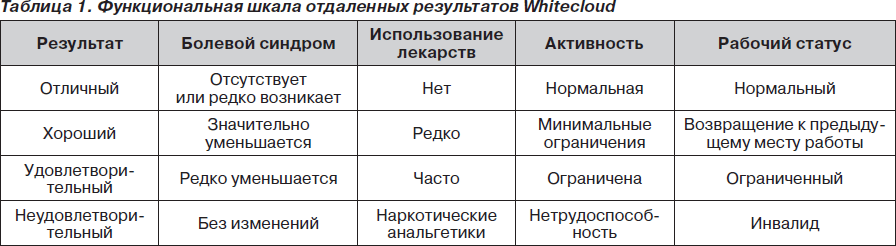
Отдаленные результаты проведенного лечения оценивали при помощи функциональной шкалы Whitecloud (табл. 1) [12].
Полученные результаты обрабатывали с помощью известных методов математической статистики [2]. При этом величина ошибок составила p < 0,05.
Результаты и их обсуждение
Современная классификация сколиоза у взрослых выделяет три основных его вида: первичный дегенеративный (de novo) сколиоз, идиопатический сколиоз с последующим его прогрессированием во взрослой жизни и вторичный дегенеративный сколиоз [3]. Однако все сколиотические деформации позвоночника в определенной стадии развития проявляются как дегенеративный сколиоз, поэтому он является главной частью взрослого сколиоза.
Анализ историй болезни и рентгенограмм в нашем исследовании показал, что первичная дегенеративная кривизна может быть названа дискогенной, так как в основе лежит результат асимметричного дегенеративного изменения межпозвоночного диска с последовательным развитием фронтального отклонения и сопутствующей ротацией вокруг суставных отростков на вершине деформации. Деформация позвоночника также возникает в результате склероза и разрушения замыкательных пластин тел позвонков, спондилолиза и спондилоартроза. Вершина деформации позвоночника в основном располагается на уровне L3-L4 или L2-L3. Эти деформации имеют тенденцию к значительной ротации и трансляции вершинного позвонка. Фронтальное отклонение позвоночника влечет за собой изменения сагиттального контура и нарушение баланса туловища в целом.
Вторичная дегенеративная кривизна может быть вторичной деформацией основной кривизны идиопатического сколиоза, может развиваться на фоне аномалии пояснично-крестцового отдела позвоночника, особенно при гемисакрализации, а также вследствие перекоса таза в сочетании с заболеваниями тазобедренных суставов. Эти вторичные деформации не связаны с патологией позвоночного столба и поэтому не имеют выраженного ротационного компонента при отклонении во фронтальной плоскости.
Основными клиническими проявлениями дегенеративного сколиоза у взрослых пациентов являются болевой синдром различной этиологии, дискогенной или артрогенной, выраженные неврологические расстройства и перемежающаяся хромота, которые, как правило, связаны со стенозом позвоночного канала, и наконец, редким клиническим его проявлением является косметический компонент деформации и ее прогрессирование [4].
В нашем исследовании в 50 % случаев поясничный первичный сколиоз был левосторонним. Вершины этих деформаций были распределены следующим образом: L1 — 4,34 % случаев, L2 — 34,7 %, L3 — 34,7 %, L4 — 26,7 %.
Основными жалобами данной группы пациентов были: болевой синдром в поясничном отделе позвоночника с иррадиацией в нижние конечности или без таковой; слабость в нижних конечностях и неврологические расстройства.
Всем пациентам выполнили следующие оперативные вмешательства: стабилизацию с частичной коррекцией деформации позвоночника и декомпрессией позвоночного канала — у 26 пациентов (68,4 %); декомпрессию позвоночного канала (микродискэктомию, парциальную фасетэктомию, ляминэктомию) — 5 пациентам (13,2 %); денервацию дугоотростчатых суставов — у 7 пациентов (18,4 %).
Пациенты с вторичным дегенеративным сколиозом изначально имели заболевания опорно-двигательной системы, включая первичное заболевание позвоночника (спондилолистез, ретролистез, идиопатический сколиоз, дисплазия тазобедренных суставов), у одного пациента развилась вторичная грудная деформация позвоночника после проведенного удаления нижней доли легкого на фоне цирроза.
Вершина поясничного сколиоза у этой категории пациентов была расположена на вершине L3-позвонка у 8 больных (53,3 %), на уровне L4 — у 5 больных (33,3 %) и на уровне L2 — у 2 (13,4 %). У 8 пациентов (53,3 %) мы наблюдали левосторонний сколиоз.
В 14 случаях причиной обращения пациентов к врачу были выраженный болевой синдром в поясничном отделе позвоночника с иррадиацией в нижние конечности и неврологические расстройства различной степени выраженности. Одна больная обратилась к врачу по причине косметической неудовлетворенности внешним видом спины.
Оперативные вмешательства во второй группе пациентов были распределены следующим образом: 8 (53,3 %) пациентам выполнили заднюю стабилизацию с частичной коррекцией деформации позвоночника и декомпрессией позвоночного канала; 4 (26,6 %) выполнили только декомпрессию позвоночного канала; 1 (6,6 %) пациентке выполнили коррекцию деформации позвоночника полисегментарной конструкцией; 2 (13,3 %) пациентам — денервацию дугоотростчатых суставов.
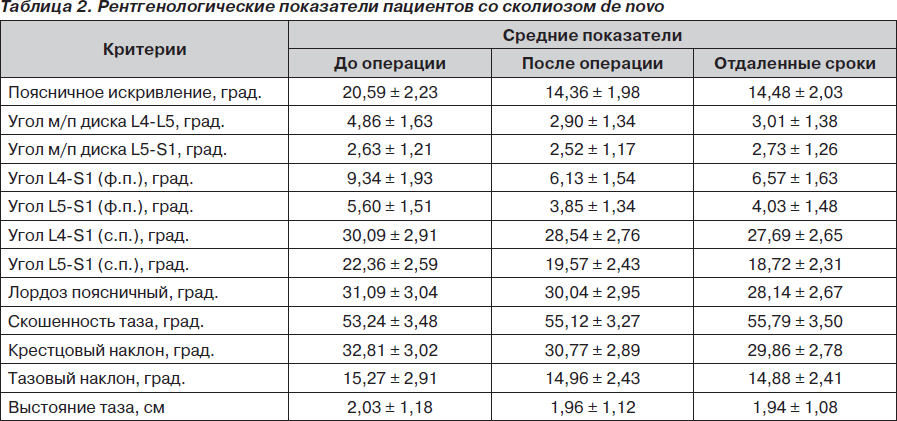
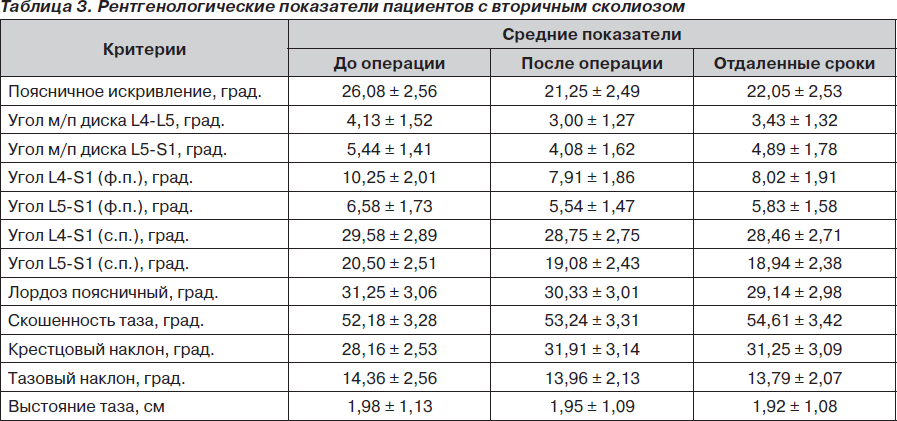
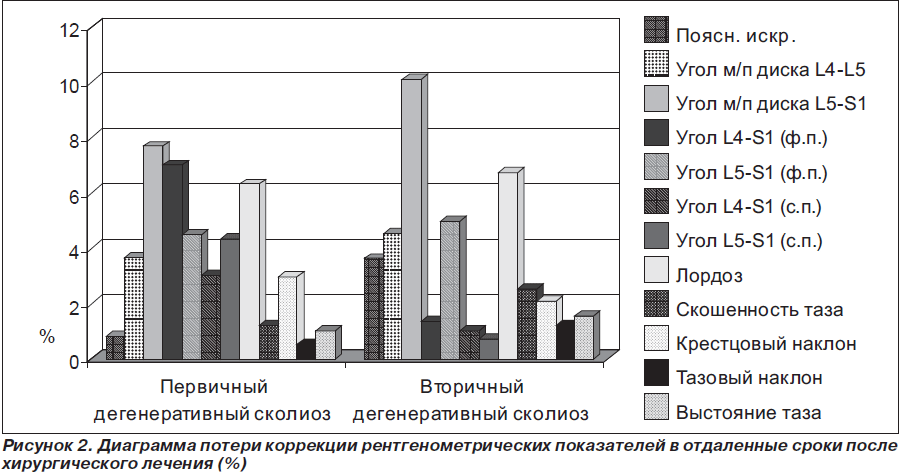
Основные рентгенологические критерии, оценку которых проводили у наших пациентов до операции, после и в отдаленные сроки наблюдения, а также средние показатели каждой группы выведены и представлены в табл. 2, 3.
У пациентов с первичным дегенеративным сколиозом поясничная кривизна уменьшена с 20,5 до 14,3°, что составило 30,2 % коррекции, в отдаленные сроки потеря коррекции составила 0,83 %. Средние показатели патологической ротации составили 36,8°. Поясничный лордоз уменьшен на 3,3 % (от 31,09 до 30,04°), в отдаленный период его средние величины составили 28,4° (6,3 % потери коррекции). Угол межпозвоночного диска L4-L5 уменьшен на 40,3 %, с 4,8° до операции до 2,9° после, а угол межпозвоночного диска L5-S1 уменьшен на 4,1 % (с 2,6 до 2,5°). В отдаленные сроки наблюдения показатели данных величин составили 3,1° — угол межпозвоночного диска L4-L5 (ухудшение на 3,6 %) и 2,73° (7,6 %) — угол межпозвоночного диска L5-S1. Величина угла L4-S1 во фронтальной плоскости была уменьшена на 34,3 % (с 9,3 до 6,1°), а величина угла L5-S1 уменьшена на 31,2 % (с 5,6 до 3,8°). В отдаленный период потеря полученных величин составила 4,4 %. В сагиттальной плоскости средние показатели угла L4-S1 до операции были 30,09°, а после — 28,5°, что составляет 5,1 % коррекции, в то время как угол L5-S1 уменьшился на 12,4 % (с 22,3 до 19,5°). В отдаленные сроки показатели этих углов составили 27,6° (ухудшение на 3,0 %) и 18,7° (4,3 %) соответственно.
Оценивая представленные выше показатели, мы обратили наше внимание на ухудшение показателей деформации и углов межпозвоночных дисков L4-L5 и L5-S1, а также углов L4-S1 и L5-S1 во фронтальной и сагиттальной плоскостях у пациентов, которым выполнили только декомпрессивные оперативные вмешательства.
У 25 больных (65,7 %) на одном или нескольких уровнях имели место латеролистез или спондилолистез и выраженные признаки дегенеративно-дистрофических изменений межпозвоночных дисков, а также краевые костные разрастания тел позвонков.
Основные рентгенологические показатели пациентов с вторичным дегенеративным сколиозом, которые представлены в табл. 3, распределены следующим образом: коррекция поясничной кривизны составила 18,5 % (с 26,08 до 21,2°), средние величины потери послеоперационной коррекции были в пределах 3,6 % (22,5°); средние показатели патологической ротации составили 33,5°; угол межпозвоночного диска L4-L5 уменьшен на 27,3 % (4,1° до и 3,0° после операции), в отдаленные сроки отмечено увеличение этого угла на 12,5 % (3,43°); угол межпозвоночного диска L5-S1 был уменьшен на 25 % (с 5,4 до 4,08°) с последующим его прогрессированием на 16,5 % (4,8°); углы L4-S1 и L5-S1 во фронтальной плоскости уменьшены на 22,8 и 15,8 % соответственно, а в сагиттальной плоскости величина этих углов была уменьшена лишь на 2,8 и 6,9 %.
Незначительное изменение углов L4-S1 и L5-S1 в сагиттальной плоскости связано, как мы определили при сравнении с предыдущей группой, с незначительной коррекцией поясничного лордоза (2,9 %).
Латеролистез и спондилолистез мы наблюдали у 7 пациентов (46,6 %). Также у них, как в первой группе пациентов с первичным дегенеративным сколиозом, имели место выраженные дегенеративные изменения позвонков.
В последнее время довольно важная роль отводится пояснично-крестцовому переходу и такому критерию, как позвоночно-тазовый баланс (G. Duval-Beaupere, 1987). Если не учитывать показатели данного критерия, то после проведенной коррекции сколиотической деформации возрастает риск развития таких тяжелых осложнений, как синдром плоской спины (flat back синдром) и дисбаланс туловища [1, 17].
Современные полисегментарные конструкции позволили значительно снизить процент формирования плоской спины, однако при неправильно выбранной протяженности инструментации и спондилодеза этот процент остается довольно высоким, что требует проведения повторных операций на позвоночнике и сопровождается еще большим риском возникновения осложнений у взрослых пациентов [9, 17].
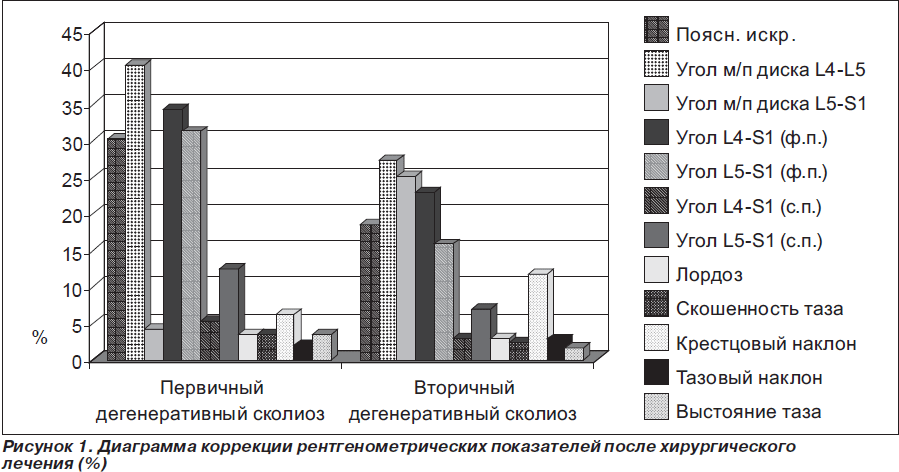
Что касается показателей позвоночно-тазового баланса в нашем исследовании, во второй группе в меньшем соотношении показателей, чем в первой, получены незначительные положительные изменения в послеоперационный период и отдаленные сроки наблюдения после проведенного хирургического лечения, но с улучшением баланса туловища в сагиттальной плоскости (рис. 1, 2).
Несмотря на то, что современные полисегментарные конструкции значительно улучшили качество лечения пациентов с дегенеративным сколиозом, у них также присутствует большой процент послеоперационных осложнений. Основными из них являются: псевдоартроз, который развивается в 10–34 % случаев; неврологические расстройства составляют 8 % осложнений; болевой синдром после проведенной инструментации в крестец и/или в подвздошные кости — 20 %; нестабильность металлоконструкции и вырывание дистальных фиксирующих винтов — 18 %; необходимость в выполнении ревизионных вмешательств составляет 39 % случаев [11, 15, 16, 18, 19].
Одним из спорных и дискутабельных вопросов в лечении сколиотических деформаций позвоночника у взрослых остается протяженность инструментации, а именно: определить, какие позвоночно-двигательные сегменты будут конечными в спондилодезированном блоке. По данным современной литературы, самым критичным сегментом для включения или не- включения его в зону спондилодеза является сегмент L5-S1. Прежде всего связано это с тем, что стабилизация до S1 приводит к отсутствию движений в поясничном отделе позвоночника и в большинстве случаев трудности заключаются в достижении спондилодеза на данном уровне и развитии псевдоартроза. Стабилизация до L5 предполагает сохранение движений в сегменте L5-S1, имеет преимущество в сокращении продолжительности операции, однако с высоким риском развития нестабильности фиксирующих винтов конструкции на данном уровне и последующей дегенерации диска L5-S1, что приводит к нарушению сагиттального контура позвоночника и последующей необходимости в ревизионной хирургии [6, 7, 11, 17, 19, 20].
C.C. Edvards, K.H. Bridwell, A. Patel et аl. (2003) в своем ретроспективном исследовании оценили качество инструментации 34 пациентов с дегенеративным сколиозом со стабилизацией до L5-позвонка. У 19 (61 %) пациентов развились последующая дегенерация диска L5-S1 и нарушение сагиттального баланса в отдаленные сроки после операции при изначально здоровом диске. Нестабильность винтов L5-позвонка возникла в 18 % случаев, что связывают со значительным уменьшением лордоза.
K.H. Bridwell, L.G. Lenke (2003) после проведения обзора литературы по данному вопросу и основываясь на собственном опыте, показали, что наиболее благоприятной является стабилизация S1-позвонка, однако есть случаи, когда необходимо стабилизировать только L5-позвонок [6].
A. Emami, V. Deviren et al. (2002) оценили результаты осложнений, связанных с инструментацией и спондилодезом деформаций позвоночника у взрослых со стабилизацией крестца, используя три разных метода фиксации: Люка — Гальвестона, комбинированную фиксацию крестца и таза и фиксацию только крестца. Их данные показали развитие псевдоартроза на уровне сегмента L5-S1 в 1-й группе у 36 % пациентов, во 2-й — у 14 % и в 3-й — у 8,5 %. Все пациенты в данных группах были подвергнуты ревизионной хирургии [11].
L.G. Lenke, M. Pichelmann еt al. (2008) провели ретроспективное исследование 667 взрослых пациентов со сколиотическими деформациями, которым выполнили хирургические вмешательства за 22 года. Главной целью данного исследования было выявление осложнений и их количества, а также определение основных причин повторных оперативных вмешательств. Их результаты показали, что 58 пациентов (8,7 %) были подвергнуты одной ревизии, а 14 (2,1 %) — двум и более. Основные причины ревизионных вмешательств: отсутствие формирования спондилодеза на переходном, L5-S1, сегменте — у 43,1 % пациентов и прогрессирование или развитие вторичных деформаций по причине неправильно выполненной инструментации — 22,4 % случаев [19].
Y.J. Kim, K.H. Bridwell (2006) выявили развитие псевдоартроза на уровне этого сегмента у 24 % пациентов при оценке результатов инструментации позвоночника со стабилизацией крестца у 144 больных [15, 16].
Также важным и спорным остается вопрос, касающийся заболевания смежного сегмента ниже зоны спондилодеза, при окончании инструментации на уровне L4, L5. То есть будут ли и как быстро развиваться дегенеративные изменения на данном уровне, а также всегда ли необходимо включать в зону спондилодеза S1-позвонок [5, 8, 12]?
I.J. Harding, S. Charosky, R. Vialle et al. (2008) оценили результаты оперативного лечения 85 больных при использовании протяженной инструментации с окончанием на уровне L4 или L5. В своем исследовании они определяли тип кривизны, число стабилизированных сегментов, рентгенологические критерии и сагиттальный баланс. Отличные и хорошие результаты были достигнуты у 62 % больных, 11 имели неудовлетворительный результат, а 10 пациентам потребовалось продление зоны спондилодеза в связи с заболеванием смежного сегмента. Эта же группа ученых определила корреляцию между дегенерацией прилежащего диска и сагиттальным балансом [12].
K.J. Cho, S.I. Suk, S.R. Park (2009) исследовали 45 пациентов с дегенеративным сколиозом для определения оптимального уровня спондилодеза до L5- или S1-позвонков. У 24 пациентов конечным позвонком инструментации был L5 и у 21 — первый крестцовый позвонок. Они выявили, что в целом у 14 (58 %) больных первой группы возникли дегенеративные изменения прилежащего сегмента, а непосредственно симптоматика заболевания смежного сегмента — у 5 (21 %), независимо от его состояния и при наличии минимальных дегенеративных изменений до хирургического вмешательства. А также важным фактором для развития осложнений на уровне L5-S1 является нарушение сагиттального баланса позвоночника и гиполордоз, поэтому даже при минимальных дегенеративных изменениях сегмента L5-S1 необходимо включать его в зону спондилодеза. Кроме того, в группе пациентов со стабилизацией до L5 возникли осложнения у 9 пациентов, включая вырывание винтом на данном уровне [8].
Поэтому важными рентгенологическими критериями было определение нами таких показателей, как углы межпозвоночных дисков L4-L5 и L5-S1, а также углы L4-S1 и L5-S1 во фронтальной и сагиттальной плоскостях для определения их влияния на рентгенологические показатели фронтального и сагиттального баланса и конечный клинический результат. Это прежде всего связано с тем, что у всех пациентов обеих групп, которым была выполнена коррекция или стабилизация деформации позвоночника, инструментация заканчивалась на уровне L5 или S1.
В нашем исследовании мы видим увеличение представленных показателей в отдаленные сроки после хирургического лечения, это прежде всего зависит от следующих критериев: остаточной величины поясничной деформации позвоночника, поясничного лордоза, крестцового наклона и правильно выбранного дистального уровня инструментации. Важным является определение данных углов для предотвращения неравномерной нагрузки межпозвоночных дисков, смежных к зоне спондилодеза и инструментации, а также для правильного выбора тактики лечения (рис. 1, 2).
Сразу хочется отметить то, что ни в одной группе пациентов не определяли минеральную плотность тел позвонков, а этот показатель играет важную роль для правильного выбора тактики хирургического лечения и позволяет избежать осложнений в будущем, таких как нестабильность металлоконструкции и перелом тел позвонков, которые возникают в 13 % случаев, по данным разных авторов, а также предрасполагают к развитию смежного кифоза выше зоны спондилодеза (26 %) [9].
Основными осложнениями у пациентов первой группы после проведенного хирургического лечения были: болевой синдром с иррадиацией в нижние конечности или без таковой— у 9 (23,6 %); увеличение кифоза, смежного с проксимальным уровнем инструментации — у 7 (18,4 %); нестабильность металлоконструкции на уровне L5-S1 — у 3 (7,9 %) и псевдоартроз на данном уровне — у 2 (5,2 %). Ревизионные оперативные вмешательства проведены 5 пациентам (13,5 %).
Отдаленные результаты лечения по функциональной шкале Whitecloud были распределены следующим образом: отличный результат достигнут у 5 больных (13,2 %), хороший результат — у 14 (36,8 %), удовлетворительный — у 13 (34,2 %) и неудовлетворительный — у 6 больных (15,8 %). Что касается, в частности, болевого синдрома, то он значительно был уменьшен у 20 больных (52,6 %), редко уменьшается — у 12 (31,6 %) и остался без изменений — у 6 больных (15,8 %). Частое использование лекарственных препаратов было отмечено у 32 больных (84,2 %), редкое — у 6 (15,8 %). Минимальные ограничения активности мы наблюдали у 3 больных (7,9 %), ограниченная активность — у 34 (89,5 %), нетрудоспособным остался 1 больной (2,6 %).
Во второй группе пациентов в послеоперационном периоде и в отдаленных сроках наблюдения определены следующие осложнения: болевой синдром — у 6 (40 %); неврологические расстройства со стороны корешков спинного мозга — у 4 (26, 6 %); нестабильность металлоконструкции с дислокацией фиксирующего стержня — у 1 (6,6 %); и у 1 больного (6,6 %) мы определили нарастание кифоза выше зоны спондилодеза. Ревизионные операции проведены 2 пациентам (13,3 %).
Функциональная шкала отдаленных результатов показала, что хорошие результаты были достигнуты в 26,7 % (4 больных), удовлетворительные — в 60 % (9 больных) и неудовлетворительные — в 13,3 % случаев (2 больных). Болевой синдром значительно уменьшился у 8 больных (53,3 %), редко уменьшается у 6 (40 %) и без изменений был у 1 больного (6,7 %). Частое использование лекарственных препаратов отметили 13 пациентов (86,7 %), и лишь только двое (13,3 %) отметили редкое их применение. Минимальное ограничение активности определено у 3 пациентов (20,0 %), у 10 (66,7 %) она была ограниченной и 2 (13,3 %) были нетрудоспособными.
Выводы
1. Дегенеративные деформации позвоночника являются всегда ригидными, поэтому если баланс туловища во фронтальной и сагиттальной плоскости не нарушен, то нет необходимости в коррекции, стабилизация in situ является наиболее приемлемой.
2. Основной проблемой взрослых пациентов со сколиозом являются болевой синдром и неврологические расстройства, а косметический компонент деформации приобретает второстепенное значение.
3. Правильный выбор тактики хирургического лечения с использованием полисегментарных металлических конструкций позволяет достичь от 18 до 30 % коррекции и уменьшить болевой синдром на 80 %.
4. Методом выбора хирургического лечения пациентов с дегенеративным сколиозом и наличием болевого синдрома спондилоартрогенного характера является денервация дугоотростчатых суставов.
5. Основной целью хирургического лечения дегенеративных деформаций позвоночника является стабилизация деформации, направленная на прекращение дальнейшего прогрессирования и предотвращение развития неврологических расстройств.
6. Большое значение в предоперационном планировании взрослых пациентов отводится расчету сагиттального и фронтального контуров позвоночника с позвоночно-тазовым балансом при выборе протяженности инструментации, чтобы избежать синдрома плоской спины в послеоперационный период.
7. Важными рентгенологическими критериями для определения влияния на показатели фронтального и сагиттального баланса, а также на прогнозирование неравномерной нагрузки межпозвоночного диска ниже зоны спондилодеза является определение углов межпозвоночных дисков L4-L5 и L5-S1, а также углов L4-S1 и L5-S1 во фронтальной и сагиттальной плоскостях.
8. От правильно выбранного дистального уровня инструментации зависит окончательный клинический результат и частота послеоперационных осложнений.
Михайловский М.В., Фомичев Н.Г. Хирургия деформаций позвоночника. — Новосибирск: Сибирское университетское издательство, 2002. — 430 с.
Останин А.Н., Тюленев В.П., Романов А.В., Петровский А.А. Применение математических методов и ЭВМ. Планирование и обработка результатов эксперимента: Учеб. пособие. — Минск: Выш. шк., 1989. — 218 с.
Aebi M. The adult scoliosis // Eur. Spine J. — 2005. — Vol. 14. — P. 925-948.
Aebi M. The adult scoliosis // Spine J. — 2007. — Vol. 3(1). — P. 16-20.
Aiki H., Ohwada O. et al. Adjacent segment stenosis after lumbar fusion requiring second operation // J. Orthop. Sci. — 2005. — Vol. 10(5). — P. 490-495.
Bridwell K.H., Edwards C.C., II, Lenke L.G. The pros and cons to saving the L5-S1 motion segment in a long scoliosis fusion construct // Spine. — 2003. — Vol. 28. — P. S234-S242.
Brown K.M., Ludwig S.C., Gelb D.E. Radiographic predictors of outcome after long fusion to L5 in adult scoliosis // J. Spinal Disord Tech. — 2004. — Vol. 17(5). — P. 358-66.
Cho K.J., Suk S.I., Park S.R., Kim J.H. et al. Arthrodesis to L5 versus S1 in long instrumentation and fusion for degenerative lumbar scoliosis // J. Eur Spine. — 2009. — Vol. 18(4). — P. 531-537.
Dewald C.J., Stanley T. Instrumentation-related complications of multilevel fusins for adult spinal deformity patients over age 65: surgical considerations and treatment options in patients with poor bone quality // Spine. — 2006. — Vol. 31(19 Suppl.). — P. S144-151.
Duval-Beaupere G. A barry centremetryc study of the saggital shape of the spine and pelvis / G. Duval-Beaupere, C. Schmidt, Ph. Casso // Ann. Biomed. Engeneering. — 1992. — № 20. — P. 451-462.
Harding I.J., Charosky S., Vialle R., Chopin D.H. Lumbar disc degeneration bellow a long arthrodesis (performed for scoliosis in adults) to L4 or L5 // Eur. Spine J. — 2008. — Vol. 17(2). — P. 250-254.
Emami A., Deviren V., Berven S., Smith J.A., Hu S.S., Bradford D.S. Outcome and complications of long fusions to the sacrum in adult spine deformity. Luque-Galveston, combined iliac and sacral screws, and sacral fixation // Spine. — 2002. — Vol. 27. — P. 776-786.
Horton W.C., Holt R.T., Muldowny D.S. Controversy. Fusion of L5-S1 in adult scoliosis // Spine. — 1996. — Vol. 21. — P. 2520-2522.
Isaza Jorge E., Londono Francisco, Myers LeAnn et al. // www.Spine-surgery.com. — 1997.
Kim Y.J., Bridwell K.H. et al. Pseudarthrosis in long adult spinal deformity insrumentation and fusion to the sacrum: prevalence and risc factor analysis of 144 cases // Spine. — 2006. — Vol. 31(20). — P. 2329-2336.
Kim Y.J., Bridwell K.H., Lenke L.G., Cho K.J., Edwards C.C., II, Rinella A.S. Pseudarthrosis in adult spinal deformity following multisegmental instrumentation and arthrodesis // J. Bone Joint Surg. Am. — 2006. — Vol. 88. — P. 721-728.
Kim Y.J., Bridwell K.H. et al. Sagittal thoracic decompensation following long adult lumbar spinal instrumentation and fusion to L5 or S1: causes, prevalence, and risk factor analysis // Spine. — 2006. — Vol. 31(20). — P. 2359-2366.
Kwon B.K., Elgafy H., Keynan O., Fisher C.G., Boyd M.C., Paquette S.J., Dvorak M.F. Progressive junctional kyphosis at the caudal end of lumbar instrumented fusion: etiology, predictors, and treatment // Spine. — 2006. — Vol. 31. — Р. 1943-1951.
Lenke L.G., Pichelmann M., Good C.R., O’Leary P.T. et al. Revision rates following primary adult spinal deformity surgery // SRS 43rd Scientific program abstracts annual meeting and course. — 2008. — P. 74.
Polly D.W., Jr, Hamill C.L., Bridwell K.H. Debate: to fuse or not to fuse to the sacrum, the fate of the L5-S1 disc // Spine. — 2006. — Vol. 31. — P. S179-S184.