Журнал «Здоровье ребенка» 3 (30) 2011
Вернуться к номеру
Симпозиум: Аллергические реакции
Рубрики: Педиатрия/Неонатология
Версия для печати
Проводит: кафедра педиатрии факультета интернатуры и последипломного образования Донецкого национального медицинского университета им. М. Горького (заведующая кафедрой профессор Нагорная Н.В.)
Рекомендован: педиатрам, аллергологам, врачам скорой помощи, семейным врачам.
Аллергические реакции
Актуальность темы. Атопия отмечается у 20–40 % населения в разных регионах мира и по прогнозам специалистов имеет тенденцию к росту. На детский возраст приходится формирование отдельных нозологических форм, которые нередко сопровождаются «атопическим маршем» всю жизнь человека. Важность проблемы аллергических заболеваний требует хорошо организованной помощи детям с этой патологией.
Общая цель. Усовершенствовать знания и умения по вопросам диагностики и оказания неотложной помощи при анафилактическом шоке, ангионевротическом отеке (отеке Квинке), детям с крапивницей.
Конкретная цель. На основании жалоб, анамнеза заболевания, данных объективного обследования определить основные признаки анафилактического шока, ангионевротического отека и крапивницы, провести дифференциальную диагностику, оказать необходимую помощь.
Содержание обучения
Теоретические вопросы
1. Этиология и патофизиология анафилактического шока, ангионевротического отека и крапивницы.
2. Клинические признаки анафилактического шока, ангионевротического отека и крапивницы.
3. Тактика оказания неотложной помощи при анафилактическом шоке.
4. Тактика оказания неотложной помощи детям с крапивницей и отеком Квинке.
Ориентировочная основа деятельности
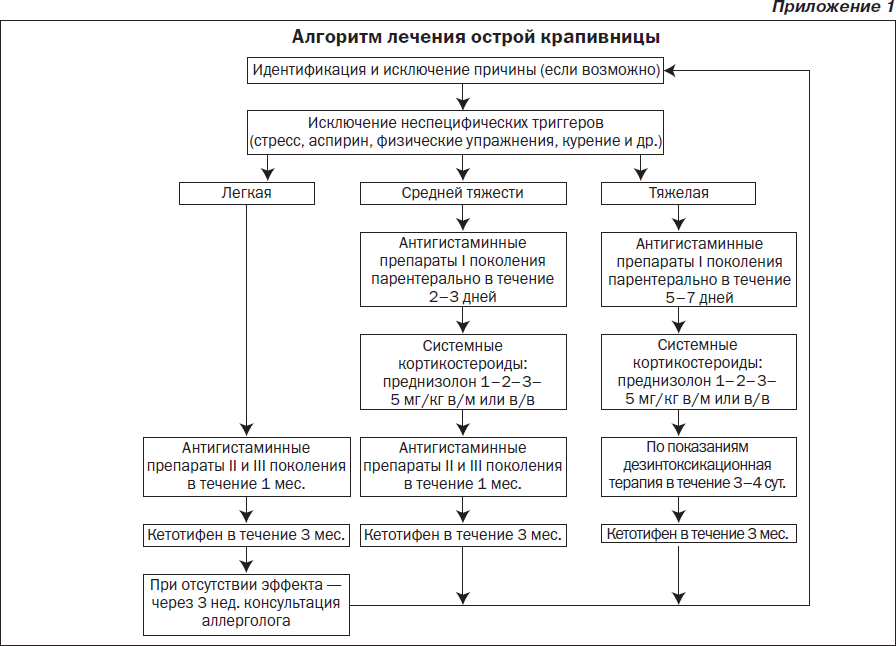
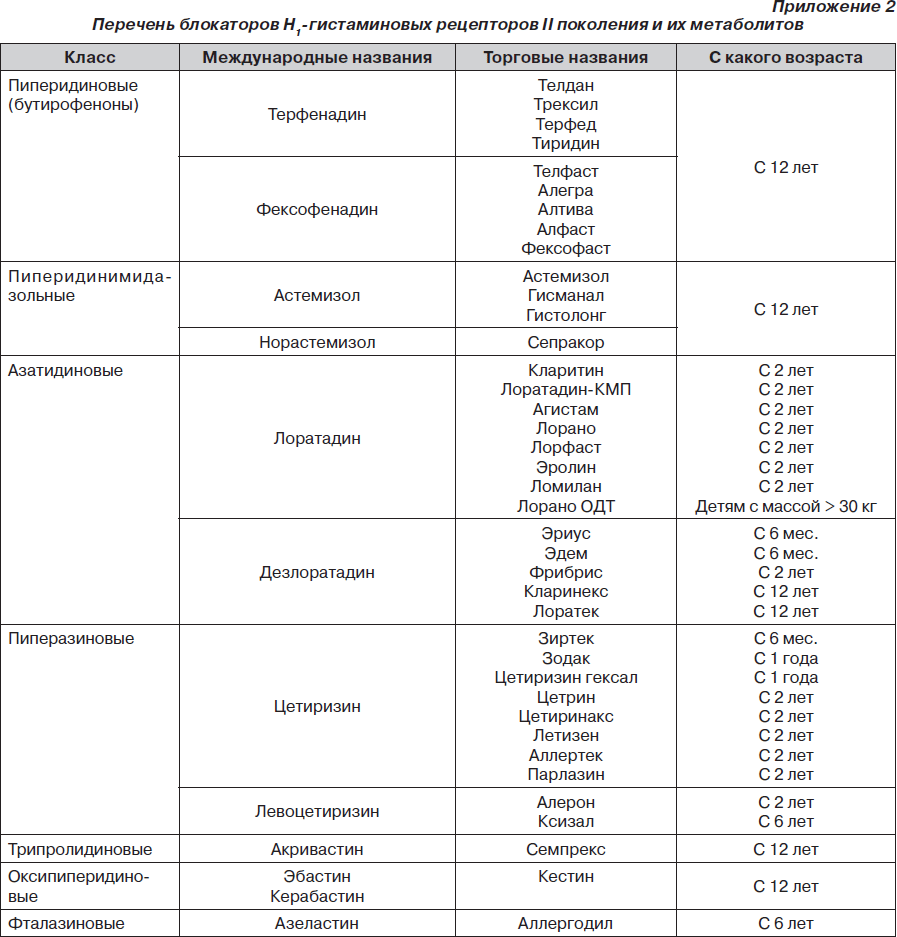
Во время подготовки к занятию необходимо ознакомиться с основными теоретическими вопросами посредством графологической структуры темы, алгоритмов лечения (приложения 1, 2), источников литературы.
Анафилактический шок
Анафилактический шок — аллергическая реакция немедленного типа, возникающая после введения лекарственных средств, вакцин, сывороток, в ответ на укусы насекомых, змей и др.
Клинические проявления. Резкое снижение АД, нитевидный пульс, возможны судороги, непроизвольное мочеиспускание. Тяжелое состояние сопровождается зудом и гиперемией кожи, уртикарной сыпью, значительными слизистыми выделениями из носа, ощущением жара, страха смерти, возбуждением или заторможенностью, головной болью, давящей болью за грудиной, удушьем.
Определяют пять вариантов анафилактического шока: типичный, гемодинамический, асфиктический, церебральный и абдоминальный.
Типичная форма: артериальная гипотензия, нарушение сознания, дыхательная недостаточность, кожные вегетососудистые реакции, судороги.
Асфиктическая форма: выраженная дыхательная недостаточность, вызванная бронхоспазмом, отеком гортани, бронхиол или легкого.
Церебральная форма: возбуждение, потеря сознания, судороги, расстройство ритма дыхания, иногда отек и набухание мозга, эпилептический статус с остановкой дыхания и сердца.
Гемодинамическая форма: расстройство сердечнососудистой деятельности — значительная боль в области сердца, нарушения сердечного ритма, глухость тонов сердца, слабый пульс, падение АД. Возможен спазм (бледность кожи) или расширение (гиперемия, отеки) периферических сосудов.
Абдоминальная форма: симптомы «острого живота» — боль в животе, рвота, позывы к дефекации и др.
Неотложная помощь на догоспитальном этапе
1. Немедленно прекратить поступление в организм аллергизирующих веществ:
— прекратить введение лекарств;
— больного положить (голова должна быть ниже ног), повернуть голову на бок, выдвинуть нижнюю челюсть;
— наложить жгут проксимальнее места в/в инъекции или укуса насекомого;
— место инъекции обколоть 0,1% раствором адреналина гидрохлорида, или 0,18% адреналина гидротартрата (0,1 мл/год жизни, но не более 0,5 мл), или 1% раствором мезатона (0,1 мл/год жизни, не более 1 мл), разведенного в 3–5 мл изотонического раствора натрия хлорида;
— к месту инъекции приложить лед или грелку с холодной водой на 10–15 минут;
— в случае попадания аллергенов на слизистые оболочки (нос или глаза) следует промыть их проточной водой и закапать раствором адреналина, при употреблении аллергена через рот — промыть желудок, ввести сорбент.
2. В конечность п/к или в/м ввести 0,3–0,5 мл 0,1% раствора адреналина гидрохлорида. При необходимости продолжать вводить 0,1% раствор адреналина гидрохлорида 0,1–0,5 мл в/в в 10 мл изотонического раствора натрия хлорида каждые 10–15 минут до выхода больного из тяжелого состояния.
3. Немедленно ввести глюкокортикоиды: преднизолон 3–5 мг/кг или гидрокортизон 5–10 мг/кг в/м или в/в струйно в 10 мл 20% раствора глюкозы.
4. Если АД не удается стабилизировать, необходимо начать в/в капельное введение норадреналина или мезатона 0,2–1,0 мл 0,1% раствора.
5. При признаках декомпенсации кровообращения и отсутствии отека легких, низких показателях ЦВД показана инфузионная терапия (реополиглюкин, 5% альбумин 20 мл/кг, раствор Рингера, 0,9% натрия хлорида).
6. С целью профилактики аспирации осуществить эвакуацию содержимого желудка с помощью зонда.
7. Больного необходимо согреть грелками, обеспечить доступ свежего воздуха, провести оксигенотерапию.
8. При необходимости провести закрытый массаж сердца, начать искусственную вентиляцию легких.
9. После восстановления гемодинамики в/м ввести антигистаминные препараты (2% раствор супрастина 0,1–0,15 мл/год жизни — не более 1 мл, 0,1% раствор тавегила 0,5–1,5 мл).
10. Госпитализировать больного в отделение интенсивной терапии после выведения из угрожающего состояния.
Неотложная помощь на госпитальном этапе
1. При сохранении артериальной гипотензии назначить допамин в дозе 6–10 мкг/кг/мин под контролем АД и ЧСС. Для приготовления рабочего раствора
1 мл препарата (40 мг) прибавить к 100 мл 0,9% раствора натрия хлорида или 5% раствора глюкозы, вводить в/в с помощью инфузионного насоса.
2. Для устранения бронхоспазма назначить ингаляции b2-агонистов короткого действия: сальбутамол (вентолин), тербуталин (бриканил), фенотерол (беротек); в/в ввести 2% раствор эуфиллина 3–5 мг/кг
(0,2 мл/кг) в 20 мл 0,9% раствора натрия хлорида. Отсосать слизь из верхних дыхательных путей с помощью электроотсоса, провести оксигенотерапию.
3. В случае острого отека гортани и угрозы асфиксии показана интубация или трахеотомия. При неэффективности дыхания — искусственная вентиляция легких.
4. Для устранения судорожного синдрома в/в ввести 0,5% раствор седуксена, 0,25% раствор дроперидола 0,1 мл/кг.
5. Коррекция сопутствующих состояний: при гипогликемии — в/в введение 20–40% раствора глюкозы
2 мл/кг; при метаболическом ацидозе — 4% раствор натрия гидрокарбоната под контролем КЩС.
Крапивница
Крапивница — заболевание аллергической природы, сопровождающееся появлением на коже пузырьков, зудящих пятен, папул размером от нескольких миллиметров до десяти и более сантиметров. Сыпь появляется быстро, элементы могут сливаться и распространяться на всю поверхность тела, сопровождается чувством жара, зудом кожи, иногда общими симптомами: повышением температуры тела, возбуждением, артралгией, коллапсом. Алгоритм лечения острой крапивницы представлен в приложении 1.
Неотложная помощь на догоспитальном этапе
1. Немедленно прекратить поступление в организм аллергизирующих веществ.
2. При условии легкого течения назначить антигистаминные препараты второго и третьего поколения (приложение 2). Длительность приема — до 1 мес.
3. При условии среднетяжелого течения ввести антигистаминные препараты первого поколения парентерально: супрастин 0,1–0,15 мл/год жизни, или 2,5% пипольфен 0,1–0,15 мл/год жизни, или тавегил 0,1%. При отсутствии эффекта — преднизолон 1–5 мг/кг или дексаметазон в соответствующей дозе в/м или в/в. Позже назначить антигистаминные препараты второго или третьего поколения в течение 1 мес. Антигистаминные препараты со стабилизирующим действием на мембраны базофилов: кетотифен 0,001 г 2 раза в сутки в течение 3 мес.
4. При условии тяжелого течения ввести антигистаминные препараты первого поколения парентерально: супрастин 0,1–0,15 мл/год жизни, или 2,5% пипольфен 0,1–0,15 мл/год жизни, или тавегил 0,1%. При отсутствии эффекта — преднизолон 1–5 мг/кг или дексаметазон в соответствующей дозе в/м или в/в. По показаниям провести дезинтоксикационную терапию: гемодез в/в капельно, 3–4 введения в течение 3–4 суток. Возможен прием антигистаминных препаратов со стабилизирующим действием на мембраны базофилов: кетотифен 0,001 г 2 раза в сутки в течение 3 мес.
Госпитализация показана при отсутствии эффекта от терапии и больным, которым на догоспитальном этапе в связи с тяжестью состояния вводился преднизолон.
Ангионевротический отек (отек Квинке)
Ангионевротический отек (отек Квинке) является одним из вариантов крапивницы, в основе которого лежат те же патофизиологические механизмы, но патологический процесс распространяется глубже (на дерму или подкожную клетчатку).
Основное проявление ангионевротического отека — ограниченный отек определенного участка тела. Чаще всего он локализуется в области головы (лицо, слизистая оболочка ротовой полости, губы, язык и др.), шеи, кистей рук, стоп, наружных половых органов. Кожа на месте отека не изменена. Больные предъявляют жалобы на изжогу и дискомфорт, реже — на зуд.
Неотложная помощь на догоспитальном этапе
1. Немедленно прекратить поступление в организм аллергена.
2. Ввести антигистаминные препараты первого поколения парентерально: супрастин 0,1–0,15 мл/год жизни, или 2,5% пипольфен 0,1–0,15 мл/год жизни, или тавегил 0,1%.
3. При отсутствии эффекта — преднизолон 1–5 мг/кг
или дексаметазон в соответствующей дозе в/м или в/в.
4. По показаниям провести дезинтоксикационную терапию: гемодез, натрия хлорид, реополиглюкин в/в капельно.
5. В случае отека гортани при необходимости провести интубацию трахеи или трахеостомию.
Показана госпитализация в соматическое отделение или в отделение интенсивной терапии.
Основная
1. Дранник Г.Н. Клиническая иммунология и аллергология. — М.: ООО «Медицинское информационное агентство», 2003. — 604 с.
2. Зайков С.В. Крапивница — актуальная проблема аллергологии и дерматологии // Новости медицины и фармации. — 2009. — № 280. — С. 75-78.
3. Ласиця О.Л., Ласиця Т.С., Недельська С.М. Алергологія дитячого віку. — К.: Книга плюс, 2004. — 367 с.
4. Наказ МОЗ України № 437 від 30.08.2004 р. Про затвердження клінічних Протоколів надання медичної допомоги при невідкладних станах у дітей на шпитальному та дошпитальному етапах.
5. Наказ МОЗ України № 767 від 27.12.2005 р. Протокол діагностики та лікування бронхіальної астми у дітей.
6. Невідкладні стани в педіатрії: Навч. посіб. / О.П. Волосовець, Ю.В. Марушко, О.В. Тяжка та ін. / За ред. О.П. Волосовця та Ю.В. Марушко. — Х.: Прапор. — 2008. — 200 с.
7. Невідкладна допомога в педіатричній практиці / Пеший М.М., Крючко Т.О., Сміян О.І. — Полтава; Суми, 2004. —
234 с.
8. Неотложная медицинская помощь детям на догоспитальном этапе / Г.И. Постернак, М.Ю. Ткачева, Л.М. Белецкая, И.Ф. Вольный / Под ред. Г.И. Белебезьева. —Львов: Медицина світу, 2004. — 186 с.
9. Пухлик Б.М. Неотложные состояния в аллергологии // Новости медицины и фармации. — 2005. — № 23-24 (132-133). — С. 45.
Дополнительная
1. Аллергология и иммунология. Клинические рекомендации для педиатров / Под общ. ред. А.А. Баранова и Р.М. Хаитова. — М.: ООО «М-Студио», 2008–2009. — 248 с.
2. Вельтищев Ю.Е., Шаробаро В.Е., Степина Т.Г. Неотложные состояния у детей. — М.: Медицина, 2004. — 349 с.
3. Лечение аллергических болезней у детей / Под ред. И.И. Балаболкина. — М.: ООО «Медицинское информационное агентство», 2008. — 352 с.
4. Неотложные состояния у детей / А.Д. Петрушина, Л.А. Мальченко, Л.Н. Кретинина и др. / Под ред. А.Д. Петрушиной. — М.: ООО «Медицинское информационное агентство», 2007. — 216 с.
7. Охотникова Е.Н. Системная кортикостероидная терапия в неотложной педиатрической аллергологии // Запорожский мед. журн. — 2009. — Т. 11, № 5. — С. 95-99.
8. Зайков С.В. Иммунокомплексные проявления лекарственной аллергии // Клин. иммунология. Аллергология. Инфектология. — № 1. — 2010. — С. 40-50.