Журнал «Здоровье ребенка» 1 (28) 2011
Вернуться к номеру
Терапія гострих бронхітів та вогнищ Інфекції у дітей із супутньою патологією травного каналу
Авторы: Марушко Ю.В., Шеф Г.Г., Шеф С.О., Марушко Т.В. Національний медичний університет ім. О.О. Богомольця, м. Київ
Рубрики: Педиатрия/Неонатология
Версия для печати
У роботі подані результати антибіотикотерапії гострих бронхітів і вогнищевої інфекції у дітей із супутньою патологією травного каналу. За спостереженнями авторів, Цефутил — високоефективний препарат у комплексній терапії вищевказаної патології у дітей.
Гострий бронхіт, вогнища інфекції, патологія травного каналу, діти, антибіотикотерапія.
Актуальною проблемою сучасної педіатрії є достатньо висока захворюваність органів дихання, при цьому одним із найпоширеніших інфекційних захворювань респіраторного тракту є бронхіт [2, 4, 15]. Рівень захворюваності на бронхіти серед дитячого населення, за даними низки авторів, коливається від 15 до 50 % і значно зростає (до 50–90 %) у дітей, які хворіють на гострі респіраторні захворювання, особливо в екологічно несприятливих регіонах [3, 16].
Інфекційні захворювання мають значну питому вагу у структурі всієї патології людини, високою є їх частка у структурі смертності навіть у високорозвинених державах Європи [2]. Для терапії інфекційних захворювань важливими є антибіотики. Але повинні бути показання до їх застосування, особливо за наявності гострого бронхіту у дітей [1, 2, 18].
Згідно з Наказом МОЗ України [11] етіологічна терапія гострих бронхітів призначається з урахуванням того, що в 90–92 % випадків причинами гострого бронхіту є вірусна інфекція, тому в сучасних умовах базисним є використання противірусних препаратів і мінімізація застосування антибіотиків. Антибіотикотерапія за наявного гострого бронхіту в педіатричній практиці показана дітям перших 6 місяців життя; при тяжкому перебігу бронхіту (нейротоксикоз та ін.); обтяжливому преморбідному фоні (пологова травма, недоношеність, гіпотрофія тощо); активації хронічних вогнищ інфекції (тонзиліт, отит та ін.); підозрі нашарування бактеріальної інфекції (гарячка з температурою тіла, вищою за 39 °С, виражені симптоми інтоксикації, наявність задишки, асиметрія хрипів, лейкоцитоз та прискорена швидкість осідання еритроцитів). Затяжний перебіг захворювання, особливо за підозри на внутрішньоклітинну природу збудника, а також розвиток бронхіоліту (смертність від якого доходить до 1–3 %) можуть служити показаннями до призначення антибіотикотерапії [3].
Ефективність етіотропної терапії у дітей із бронхітами залежить від можливості ідентифікації інфекційного чинника і його чутливості до антимікробного препарату, але, по суті справи, первинне призначення антибіотика за необхідності відбувається в практичній діяльності емпірично. Раціональна емпірична антибіотикотерапія гострих бронхітів у дітей потребує призначення препаратів широкого спектра з можливістю активної дії на ймовірних збудників у конкретній клінічній ситуації, з урахуванням віку дитини, індивідуальної переносимості препарату, особливості характеру зараження (позалікарняний чи внутрішньолікарняний) та перебігу захворювання, ефективності попередньої терапії [2, 4, 6, 12, 13].
З урахуванням широти спектра антибактеріальної дії в терапії респіраторних інфекцій цефалоспорини займають передові позиції [1, 2, 9, 12].
Застосування антибіотиків може призводити до ураження шлунково-кишкового тракту у вигляді зниження ферментативної функції кишечника під впливом антибіотиків, внаслідок прямої агресивної дії антибіотиків на слизову оболонку та пригнічення росту нормальної мікрофлори в кишечнику і розвитку дисбіотичних порушень — підсилення росту умовно-патогенних бактерій із підвищеною цитоадгезивністю та антибіотикорезистентністю [2, 4, 5, 7, 8].
Зміна бактеріальної флори кишечника на фоні прийому антибіотика призводить до порушення розщеплення вуглеводів на коротколанцюжкові жирні кислоти — осмотичної діареї. З розвитком дефіциту біфідо- та лактобактерій відбувається порушення якісного співвідношення аеробного та анаеробного компонентів мікрофлори кишечника, прогресує синдром мальабсорбції, формується несприятливий алергічний стан [6, 10]. Все це сприяє більш тяжкому перебігу захворювання, розвитку ускладнень, хронізації процесу [7].
Дослідники визначають дисбактеріоз як вторинний стан, як наслідок широкої групи патологічних станів з порушенням співвідношення мікробних видів, що становлять індивідуальний мікробіоценоз кожного з мікробіотопів організму людини. У зв’язку з тим що в дітей спостерігається підвищена проникність слизових оболонок (у тому числі й кишечника) і схильність до генералізації патологічних реакцій, особливо у дітей раннього віку, дисбаланс мікробіоценозу має певною мірою загрозливі перспективи, оскільки основним шляхом поширення інфекційного агента може бути гематогенний. По суті справи, кишечник у такій ситуації може відігравати роль резервуара та джерела патогенної та умовно-патогенної мікрофлори з розвитком надалі негативних наслідків [7, 10, 14].
У теперішній час у клінічній практиці застосовують близько 70 цефалоспоринів. Показання до застосування кожного з поколінь залежать від особливостей їх антимікробної активності та фармакотерапевтичних характеристик [2].
Нашу увагу привернув до себе антибіотик цефалоспоринового ряду Цефутил (цефуроксим аксетил) з тих позицій, що він являє собою неактивну сполуку, що швидко гідролізується у слизовій оболонці тонкої кишки з утворенням активного цефуроксиму, який швидко всмоктується в кров та має мінімальний вплив на мікробіоценоз кишечника.
Цефутил являє собою напівсинтетичний цефалоспориновий антибіотик ІІ покоління зі стійкістю до b-лактамаз і бактерицидним ефектом проти більшості грампозитивних (St.aureus, Str.рneumoniae, Str.pyogenes і ін. b-гемолітичні стрептококи групи А, Str.аgalactiсae і ін. стрептококи групи В, Bordetella pertussis, Peptococcus spp., Peptostreptococcus spp., Clostridium spp., Bacteroides spp.) та грамнегативних бактерій (Haemophilus influenzae et parainfluenzae, Moraxella catarrhalis, E.coli, Salmonella spp., Proteus mirabilis et rettgeri, Neisseria gonorrhоeae), спектр його дії включає штами, що є стійкими до пеніциліну, ампіциліну та амоксициліну. Цефутил приймається всередину з їжею або відразу після прийому їжі. Препарат проникає через гематоенцефалічний бар’єр. Можливим є використання цефуроксиму в східчастій послідовній терапії з застосуванням парентеральних і пероральних форм препарату. Такій (східчастій) терапії зараз надається багато уваги у клінічній практиці [1, 17].
Мета роботи: вивчити клінічну ефективність антибактеріального препарату Цефутил у комплексній терапії гострих бронхітів із нашаруванням бактеріальної інфекції у дітей із супутньою патологією травного каналу та визначити його вплив на мікробний біоценоз кишечника.
Матеріали та методи дослідження
Під нашим спостереженням знаходились 30 дітей віком від 3 до 15 років, серед яких було 16 хлопчиків і 14 дівчаток із проявами гострого бронхіту. Комплексне обстеження дітей включало в себе детальний збір і аналіз скарг, анамнестичних даних, об’єктивний огляд, проведення загальноклінічних, біохімічних, лабораторних обстежень, рентгенографію грудної клітки. У дітей із бронхітом на бактеріальний характер запального процесу вказували висока температура тіла тривалістю 3 доби і більше, виражена інтоксикація, кашель зі слизисто-гнійним характером харкотиння, фізикальні дані, запальні зміни в гемограмі. Одночасно у 10 дітей спостерігалися загострення тонзиліту, у 2 — гострий гайморит, у 7 — гострий катаральний отит, у 2 — гострий гнійний отит, в 1 — фурункульоз. 16 дітей хворіли на респіраторні інфекції більше 4 разів на рік. За останні 3 місяці всі пацієнти отримували антибіотики різних груп (напівсинтетичні пеніциліни, макроліди, цефалоспорини 1-го покоління).
Супутні захворювання гастроентерологічного профілю діагностовані як: дискінезії жовчовивідних шляхів — у 14 дітей, холецистити — у 7, хронічний гастродуоденіт (поза загостренням) — у 7, диспанкреатизм — у 5 пацієнтів.
Динамічне спостереження за дітьми включало в себе оцінку клінічних, лабораторних (у т.ч. бактеріологічних) даних. Бактеріологічне дослідження копрокультури проводили перший раз до початку і другий раз після курсу антибактеріальної терапії.
Всі пацієнти отримали курс лікування антибактеріальним препаратом Цефутил (6–7 днів) у вікових дозах: від 3 років до 12 років — 250 мг 2 рази на добу, дітям 12 років або з вагою більше ніж 50 кг — 250–500 мг 2 рази на добу. У комплексній терапії також використовувались антипіретики, муколітики, відхаркувальні засоби, вітаміни, симптоматична терапія та фізіотерапевтичні методи лікування; за необхідності застосовувались антигістамінні препарати. Засоби пре- та пробіотичної дії у дітей не використовувались.
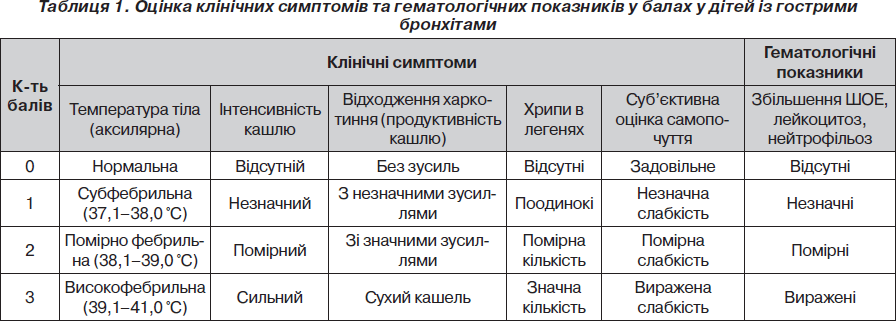
Стан пацієнтів за основними ознаками гострого бронхіту оцінювали на момент надходження дітей до стаціонару та на 3-й і 7-й день терапії. Серед основних критеріїв були виділені такі, як підвищення температури, характер кашлю та харкотиння, аускультативні дані, суб’єктивна оцінка самопочуття хворого, гематологічні показники. Вираженість симптомів оцінювалась у балах від 0 до 3 згідно з табл. 1.
Оцінку мікробного біоценоза кишечника проводили до і після проведення курсу антибактеріальної терапії (через 3–6 днів).
Статистична обробка отриманих результатів проводилася методом варіаційної статистики за допомогою програми Microsoft Excel 7,0 (Windows-2000). Оцінку вірогідності порівнювальних показників проводили за критерієм Стьюдента.
Результати дослідження та їх обговорення
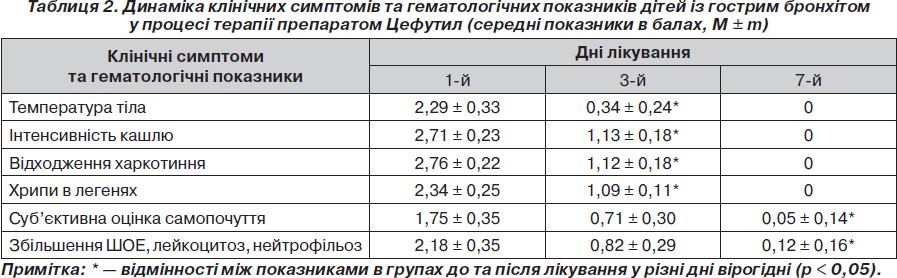
На фоні проведеної комплексної терапії бронхітів у дітей із супутньою гастроентерологічною патологією з використанням препарату Цефутил спостерігалась позитивна динаміка клінічних симптомів та гематологічних показників. Згідно з отриманими даними (табл. 2) відмічено покращення загального стану пацієнтів, самопочуття вже на 3-й день лікування, значно зменшувалась інтоксикація, температура тіла з нормалізацією цих показників до кінця курсу терапії. Змінювалась характеристика кашлю: вже до 3-го дня терапії зменшувалась інтенсивність кашлю та покращувався характер мокроти з полегшенням її відходження і практичною ліквідацією кашлю до 7-го дня лікування.
На фоні нормалізації загального стану дітей та характеру трахеобронхіального секрету аускультативна картина в легенях характеризувалась зменшенням кількості хрипів вже з 3-го дня і ліквідацією їх до 7-го дня терапії.
Гематологічні показники (збільшення ШОЕ, лейкоцитоз, нейтрофільоз) після проведеного курсу терапії Цефутилом нормалізувались, і тільки в 1 дитини відмічено незначне підвищення ШОЕ, що ліквідувалось через 4 дні без подовження терапії антибіотиком. Препарат добре переносився, побічних реакцій на прийом Цефутилу нами не відмічено.
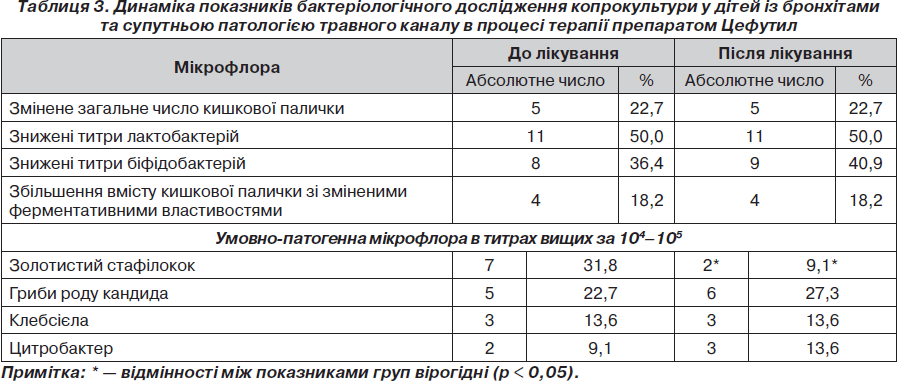
З 30 хворих провести повторне дослідження кишкової флори (через 3–6 днів після закінчення антибіотикотерапії) не вдалося у 8 дітей через неявку на дослідження. Проведене бактеріологічне дослідження копрокультури у 22 дітей із запальними процесами у бронхах та супутньою патологією травного каналу свідчить про певні порушення мікрофлори кишечника (табл. 3). Виявлені попередні зміни мікробної флори певним чином обумовлені попередніми респіраторними захворюваннями, призначенням антибіотиків та наявністю патології травного каналу.
Як видно з даних табл. 3, до початку лікування в копрокультурі відмічені зміни загального числа кишкової палички, знижені титри лакто- та біфідобактерій, наявність кишкової палички зі зміненими ферментативними властивостями, ріст умовно-патогенних мікроорганізмів. Після проведеної антибактеріальної терапії Цефутилом (6–7 діб) суттєвих змін мікробіологічного пейзажу порівняно з попереднім не відмічено. Зберігаються на доантибактеріальному рівні низькі показники загального числа кишкової палички, знижені титри лакто- та біфідобактерій, кишкової палички зі зміненими ферментативними властивостями. Зміни висіву грибів роду кандида та цитробактера (відповідно з 22,7 до 27,3 % і з 9,1 до 13,6 % ) є невірогідними. У той же час частота висівання золотистого стафілокока після курса антибіотикотерапії Цефутилом вірогідно зменшилась із 31,8 до 9,1 %.
Таким чином, препарат Цефутил — ефективний антибактеріальний препарат у терапії гострих бронхітів бактеріальної етіології. Курсова доза за 6–7 днів практично не впливала на мікробний пейзаж кишечника у дітей із супутньою патологією травного каналу. Побічних реакцій не спостерігалося. Препарат гарно переносився пацієнтами. Може бути рекомендованим у практичну діяльність педіатрів, лікарів загальної практики — сімейної медицини.
Висновки
1. Препарат Цефутил є ефективним засобом антибактеріальної дії, що може використовуватись для лікування дітей із гострими бронхітами й ознаками бактеріальної інфекції та супутньою патологією травного каналу.
2. Терапія Цефутилом протягом 6–7 днів у дітей із гострим бронхітом і супутньою патологією травного каналу практично не впливає на стан мікрофлори кишечника у дітей.
1. Бережной В.В., Марушко Т.В., Марушко Ю.В. та інші. Антибактеріальна та протигрибкова терапія в педіатрії: Навч. посібник. — Київ, Червона рута, 2008. — 296 с.
2. Волосовец А.П., Кривопустов С.П. Цефалоспорины в практике современной педиатрии. — Харьков: Прапор, 2007. — 184 с.
3. Костроміна В.П., Речкіна О.О. Раціональна антибіотикотерапія бронхітів у педіатричній практиці // Клінічна імунологія. Алергологія. Інфектологія. — 2007. — № 2 (07). — С. 5-9.
4. Марушко Ю.В., Крамарєв С.О., Десятник Д.Г. Сучасні аспекти діагностики та терапія респіраторних захворювань, спричинених Chlamydophila pneumoniae, у дітей: Методичні рекомендації. — Київ, 2005. — 21 с.
5. Марушко Ю.В., Шеф Г.Г. Сучасний стан проблеми антибіотикоасоційованих уражень кишечнику у дітей // Перинатологія та педіатрія. — 2007. — № 4. — С. 65-68.
6. Майданник В.Г. Клинические рекомендации по диагностике и лечению острой пневмонии у детей. — Киев: Знання України, 2002. — 108 с.
7. Овчаренко Л.С., Вертегел А.А., Андриенко Т.Г., Самохин И.В. Коррекция дисбактериоза кишечника у детей, вызванного антибиотикотерапией // Сучасна гастроентерологія. — 2005. — № 1(21). — С. 100-103.
8. Овчаренко Л.С., Вертегел А.А., Андрієнко Т.Г. та ін. Сучасні підходи до лікування дисбіотичних розладів кишечнику та корекції імунного статусу у дітей раннього віку // Современная педиатрия. — 2006. — № 4. — С. 68-73.
9. Орлюк И.Б. Антибиотикотерапия в педиатрии // Medicus Amicus. — 2002. — № 4. — С. 10-11.
10. Парфенов А.И., Осипов Г.А., Ручкина И.Н. Теоретические и прикладные вопросы дисбактериоза кишечника // Издательство Media Medica, 2000.
11. Протокол лікування дітей з гострими бронхітами. Додаток № 2, Додаток № 5 до Наказу МОЗ України № 18 «Про затвердження Протоколів надання медичної допомоги за спеціальністю «Дитяча пульмонологія» від 13.01.2005 р. — Київ, 2005. — С. 58.
12. Самсыгина Г.А. Антибиотики в лечении острых бронхитов у детей // Лечащий врач. — 2001. — № 1. — С. 12-16.
13. Тяжка О.В., Мартинова Л.Є., Строй О.А., Сліпачук Л.В. Застосування препарату «Лексин» в лікуванні хворих на гострий бронхіт (Звіт про результати досліджень) // Современная педиатрия. — 2006. — № 3 (12). — С. 88-92.
14. Чубенко С.С. Дисбактериоз и его коррекция // Новости медицины и фармации. — 2006. — № 5. — С. 9-16.
15. Юлиш Е.И., Сорока Ю.А., Фоменко Т.А. Подходы к рациональной антибактериальной терапии осложненных форм острых респираторных вирусных инфекций у детей // Здоровье ребенка. — 2007. — № 5 (8). — С. 38-44.
16. Ярощук Л.Б. Особенности клиники и течения бронхолегочных заболеваний у детей, проживающих на загрязненных радионуклидами территориях: Автореф. дис... канд. мед. наук. — Киев, 1997. — 18 с.
17. Theoklis Zaoutis et al. Prolonged Intravenous Therapy Versus Early Transition to Oral Antimicrobial Therapy for Acute Osteomyelitis in Children // Pediatrics. — 2009. —123. — 636-642.
18. Paul Little et al. Information Leaflet and Antibiotic Prescribing Strategies for Acute Lower Respiratory Tract Infection // JAMA. — 2005. — June 22, 293. — 3029-3035.