Журнал «Здоровье ребенка» 4 (31) 2011
Вернуться к номеру
Клещевой системный боррелиоз
Авторы: Богадельников И.В., Елесеева О.Ю., Крутикова О.В. Крымский медицинский университет им. С.И. Георгиевского, г. Симферополь
Рубрики: Педиатрия/Неонатология
Версия для печати
Заболевание вызывается боррелиями и связано с укусом клеща или употреблением в пищу инфицированного коровьего или козьего молока. Характеризуется наличием первичного аффекта, лихорадки, развитием кольцевидной эритемы и полисистемными поражениями.
Боррелиоз, клещи, первичный аффект, кольцевидная эритема.
Клещевой системный боррелиоз (КСБ) — природно-очаговое инфекционное заболевание, вызываемое боррелиями и характеризующееся полисистемными поражениями с развитием кольцевидной эритемы, лихорадки, поражением нервной системы, сердца, опорно-двигательного аппарата.
Этиология
Возбудители КСБ — Borreliaburgdorferi (чаще поражает суставы), B. garnii (чаще поражает нервную систему), B.afzelii (преимущественно поражает кожу). Боррелия — грамотрицательная подвижная палочка, напоминающая штопорообразную извитую спираль, является строгим анаэробом с оптимальной температурой для выживания 33–37 °С.
Эпидемиология
Источником инфекции являются инфицированные дикие и домашние животные (грызуны, коровы, олени, козы, лошади и др.), основным переносчиком инфекции — иксодовые клещи, которые инфицируются при сосании крови животных. Заражение человека происходит гематогенным путем, при укусе клеща через слюну и фекалии клеща или перорально при употреблении зараженного сырого молока коз и коров, а также трансплацентарным путем от матери к плоду. Восприимчивость человека к боррелиям очень высокая. Для КСБ характерна весенне-летняя сезонность, связанная с периодом активности клещей.
Патогенез
Основными воротами инфекции является кожа. При укусе клеща боррелии накапливаются в коже с последующим лимфогенным распространением и развитием регионарного лимфаденита. В месте укуса клеща возникает первичный аффект в виде маленькой папулы, с последующим развитием воспаления и образованием эритемы. В дальнейшем происходит гематогенное, лимфогенное и периневральное распространение боррелий на другие участки кожи и во внутренние органы.
Клинические проявления
Инкубационный период составляет от 2 до 30 дней, в среднем — 1–2 недели.
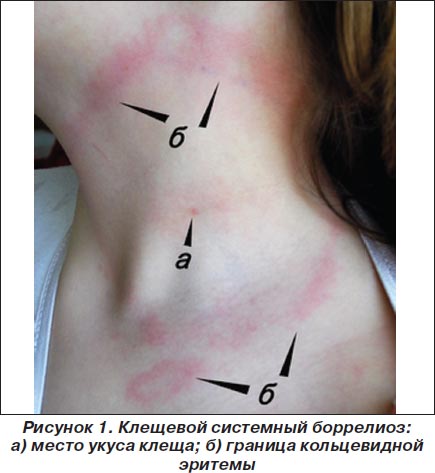
Ранний период начинается с I стадии, протекающей с накоплением боррелий в коже, которая длится от 3 до 30 дней и характеризуется общеинфекционным синдромом (лихорадкой, головной болью, слабостью, тошнотой, рвотой, миалгией, артралгией) и развитием патогномоничного симптома заболевания — кольцевидной эритемы. У детей эритема чаще локализуется на лице, в околоушной области, на верхней части туловища (рис. 1, 2).
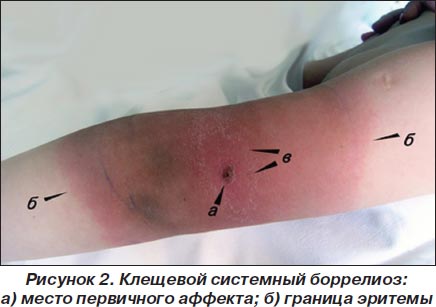
В месте укуса клеща вначале отмечаются зуд, боль, покраснение, затем появляется папула или макула, которые превращаются в округлую или овальную эритему, быстро увеличивающуюся в размерах (вплоть до 60 см) (рис. 2).
Наружная граница эритемы обычно интенсивно красная и возвышается над поверхностью кожи. Центр эритемы более болезненный, чем края, с просветлением и цианотичным оттенком. Длительность эритемы составляет от нескольких часов и дней, реже — месяцев. После исчезновения эритемы на ее месте остается пигментация. Может возникать регионарный лимфаденит. Вследствие миграции боррелий иногда наблюдаются вторичные эритемы меньшего диаметра, более светлые, без первичного аффекта, нередко рецидивирующие, без четких границ и обычно сливающиеся.
II стадия заболевания обусловлена распространением боррелий в организме с преимущественным поражением нервной системы, сердца и суставов. Клинические проявления поражения этих органов развиваются через 4–5 недель от начала заболевания. Поражения нервной системы проявляются развитием серозного менингита, миелополирадикулоневрита, вовлечением черепных нервов. Менингеальный синдром может быть неярко выраженным (слабо выражены симптомы Кернига и Брудзинского). Могут быть вегетативные расстройства в виде нарушения сна, эмоциональных расстройств, беспокойства, сохраняющиеся на протяжении 1–2 месяцев. В этом же периоде на коже нередко возникают вторичные кольцевые элементы, диффузная эритема, уртикарная сыпь, на ладонях — эритематозная сыпь.
Поражение сердца («лайм-кардит») проявляется различными блокадами проводящей системы сердца, перикардитом, панкардитом, дилатационной миокардиопатией.
Поражение опорно-двигательного аппарата сопровождается болями в мышцах, суставах, связках, костях. Могут быть миозиты, артралгии, артриты (преимущественно поражаются коленные, плечевые и локтевые суставы, реже — суставы кистей и стоп).
Из других проявлений встречаются гепатит, кератит, хориоретинит, панофтальмит, орхит.
III стадия (хроническая) начинается в сроки от нескольких месяцев до нескольких лет от начала заболевания и приводит к поражению нервной системы, суставов, кожи и сердца.
Основные диагностические признаки боррелиоза:
1. Характерный эпиданамнез (проживание в сельской местности, сезонность, указание на укус клеща, употребление в пищу парного козьего или коровьего молока).
2. Наличие первичного аффекта, развитие кольцевидной эритемы
3. Клинические проявления поражения кожи, нервной системы, суставов, сердца.
4. Регионарный лимфаденит.
5. Развитие общеинфекционного синдрома
Лабораторная диагностика
1. Методом ПЦР выявляют ДНК боррелий в крови, ликворе, синовиальной жидкости, моче.
2. Серологические методы (реакция непрямой иммунофлюоресценции и реакция с энзим-меченными антителами) выявляют прирост антител в парных сыворотках. Диагностическим титром антител считается 1 : 40 и более или увеличение титра антител в 4 и более раза в 2 сыворотках, взятых с интервалом не менее 20 дней.
Дифференциальная диагностика проводится с эритематозной формой рожи, аллергической эритемой, дерматитами различной этиологии. Боррелиозный менингит дифференцируют с менингитами другой этиологии, клещевым энцефалитом, менингоэнцефалитом, а также ревматоидным артритом, острым ревматизмом.
Лечение
При I стадии КСБ применяют пенициллин, цефалоспорины II и III поколений, макролиды в возрастных дозировках. Курс антибактериальной терапии составляет 10–14 дней.
При II и III стадиях КСБ антибиотики назначают внутримышечно и внутривенно. Длительность лечения составляет 14–21 день. Патогенетическая и симптоматическая терапия проводится соответственно протоколу лечения.
Мероприятия в отношении больных и контактных лиц
1. Госпитализация обязательна.
2. Изоляция не проводится.
3. Условием выписки является клиническое выздоровление.
4. Допуск в коллектив осуществляется после клинического выздоровления. Все переболевшие подлежат диспансерному наблюдению в течение 2 лет.
5. Специфическая профилактика не разработана.
6. Неспецифическая профилактика: снижение риска контакта с клещом. При обнаружении клеща его следует обязательно удалить. Если клещ инфицированный, то рекомендуется применение перорально антибиотика в течение 5 дней, что уменьшает риск развития болезни на 80 %.
