Журнал «Травма» Том 12, №3, 2011
Вернуться к номеру
Результаты лечения переломов дистального метаэпифиза лучевой кости
Авторы: Науменко Л.Ю.1, Винник А.А.2, 1Днепропетровская государственная медицинская академия, 2Коммунальное учреждение «Городская клиническая больница № 2», г. Днепропетровск
Рубрики: Травматология и ортопедия
Версия для печати
Рассмотрена дифференцированная тактика при лечении переломов дистального метаэпифиза лучевой кости. Тактика лечения заключается в определении степени воздействия травмирующего фактора с учетом типа перелома, определении дальнейшего способа лечения при низко- и высокоэнергетической травмах. Щадящая тактика на всех этапах лечения позволяет избежать дополнительной травматизации при проведении манипуляций. Применение дифференцированного подхода позволило получить положительные результаты в 94 % случаев.
Лучевая кость, низкоэнергетическая травма, щадящая тактика.
Переломы дистального метаэпифиза костей предплечья являются самыми распространенными повреждениями и составляют 11 % от всех переломов, 33,2 % среди повреждений длинных трубчатых костей и до 60–90 % среди повреждений костей предплечья [1, 5]. Являясь, по сути, повреждением проксимального отдела кистевого сустава, переломы дистального метаэпифиза обладают ярко выраженным половым диморфизмом и происходят в результате минимальной травмы у женщин (84,5 %), что позволяет отнести их к последствиям постменопаузального остеопороза [2, 10, 12, 13, 17].
Несмотря на интенсивную разработку способов оперативного лечения переломов лучевой кости в типичном месте, по данным различных авторов, неудовлетворительные исходы лечения составляют в среднем 35 % [3, 4, 7, 18, 19].
Остаются нерешенными вопросы дифференцированной тактики лечения при различном механизме травмы и интенсивности травмирующего фактора, особенно при многооскольчатых и внутрисуставных переломах, которые, в свою очередь, ведут к осложнениям в виде косорукости, контрактур в лучезапястном суставе и нейродистрофического синдрома.
Цель работы — изучить эффективность и предложить дифференцированную тактику лечения повреждений дистального метаэпифиза лучевой кости (ДМЭЛК) при различной интенсивности травмирующего фактора.
Материалы и методы
При изучении распространенности в структуре обращаемости за первичной помощью у лиц старшего возраста нами были проанализированы данные работы травматологического пункта КУ «Городская клиническая больница № 2». На протяжении 2005–2009 гг. в травмпункт обратилось 54 994 человека. У 14 570 (26,5 %) были диагностированы переломы костей разных сегментов. Из них 1775 (15,58 %) — лица в возрасте старше 50 лет, у которых был установлен диагноз «перелом лучевой кости в типичном месте». Из них 1540 (86,76 %) — женщины и 235 (13,24 %) — мужчины [11].
Нами проведено лечение 128 больных с переломами ДМЭЛК за период с 2002 по 2009 г. Особенностью группы наблюдения являлось то, что у всех имели место переломы с первичным смещением. В группе наблюдения было 35 мужчин (27,35 %) и 93 женщины (72,65 %). Средний возраст пациентов составил 53,3 года (от 27 до 78 лет).
Наибольшее количество травмированных — 82 (64,06 %) — составили лица женского пола в возрасте 51–70 лет и старше. Пациенты были разделены на 2 группы по интенсивности травмирующего фактора [8]: 1-я группа (переломы обусловлены низкоэнергетической травмой) — 85 человек (66,4 %), из них 13 мужчин и 72 женщины, и 2-я группа (переломы обусловлены высокоэнергетической травмой) — 43 человека (33,7 %), из них 22 мужчины и 21 женщина. К низкоэнергетической травме относили воздействие травмирующего фактора малой интенсивности, включая падение на кисть с небольшой высоты или резкую опору на кисть. Высокоэнергетическая травма была вызвана в 25 случаях падением с лестниц, в 13 — падением при занятиях спортом (лыжи, сноуборд, коньки). Следует отметить, что при низкоэнергетической травме наблюдалось снижение тонуса мышц у пациентов.
Все травмы ДМЭЛК имели бытовой характер. Повреждение левой верхней конечности наблюдалось у 93 (72,1 %) пострадавших, правой — у 34 (26,35 %), у 2 пациентов (1,55 %) повреждение носило двусторонний характер. В 124 случаях (96,9 %) отмечены закрытые повреждения и в 4 (3,1 %) — открытые. Все случаи открытых повреждений были обусловлены перфорацией кожи костным отломком. В первые сутки после травмы обратились за помощью 112 (87,5 %) больных, от 1 до 3 суток — 4 (3,1 %) больных, более 3 суток — 12 (9,4 %).
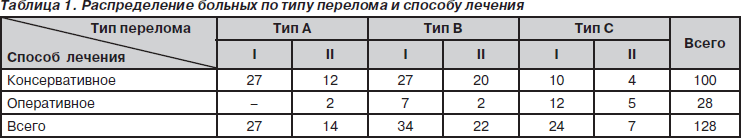
Нами учитывался тип перелома по классификации АО [1], в соответствии с которой мы выделили 3 типа переломов. Так, внесуставные переломы (тип А) диагностированы у 41 (31,79 %) больного, частично внутрисуставные (тип В) — у 56 (44,18 %) больных, полные внутрисуставные (тип С) — у 31 (24,03 %) больного.
Учитывая состояние губчатой костной ткани в области места перелома [10, 12], при лечении больных с низкоэнергетической травмой мы придерживались щадящей тактики лечения.
При обращении пациентов оценивался тип перелома, возраст пациента, механизм травмы, после чего определялся метод лечения (табл. 1).
В наблюдаемой нами группе чаще всего встречались нестабильные частично внутрисуставные переломы типа В (по классификации АО).
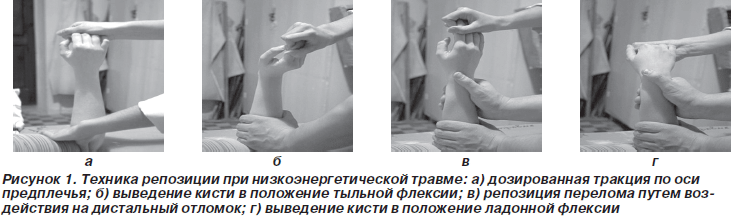
Преобладал консервативный метод лечения, примененный у 100 (78,12 %) пациентов: 64 пациента 1-й группы и 36 — 2-й группы. Для минимизации воздействия на поврежденный участок мы применяли щадящую репозицию отломков лучевой кости (рис. 1 а, б, в, г).
При вторичном смещении у лиц физического труда с развитой мышечной системой при высокоэнергетической травме выполнялась закрытая репозиция с использованием устройства для закрытой репозиции переломов плеча и предплечья [15]. Особенностью репозиции является возможность распределять усилия противотяги по всей поверхности плеча и возможность контролировать усилие при выполнении манипуляций.
Показаниями к оперативному лечению переломов лучевой кости были:
1) внесуставные нестабильные переломы с косой плоскостью излома, оскольчатые переломы;
2) внесуставные стабильные переломы, не поддающиеся закрытой репозиции;
3) внутрисуставные переломы со смещением суставной поверхности свыше 22 мм;
4) переломы Бартона с фрагментом площадью более 25–30 % суставной поверхности лучевой кости.
Основным методом оперативного лечения было применение чрескостного компрессионно-дистракционного остеосинтеза. Аппарат внешней фиксации применялся у 28 (21,88 %) пациентов: 19 (67,86 %) пациентов 1-й группы и 9 (32,14 %) пациентов 2-й группы.
Восстановительное лечение было разделено на 3 периода:
 I период — иммобилизационный (1–5-я неделя с момента травмы). Проводились мероприятия по уменьшению болевого синдрома, профилактике отека и контрактур, улучшению трофики тканей и кровотока в травмированной конечности. Через 3 недели после травмы у 30 (26,57 %) пациентов группы наблюдения гипсовая повязка была заменена иммобилизирующей шиной [14]. Данный метод применялся у 20 (66,67 %) пациентов 1-й группы и у 10 (33,33 %) — 2-й группы. Ранняя разработка пассивных движений в лучезапястном суставе достигалась путем изменения угла в шарнирном узле, расположенном на уровне лучезапястного сустава. При помощи пневмоэлемента регулировалась степень прилегания шины (рис. 2).
I период — иммобилизационный (1–5-я неделя с момента травмы). Проводились мероприятия по уменьшению болевого синдрома, профилактике отека и контрактур, улучшению трофики тканей и кровотока в травмированной конечности. Через 3 недели после травмы у 30 (26,57 %) пациентов группы наблюдения гипсовая повязка была заменена иммобилизирующей шиной [14]. Данный метод применялся у 20 (66,67 %) пациентов 1-й группы и у 10 (33,33 %) — 2-й группы. Ранняя разработка пассивных движений в лучезапястном суставе достигалась путем изменения угла в шарнирном узле, расположенном на уровне лучезапястного сустава. При помощи пневмоэлемента регулировалась степень прилегания шины (рис. 2).
Сроки иммобилизации в группе наблюдения составили: при использовании гипсовых повязок — 4–5 недель, при использовании иммобилизирующей шины — 4–5 недель, срок демонтажа аппаратов внешней фиксации — 5–6 недель после травмы.
II период (5–7-я неделя) — ранней функции после снятия иммобилизации, в течение которого восстанавливались подвижность в суставах пальцев и лучезапястном суставе, навыки самообслуживания, трофика тканей и кровообращения в поврежденном сегменте.
III период — усиленной кинезотерапии (7–10-я неделя), включающий дозированное увеличение нагрузки, силы и выносливости, тренировку координации движений для самообслуживания и восстановления трудовых навыков, повышение выносливости руки к силовой нагрузке.
Всем пациентам в процессе лечения в условиях стационара проводилась медикаментозная профилактика вегетодистрофического синдрома, ЛФК, физиотерапевтическое лечение согласно общепринятым подходам.
Результаты и обсуждение
Сроки временной нетрудоспособности (или возможности самообслуживания без посторонней помощи) составили при консервативном лечении: в 1-й группе — от 42 до 64 дней, во 2-й группе — от 42 до 57 дней; при оперативном лечении: в 1-й группе — от 48 до 68 дней, во 2-й группе — от 42 до 64 дней.
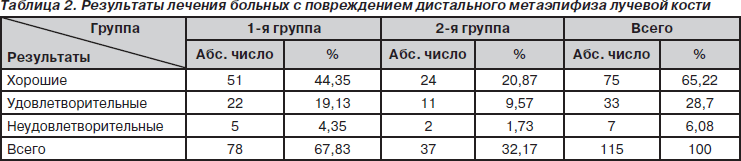
Результаты лечения оценены у 115 больных: 78 (67,83 %) больных 1-й группы и 37 (32,17 %) больных 2-й группы.
Нами были оценены результаты лечения больных в зависимости от возраста (рис. 3).
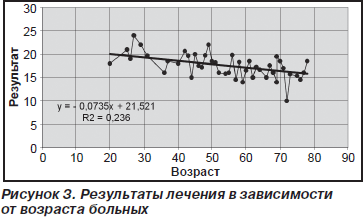
Прямая линия на диаграмме обозначает так называемую линию тренда — линию, описывающую общую тенденцию, характерную для исследуемого явления. На диаграмме представлено уравнение линии тренда: y = –0,0735х + 21,521. Здесь под переменной x понимается возраст больных в годах, y — результаты лечения в баллах у больных с заданным возрастом. Коэффициент при переменной x отрицателен, что свидетельствует о снижении показателей выздоровления больных старшего возраста. Визуально это легко заметить по наклону линии тренда.
Для оценки восстановления функции была применена 4-балльная шкала [6, 9], по которой 4 баллам соответствовал результат при полном восстановлении функции, наименьшее количество баллов — 1 балл — неудовлетворительная функция.
Учитывая разнообразие состава группы наблюдения и неоднозначность общей оценки, для характеристики восстановления функции поврежденного сегмента нами применен метод анализа иерархий [16], который с помощью количественной оценки более объективно может установить соотношения между показателями. Так, при опросе больных и дальнейшей обработке данных получены следующие коэффициенты показателей: клинико-рентгенологические — 0,029, амплитуда движений в лучезапястном суставе — 0,097, отечность — 0,125, сила кисти — 0,95, состояние мышц кисти — 0,039, боль — 0,337, трудоспособность — 0,278. Параметр доверия полученным результатам составил 0,044, что свидетельствует о высокой достоверности.
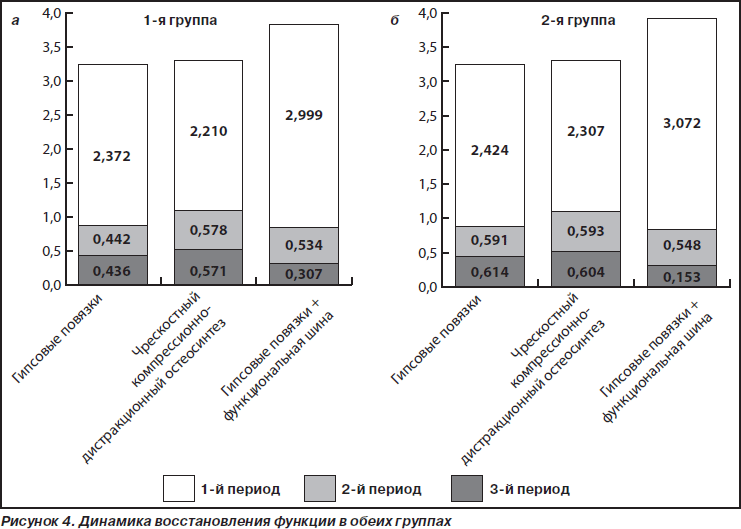
На рис. 4 а, б представлена динамика восстановления функции в обеих группах.
При анализе показателей в обеих группах наилучшее значение по окончании иммобилизационного периода получено при использовании функциональной шины — 2,999 и 3,072 соответственно. Наибольший прирост функции поврежденной конечности в периодах функциональной реабилитации и усиленной кинезотерапии (0,578 и 0,593) отмечен при применении чрескостного компрессионно-дистракционного остеосинтеза. При применении гипсовых повязок прирост после первого периода составил 2,372 и 2,424. Прирост функции был меньше (0,442 и 0,591), чем при применении чрескостного компрессионно-дистракционного остеосинтеза. Наиболее высокий прирост функции в 3-м периоде получен при применении функциональной шины (3,84 и 3,773).
Хорошие результаты (восстановление объема движений в лучезапястном суставе 75 % и более от нормы, отсутствие болевых ощущений при движениях, отсутствие деформации или деформация, не влияющая на функцию) получены у 75 человек (65,22 %): 51 больного 1-й группы и 24 больных 2-й группы.
Удовлетворительные результаты (незначительное ограничение движений, незначительная деформация) получены у 33 человек (28,7 %): 22 больных 1-й группы и 11 больных 2-й группы.
Неудовлетворительные результаты (выраженная деформация, постоянные боли, резкое ограничение функции лучезапястного сустава и кисти, ослабление силы) отмечены у 7 больных (6,08 %): 5 больных 1-й группы и 2 больных 2-й группы (табл. 2).
Положительные результаты при консервативном лечении составили 94,25 %, при оперативном — 98,12 %.
Осложнения отмечены у 26 больных: контрактуры пальцев кисти — у 3 (4,54 %) пациентов в первой группе, у 8 (27,59 %) — во второй группе; легко выраженный вегетодистрофический синдром наблюдался у 8 больных (6,25 %) — у 5 1-й группы и 3 больных 2-й группы; боль при движениях средней и выраженной интенсивности наблюдалась у 15 (22,72 %) пациентов первой группы, у 11 (37,93 %) пациентов второй группы.
Таким образом, дифференцированный подход с учетом механизма травмы позволил получить положительные результаты в 94 % случаев за счет улучшения динамики восстановления функции поврежденной конечности и избежать грубых тактических ошибок на всех этапах лечения.
Выводы
1. Проведенный анализ структуры обращения за помощью в связи с повреждением опорно-двигательного аппарата показал, что повреждение дистального метаэпифиза лучевой кости у лиц старшей возрастной группы составляет 15,58 % от первичного травматизма, при этом подавляющее большинство (86,76 %) составляют лица жен- ского пола с низкоэнергетическим механизмом травмы.
2. Проведение репозиции, определение хирургической тактики лечения при низкоэнергетической травме требуют выбора щадящих способов, обеспечивающих минимизацию воздействия на ткани в области перелома и возможность ранней функции.
3. Среди способов хирургического лечения при низкоэнергетической травме метод чрескостного компрессионно-дистракционного остеосинтеза обеспечивает условия минимальной травматичности и ранней функции, что позволило получить положительные результаты в 98,12 % случаев.
4. Дифференцированная тактика лечения больных с повреждением дистального метаэпифиза лучевой кости с учетом механизма травмы позволила получить положительные результаты в 94 % случаев и снизить количество неудовлетворительных результатов на 29 % по сравнению с данными литературы.
Анкин Л.Н. Практическая травматология: европейские стандарты диагностики и лечения / Л.Н. Анкин, Н.Л. Анкин. — М., 2002. — 480 с.
Ашкенази А.И. Хирургия кистевого сустава. — М.: Медицина, 1990. — 352 с.
Бойчук С.П. Лечение больных с закрытыми переломами дистальных метаэпифизов костей предплечья методом Илизарова / С.П. Бойчук: Автореф. дис… канд. мед. наук. — Пермь, 1994. — 25 с.
Иванов А.В. Оперативное лечение синдрома карпального канала как осложнение перелома дистального метаэпифиза лучевой кости / А.В. Иванов, М.В. Истомин // Современные технологии в травматологии, ортопедии: ошибки и осложнения — профилактика, лечение: Тез. докл. — М., 2004. — С. 56.
Каплан А.В. Травматология пожилого возраста / А.В. Каплан. — М.: Медицина, 1977. — 230 с.
Колонтай Ю.Ю. Хірургія пошкоджень кисті: Монографія / Ю.Ю. Колонтай, Л.Ю. Науменко, Ф.А. Милославський, Н.Д. Головаха. — Дніпропетровськ: Пороги, 1997. — 460 с.
Корж Н.А. Распространенность переломов костей и результаты их лечения в Украине (клинико-эпидемиологическое исследование) / Корж Н.А., Герасименко С.И., Климовицкий В.Г., Лоскутов А.Е., Романенко К.К., Герасименко А.С., Коломиец Е.Н. // Ортопедия, травматология и протезирование. — 2010. — № 3. — С. 26-35.
Михайлов Е.Е. Частота переломов проксимального отдела бедренной кости и дистального отдела предплечья среди городского населения России / Е.Е. Михайлов, Л.И. Боневоленская, С.Г. Аникин // Остеопороз и остеопатии. — 1999. — № 3. — С. 2-6.
Мензорова Н.В. Высокотехнологичные протезно-ортопедические изделия и периартериальная криосимпатодеструкция в комплексном лечении переломов дистального отдела предплечья: Автореф. дис... канд. мед. наук: Перм. гос. мед. акад. — Пермь, 2005. — 26 c.
Науменко Л.Ю. Морфометрическая характеристика твердых биологических тканей применительно к дистальному отделу лучевой кости / Л.Ю. Науменко, О.В. Погребной, А.А. Винник // Травма. — 2010. — Т. 11, № 4. — С. 398-404.
Науменко Л.Ю. Переломы дистального метаэпифиза лучевой кости у лиц старшей возрастной группы в структуре ургентной патологии опорно-двига- тельного аппарата / Л.Ю. Науменко, А.А. Винник // Збірник наукових праць XV з’їзду ортопедів-травматологів України. — Д.: Ліра, 2010. — С. 60.
Науменко Л.Ю. Рентгенморфометрические характеристики дистального метаэпифиза лучевой кости при переломах в классическом месте / Л.Ю. Науменко, О.В. Погребной, А.А. Винник // Український морфологічний альманах. — 2010. — Т. 8, № 3. — С. 93-97.
Оноприенко Г.А. Ретроспективный анализ частоты и стоимости лечения переломов проксимального отдела бедра и дистального отдела предплечья в Московской области (1998–2002 гг.) / Г.А.Оноприенко, А.В. Древаль, Л.А. Марченкова, И.В. Крюкова // Вестник травматологии и ортопедии им. Приорова. — 2006. — № 2. — С. 10-16.
Патент на винахід № 75245 Україна, МПК А 61 F 5/04. Іммобілізуюча шина [Текст] / Л.Ю. Науменко, О.О. Вінник, І.С. Ігнашкін, В.Ф. Рожко, А.Н. Буряк; Заявл. 26.04.2004; Опубл. 15.03.2006; Бюл. № 3.
Патент на винахід № 79865 Україна, МПК А 61 F 5/04. Пристрій для закритої репозиції відламків травмованих кісток плеча та передпліччя верхніх кінцівок людини [Текст] / Науменко Л.Ю., Вінник О.О., Ігнашкін І.С., Рожко В.Ф., Буряк А.Н.; Заявл. 26.09.2005; Опубл. 25.07.2007; Бюл. № 11.
Саати Т.Л. Принятие решений при зависимостях и обратных связях: Аналитические сети / Т.Л. Саати. — М.: ЛКИ, 2008. — 360 с.
Malmin H. Incidence of Colles’ fracture in Uppsala: a prospective study of quarter-million population / H. Malmin, S.Ljunghall // Acta Ortop. Scand. — 1992. — Vol. 63. — № 4. — P. 213-215.
Rogge R.D. An analysis of bone stresses and fixation stability using a finite and element model of simulated distal radius fractures / R.D. Rogge, B.D. Adams, V.K. Goel // Am. J. Hand Surg. — 2002. — Vol. 27. — № 1. — P. 86-92.
Xie X. Geometric properties of distal radius and pathogenesis of Colles fracture: a peripheral quantative computed tomography study / X. Xie, S.P. Nielsen, O. Barenhold // J. Clin. Densitom. — 2001. — Vol. 4. — № 3. — P. 209-219.