Журнал «Травма» Том 13, №2, 2012
Вернуться к номеру
Физиотерапия больных с травматическим остеомиелитом
Авторы: Рушай А.К. - НИИ травматологии и ортопедии ДонНМУ им. М. Горького
Рубрики: Травматология и ортопедия
Версия для печати
Резюме. Использование физиотерапевтических воздействий уже на ранних этапах комплексного лечения травматического остеомиелита у 248 больных позволило авторам получить в большинстве случаев удовлетворительные и хорошие результаты. Улучшая трофику тканей, подавляя микроорганизмы и уменьшая выраженность альтерации в очаге, светолечение, ультразвуковое воздействие и плазменный поток оксида азота позволили уменьшить сроки лечения и снизить уровень стойкой утраты трудоспособности.
Резюме. Застосування фізіотерапевтичних впливів уже на ранніх етапах комплексного лікування травматичного остеомієліту у 248 хворих дозволило авторам отримати в більшості випадків задовільні й добрі результати. Покращуючи трофіку тканин, пригнічуючи мікроорганізми й зменшуючи вираженість альтерації у вогнищі, світлолікування, ультразвуковий вплив і плазмений потік оксиду азоту дозволили зменшити терміни лікування і знизити рівень стійкої втрати працездатності.
Summary. Use of physiotherapeutic interventions already at early stages of complex treatment of a traumatic osteomyelitis at 248 patients enabled the authors to obtain in most cases satisfactory and good results. Improving tissue trophism, suppressing microorganisms and reducing alteration intensity in nidus, phototherapy, ultrasonic influence and plasma stream of nitric oxide have allowed to reduce terms of treatment and to lower the level of persistent disability.
Травматический остеомиелит является грозным осложнением тяжелых травм конечностей, оперативных вмешательств. Развитие его в большинстве случаев ведет к инвалидности. Применение физиотерапевтического лечения на ранних этапах комплексной терапии значительно улучшает прогноз и результаты реабилитации, на более поздних — позволяет получить стойкие, хорошие функциональные результаты.
Цель работы. Улучшение результатов лечения больных с травматическим остеомиелитом костей конечностей на основе обоснованного использования физиотерапевтических методов воздействия уже на ранних этапах.
Материалы и методы лечения
Обобщен опыт раннего физиолечения у 248 больных с травматическим остеомиелитом конечностей. На основе понимания процесса как начальных стадий синдрома системного воспалительного ответа нами уже во время санирующих вмешательств и в послеоперационном периоде применялись следующие воздействия.
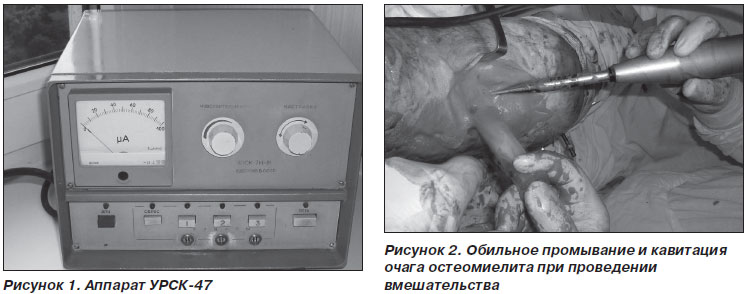
Кавитация очага поражения проводилась аппаратом УРСК-47, аппаратом плазменного потока оксида азота «Плазон», пайлер-терапия — лампой «Биоптрон-2», лечение ран — отрицательным атмосферным давлением и оксибаротерапией.
Использование УРСК-47 (рис. 1) во время операций и перевязок позволяет воздействовать на ткани раны и на микрофлору, снижая ее вирулентность и устойчивость к антибиотикам. Кавитация используется уже десятки лет, ее эффективность и практическая значимость не вызывают сомнения.
Наложение вакуумных повязок (VAC, vacuum-assisted closure) и терапия раны отрицательным давлением (NPWT, negative pressure wound therapy). Метод пока не получил широкого распространения в Украине, а в Европе и Соединенных Штатах NPWT является наиболее клинически доказанной альтернативой обработки раны с целью ускорения ее заживления.
Применение механических сил к ране (отрицательное давление) создает условия для оптимального, более быстрого заживления раны. Эти силы по механизму действия принято делить на макронапряжение и микронапряжение.
Макронапряжение обеспечивает сближение краев раны, обеспечивает прямой и полный контакт дна раны с повязкой, равномерно распределяет отрицательное давление, удаляет раневое отделяемое (продукты некроза, лейкоциты, инфекционное начало — микроорганизмы).
Микронапряжение — микродеформация на клеточном уровне, которая приводит к воздействию на обменные процессы в клетках раны. Выражается это в уменьшении отека, более быстром очищении, облегчении миграции фагоцитарных клеток. Более быстро формируется грануляционная ткань. Идет интенсивный рост новых сосудов. Все это позволяет в более сжатые сроки произвести пластическое закрытые ран и получить хорошие результаты как можно раньше.
История создания VAC-терапии:
1992 — идея создания VAC-терапии принадлежит доктору Майклу Мориквасу и доктору Луи Ардженту из университета Вейк Форест (Северная Каролина, США).
1994 — создание первого коммерчески законченного продукта.
1994 — получение торговой марки CE.
1995 — получение разрешения FDA.
1995 — начало коммерческого использования VAC-терапии в США.
1995–2010 — более 3 миллионов пациентов во всем мире вылечено с помощью VAC-терапии.
Наиболее современными являются пористые повязки на основе поролона. Такая повязка связана с дренажной трубкой, имеющей множество отверстий. Плотное прилегание повязки обеспечивает равномерное распределение отрицательного давления по всей ране и хорошую эвакуацию раневого отделяемого. На поролон наносили тирозур — порошок тиротрицина — антибактериального препарата для местного применения (рис. 3).
Герметичность обеспечивается клейкой пленкой для операционного поля. Время эффективного использования такой повязки измеряется сутками, что очень удобно в практическом плане.
Для терапии раны отрицательным давлением нами использовался аппарат IMPACT (США) (рис. 5).
Значение отрицательного давления — 80–120 мм рт.ст. Применяли постоянный и прерывистый режимы. Смена повязок производилась через 2–3 суток.
Поляризованный свет (ПС) лампы «Биоптрон-2» применялся нами при перевязках на всех этапах лечения данной категории больных. При максимальной глубине проникновения в мягкие ткани организма, колеблющейся от 2 до 4 см, минимальное время воздействия ПС на раны пострадавших данной группы больных составляло от 5 до 15 минут. Поверхность, на которую воздействуют ПС, должна находиться перпендикулярно направлению света лампы «Биоптрон-2» на расстоянии 15–20 см от источника. В качестве вспомогательного средства при пайлер-терапии нами использовался окси-спрей, что улучшало исход лечения. Препарат содержит чистую воду, обогащенную кислородом. Использование новых технологий позволило увеличить содержание кислорода до 500 % от уровня кислорода, растворенного в воде при обычных условиях. Окси-спрей наносился нами на кожу в области повреждения кожных покровов или трофических язв перед началом процедуры с расстояния 20 см от поверхности кожи. Под воздействием поляризованного света происходило максимальное усвоение кислорода из раствора, нанесенного нами на место облучения. Увеличение оксигенации тканей улучшало репаративные процессы.
Экзогенный NO, генерируемый плазмохимическим способом из атмосферного воздуха (аппарат «Плазон», рис. 8), нормализует микроциркуляцию, оказывает антибактериальное действие, купирует инфекцию и воспаление, предотвращает нагноение, активизирует функцию макрофагов и пролиферацию фибробластов, стимулирует регенерацию тканей, значительно ускоряет заживление полнослойных плоскостных и линейных ран, в том числе и инфицированных. Использовался как во время операций, так и при перевязках.
Гипербарическая оксигенация — метод кислородной терапии, при котором ее проводят в барокамере при повышенном давлении воздуха с увеличенным содержанием кислорода (рис. 9). Больных помещали в барокамеру под давлением кислорода в 2–3 ата на 2 ч. Каждый получал 7–10 сеансов. В результате бактерицидного и бактериостатического действия кислорода, ликвидации тканевой гипоксии и метаболических нарушений интоксикация уменьшалась уже через сутки. Гипероксигенация также улучшала общее состояние больных. Гипербарическая оксигенация активно воздействует на некоторые параметры гомеостаза и изменяет биологические свойства возбудителей инфекции, особенно анаэробов.
Воздействие ультразвука, отрицательного давления, баротерапии, плазменного оксида азота и поляризованного света с окси-спреем было обоснованным, различным по механизму действия, безопасным и эффективным. На этапе восстановления функции лечение преследовало своей целью улучшение кровообращения в пораженном сегменте, восстановление функции мышечной ткани и нервов, функции всей конечности в целом.
Полученные результаты и их обсуждение
Использование перечисленных физиотерапевтических воздействий уже на ранних этапах комплексного лечения травматического остеомиелита позволило нам получить в большинстве случаев удовлетворительные и хорошие результаты. Улучшая трофику тканей, подавляя микроорганизмы и уменьшая выраженность альтерации в очаге, светолечение, ультразвуковое воздействие и плазменный поток оксида азота позволили нам уменьшить сроки лечения и снизить стойкую утрату трудоспособности. Осложнений при этом не наблюдалось. Лечение хорошо переносилось больными. Данные клинических анализов свидетельствовали о купировании явлений воспаления: снижалась СОЭ, уменьшался лейкоцитоз. Улучшались показатели красной крови. Со стороны лейкоцитарной формулы патологических сдвигов не отмечалось. Сроки заживления ран уменьшились с 21,5 ± 1,1 до 17,6 ± 0,9 суток (р < 0,05). Использование в дальнейшем комплексного восстановительного лечения позволяло нам быстро и эффективно восстановить функцию сосудов, смежных суставов и пораженного сегмента.
Таким образом, использование физиотерапевтического воздействия по показаниям у больных с травматическим остеомиелитом на ранних этапах лечения, начиная с оперативного вмешательства, является значительным резервом в улучшении результатов реабилитации. На начальных этапах основной задачей являлась эффективная терапия проявлений гнойного воспаления, в дальнейшем основным направлением становилась коррекция обменных и репаративных процессов. Использование в дальнейшем периоде фонофореза с хондроксидом (мазь или 5% гель) позволяло нам быстро и эффективно восстановить функцию смежных суставов и пораженного сегмента, сосудов.
Проведение физиотерапии в комплексном лечении пострадавших с посттравматическим остеомиелитом костей голени способствовало сокращению среднего срока пребывания в стационаре до 44,6 ± ± 0,7 суток, стойкой ремиссии и восстановлению трудоспособности у 83,4 % больных.
Выводы
- Физиотерапевтическое пособие у больных с травматическим остеомиелитом конечностей имеет свои особенности на ранних этапах.
- На начальных этапах основной его задачей являлось купирование явлений воспаления, в дальнейшем — восстановление функции конечности.
- Использование физиотерапии в комплексе консервативного лечения позволяет сократить сроки заживления ран с 21,5 ± 1,1 до 17,6 ± 0,9 суток (р < 0,05).
- Зайцев А.Б. Реконструктивно-восстановительное лечение больных остеомиелитом голени: Автореф. дис… д-ра мед. наук. — Нижний Новгород, 2009. — 32 с.
- Рушай А.К., Бодаченко К.А. Светолечение у пострадавших с травматическим остеомиелитом // Актуальные вопросы хирургии, анестезиологии и травматологии: клиника, диагностика и лечение. Новые направления в медицине: Сборник научных трудов Всеармейской международной научно-практической конференции, г. Минск, 23 октября 2009 года. — Минск: БГМУ, 2009. — С. 217-218.
- Enninghorst N., McDougall D., Hunt J.J., Balogh Z.J. Open Tibia Fractures: Timely Debridement Leaves Injury Severity as the Only Determinant of Poor Outcome // Journal of Trauma: Injury Infection & Critical Care. — 2011. — Vol. 70, Issue 2. — Р. 352-357.
- Melvin J., Dombroski D., Tоrbert J., Kovach S., Esterhai J., Mehta S. Open tibial shaft fractures: I. Evaluation and initial wound management // Journal of the American Academy of Orthopaedic Surgeons. — 2010. — 18(1). — 10-9.