Журнал «Травма» Том 14, №6, 2013
Вернуться к номеру
К вопросу о вариантной топографии сосудов ягодичной области
Авторы: Зарицкий А.Б., Лобанов Г.В., Орлова Ю.А., Сироид Д.В., Золото М.С., Прудников Ю.В. - Донецкий национальный медицинский университет им. М. Горького, кафедра травматологии, ортопедии и хирургии экстремальных ситуаций
Рубрики: Травматология и ортопедия
Разделы: Справочник специалиста
Версия для печати
В статье исследованию подверглись 46 нефиксированных трупов людей обоих полов (23/23), умерших в возрасте от 24 до 67 лет. Было выявлено, что от нижней ягодичной артерии отходила глубокая ветвь диаметром 3,1 ± 0,3 мм. Эта ветвь анастомозировала своими поднадкостничными ветвями, идущими в надкостницу подвздошной кости, с одноименными поднадкостничными ветвями верхней глубокой ветви верхней ягодичной артерии. Также верхняя глубокая ветвь верхней ягодичной артерии анастомозировала своими ветвями непосредственно с глубокой ветвью нижней ягодичной артерии. Кроме того, от глубокой ветви нижней ягодичной артерии отходили 2–3 поднадкостничные ветви к надкостнице седалищной кости.
У статті дослідженню були піддані 46 нефіксованих трупів людей обох статей (23/23), які вмерли у віці від 24 до 67 років. Було виявлено, що від нижньої сідничної артерії відходила глибока гілка діаметром 3,1 ± 0,3 мм. Ця гілка анастомозувала своїми підокістними гілками, що йшли в окістя клубової кістки, з однойменними підокістними гілками верхньої глибокої гілки верхньої сідничної артерії. Також верхня глибока гілка верхньої сідничної артерії анастомозувала своїми гілками безпосередньо з глибокою гілкою нижньої сідничної артерії. Окрім того, від глибокої гілки нижньої сідничної артерії відходили 2–3 підокістні гілки до окістя сідничної кістки.
The paper deals with the study of 46 floating corpses of both sexes (23/23) died at the age of 24 to 67 years. It was found that deep branch with the diameter of 3.1 ± 0.3 mm departs from the inferior gluteal artery. This branch anastomosed by it subperiosteal branches, reaching the periosteum of the ilium, with the same subperiosteal branches of upper deep branch of superior gluteal artery. Also upper deep branch of superior gluteal artery anastomosed by it branches directly with deep branch of inferior gluteal artery. In addition, from the deep branch of the inferior gluteal artery, 2–3 subperiosteal branches departed to the periosteum of the ischial bone.
поднадкостничные ветви, глубокая ветвь, ягодичная область.
підокістні гілки, глибока гілка, сіднична ділянка.
subperiosteal branches, the deep branch, gluteal region.
Введение
Исследований, посвященных хирургической анатомии ягодичной области, недостаточно как в отечественной, так и в зарубежной литературе, несмотря на возросший интерес к хирургической тактике лечения повреждений и заболеваний этой области. А диапазон последствий хирургической активности вплоть до летальных исходов велик [1]. Способы, применяемые для остановки кровотечения из поврежденных ягодичных артерий, должны учитывать особенности коллатерального артериального кровоснабжения таза [2]. Причинами возникновения вторичных кровотечений в ягодичной области при оперативных вмешательствах на ней являются внутритазовые анастомозы верхней и нижней ягодичных артерий [3]. При хирургическом лечении гнойно-воспалительных заболеваний ягодичной области как одно из самых ожидаемых осложнений выделяется кровотечение [4]. Перевязка подвздошных сосудов в послеродовом периоде у женщин обусловливает сохранение матки посредством уменьшения кровоснабжения матки [5]. Топографо-анатомические особенности сосудов данной области необходимо учитывать при косметических операциях, например глютеопластике [6, 7]. Вариантные особенности сосудистых и нервных образований ягодичной области все чаще учитываются при массивных микрохирургических реконструкциях и васкуляризированных лоскутных пластиках, что, несомненно, актуализирует новые знания в этой области.
Цель исследования — изучить сосудистые образования ягодичной области и их топографо-анатомические особенности и использовать полученные данные в клинической практике и для обоснования способов остановки вторичных кровотечений при оперативных вмешательствах.
Материалы и методы
Работа выполнена на базе Донецкого областного бюро судебно-медицинской экспертизы. Топографо-анатомически и макроскопически было исследовано 46 нефиксированных трупов людей обоих полов (23/23), умерших в возрасте от 24 до 67 лет. Перед проведением оперативного доступа на ягодичных областях (правой и левой) трупы помещались на живот.
Далее был использован дугообразный лоскутный разрез по М.А. Сереброву (1951). Лоскутное рассечение кожи производили на 2,5 см ниже задней верхней ости подвздошной кости и дугообразно опускали кпереди по краю большой ягодичной мышцы. Край большой ягодичной мышцы предварительно определялся пальпаторно. Разрез проводили также кпереди от большого вертела бедра и продолжали до середины ягодичной складки. Используя принцип послойности, далее рассекали поверхностную фасцию и два слоя подкожно-жировой клетчатки до собственной фасции ягодичной области. В области большого вертела бедренной кости собственную ягодичную фасцию и сухожильную часть большой ягодичной мышцы рассекали на протяжении 4–5 см. В пространство, которое при этом создавалось, вводили второй и третий палец неведущей руки, попадая при этом в промежуток между большой и средней ягодичными мышцами. Впоследствии была рассечена собственно ягодичная фасция, которая переходила на среднюю ягодичную мышцу, после чего часть волокон от средней ягодичной мышцы отслаивалась при отведении кожно-мышечного лоскута.
После исследования во втором мышечном слое средняя ягодичная мышца рассекалась у места крепления к подвздошной кости, отводилась кнаружи и вверх, в сухожильной части пересекалась грушевидная мышца, отводилась медиально и вверх, затем пересекались близнецовые мышцы и внутренняя запирательная, которая отводилась медиально и вверх. В медиальном направлении смещался седалищный нерв, и оценивалась синтопия верхней и нижней ягодичных артерий в клетчаточном пространстве, расположенном между вторым и третьим слоями мышц ягодичной области. Вскрывая фасциальный футляр ягодичных артерий, оценивали варианты формирования их ветвей и степень выраженности анастомозов.
Результаты и обсуждение
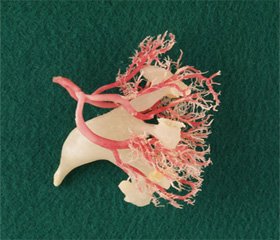
Верхняя глубокая ветвь верхней ягодичной артерии диаметром 18,25 ± 1,25 мм, обогнув верхний край седалищной вырезки, шла вдоль крыла подвздошной кости на значительном расстоянии, будучи фиксированной к надкостнице подвздошной кости в фасциальном футляре, образованном париетальным листком тазовой фасции, и отдавала 3–5 мышечных ветвей диаметром 1,55 ± 0,35 мм к средней ягодичной и грушевидной мышцам. Кроме того, от нее формировались 2–3 поднадкостничные ветви диаметром 1,6 ± 0,2 мм (рис. 1).
Данные ветви проникали в надкостницу подвздошной кости у нижнего края большой вырезки седалищной кости, проходя в фасциальном футляре, образованном надкостницей. Указанные ветви обильно анастомозировали между собой, а также с анастомотическими сосудами глубокой ветви нижней ягодичной артерии и распадались на многочисленные ветви, постепенно уменьшаясь в диаметре. От верхней глубокой ветви верхней ягодичной артерии формировались также 2–3 анастомотические ветви непосредственно с глубокой ветвью нижней ягодичной артерии диаметром 1,5 ± 0,2 мм.
Нижняя глубокая ветвь верхней ягодичной артерии в 16 случаях (34,8 %) формировалась вблизи верхнего края большой седалищной вырезки единым стволом диаметром 1,9 ± 0,4 мм, в 22 случаях (47,8 %) — выходила двумя стволами диаметром 1,6 ± 0,3 мм, 1,4 ± 0,2 мм соответственно, в 9 случаях (19,6 %) вышеуказанный сосуд выходил тремя стволами диаметром 1,5 ± 0,3 мм, 1,4 ± 0,2 мм, 1,2 ± 0,2 мм соответственно. Указанные сосуды отдавали мышечные ветви к малой и средней ягодичным мышцам диаметром 1,2 ± 0,3 мм, грушевидной мышце диаметром 1,3 ± 0,2 мм, формировали многочисленные анастомотические ветви с верхней глубокой ветвью верхней ягодичной артерии, короткими ветвями верхней ягодичной артерии, внутренней половой артерией и глубокой ветвью нижней ягодичной артерии, а также с основным стволом нижней ягодичной артерии (рис. 2).
В клетчаточном пространстве, расположенном между мышцами второго и третьего слоя, позади грушевидной мышцы, на уровне 4–9 мм от нижнего ее края, над крестцово-остистой связкой от латеральной полуокружности нижней ягодичной артерии в 43 случаях (93,5 %) формировалась крупная ветвь диаметром 3,1 ± 0,3 мм, которая проходила в наружном направлении, отдавая массу мышечных анастомотических и поднадкостничных ветвей, основным стволом она оставалась в клетчаточном пространстве между мышцами второго и третьего слоя. Описанную ветвь мы назвали глубокой ветвью нижней ягодичной артерии (рис. 3). По своему ходу данный сосуд пересекал сзади и глубже седалищный нерв, проецировался кнаружи от латерального края седалищного нерва.
Глубокая ветвь нижней ягодичной артерии отдавала от 4 до 7 мышечных ветвей диаметром 1,4 ± 0,4 мм к грушевидной, близнецовой, малой ягодичной, наружной и внутренней запирательным мышцам и квадратной мышце бедра. Кроме того, от данного сосуда формировались 2–3 поднадкостничные ветви диаметром 1,7 ± 0,2 мм, которые проникали в надкостницу подвздошной кости, проходя в фасциальном футляре, образованном надкостницей подвздошной кости, анастомозируя с одноименными поднадкостничными ветвями верхней глубокой ветви верхней ягодичной артерии, обильно ветвясь и постепенно уменьшаясь в диаметре. Кроме того, от глубокой ветви нижней ягодичной артерии формировались 1–2 поднадкостничные ветви, которые проникали в надкостницу седалищной кости, таким же образом обильно ветвясь и постепенно уменьшаясь в диаметре (рис. 4).
На данном уровне сосуд был фиксирован поднадкостничными ветвями к седалищной и подвздошной костям, благодаря чему при рассечении данной ветви нижней ягодичной артерии последняя не сокращалась и не попадала в область латерального клетчаточного пространства таза, что на практике могло быть причиной обильного, но локального кровотечения «в ране». Конечная ветвь глубокой ветви нижней ягодичной артерии диаметром 1,7 ± 0,1 мм проникала в толщу верхней близнецовой мышцы на уровне 12–21 мм кнаружи от латерального края седалищного нерва.
Выводы
1. От нижней ягодичной артерии отходила значимая ветвь диаметром 3,1 ± 0,3 мм, названная глубокой ветвью нижней ягодичной артерии.
2. От верхней глубокой ветви верхней ягодичной артерии формировались 2–3 анастомотические ветви с глубокой ветвью нижней ягодичной артерии.
3. От глубокой ветви нижней ягодичной артерии образовывались 2–3 поднадкостничные ветви диаметром 1,7 ± 0,2 мм, проникавшие в надкостницу подвздошной кости.
4. Конечные ветви нижней глубокой ветви верхней ягодичной артерии образовывали огромное количество анастомозов, в частности, и с глубокой ветвью нижней ягодичной артерии.
Перспективы дальнейших исследований
Данные о топографо-анатомических особенностях ягодичных сосудов, изложенные в этой статье, могут быть использованы в хирургической практике. Они дадут возможность избежать повреждения ягодичных артерий и их ветвей во время хирургических доступов к костям таза, а также позволят усовершенствовать обоснование способов остановки вторичных кровотечений при оперативных вмешательствах на ягодичной области, так как кровотечения из описанных выше сосудов способны привести к летальному исходу.
1. Диагностика и лечение ранений ягодичной области / А.П. Михайлов, А.М. Данилов, Е.В. Рыбакова и др. // Вестн. хирургии. — 2005. — Т. 164, № 5. — С. 51-54.
2. Кот А.Г., Кузьменко А.В., Зарицкий А.Б. Экспериментально-морфологическое обоснование тактики хирургического лечения ранений ягодичных артерий // Укр. мед. альм. — 2005. — T. 8, № 3. — С. 94-96.
3. Кузьменко А.В. Вариантная анатомия ягодичных артерий и их анастомозов / А.В. Кузьменко // Укр. морфол. альм. — 2008. — Т. 6, № 1. — С. 94-96.
4. Принципы эндовидеохирургической санации гнойных очагов мягких тканей ягодичной области / А.В. Сажин, В.А. Юришев, П.А. Попов [и др.] // Эндоскопическая хирургия. — 2011. — Т. 17, № 3. — С. 18-23.
5. Ищенко А.И. Органосохраняющие операции на послеродовой матке при гипотонических кровотечениях / Ищенко А.И., Литман А.Д., Никонов А.П. // Вопросы гинекологии, акушерства и перинатологии. — 2008. — Т. 7, № 3. — С. 11-15.
6. Миланов Н.О. Особенности подбора эндопротезов при увеличивающей пластике ягодичной области / Н.О. Миланов, Л.А. Сидоренков, С.И. Чаушева // Анналы пластической, реконструктивной и эстетической хирургии. — 2010. — № 1. — С. 61-67.
7. Мариничева И.Г. Увеличивающая глютеопластика: 8-летний опыт / И.Г. Мариничева // Анналы пласт., реконструкт. и эстет. хирургии. — 2009. — № 2. — С. 64-73.

/91/91.jpg)
/92/92.jpg)