Украинский журнал хирургии 2 (25) 2014
Вернуться к номеру
Оцінка результатів лікування нетримання сечі при напруженні у жінок методом TVT-O
Авторы: Серняк Ю.П., Литвінов О.І., Фуксзон О.С., Серняк П.Ю. - Донецький національний медичний університет ім. М. Горького, м. Донецьк, Україна
Рубрики: Хирургия
Разделы: Клинические исследования
Версия для печати
Метою роботи було з’ясування питання, наскільки некоригований пролапс геніталій погіршує результати лікування стресового нетримання сечі.
Був проведений аналіз результатів лікування 112 жінок зі стресовим нетриманням сечі у поєднанні з пролапсом геніталій і без нього методом TVT-O. Ефективність операції оцінювалася з урахуванням суб’єктивних та об’єктивних критеріїв утримання сечі.
Всі обстежені були розподілені на 2 групи: 76 жінок без пролапсу геніталій та 36 жінок із пролапсом.
Аналіз ускладнень показав, що оперативне лікування нетримання сечі у жінок з наявним пролапсом геніталій супроводжується більшою кількістю ускладнень. Причому частота ускладнень, що характерні для будь-якого хірургічного втручання (гематоми, кровотечі, ранова інфекція), суттєво не змінюється, тоді як відсоток деяких специфічних ускладнень (обструктивне сечовипускання, ерозія імплантату, перфорація сечового міхура) значно підвищується.
Проведене дослідження показало, що наявність генітального пролапсу погіршує результати оперативного лікування стресового нетримання сечі: знижується ефективність його корекції майже на 15 % (з 94,73 до 80,56 %) та на 38,45 % збільшується кількість ускладнень (з 17,11 до 55,56 %).
According to the European and American statistics, from 10 to 70 % of the female population aged 40–60 years reported symptoms of involuntary urination. Diagnosis and treatment of various forms of urinary incontinence is a major problem of urogynecology. Particular difficulties arise in case of urinary incontinence conjunction with genital prolapse, which according to some authors is reached 47.3 %.
The aim of the study was to find out how untreated genital prolapse worsens outcomes of operative treatment of stress incontinence.
We analyzed treatment outcomes of 112 women with stress incontinence in combination with and without genital prolapse using TVT-O. Criteria for a positive result of operation were: no evidence of recurrence of the underlying disease (urinary incontinence) and restoration of adequate urination. All surveyed patients were divided into 2 groups: 76 women without genital prolapse and 36 women with it.
Statistical analysis of the data was performed on a personal computer using the software package Word and Excel. Data are presented as proportions and averages. We used Student’s test and χ2. Differences were considered reliable when p < 0.05.
The frequency of complications in group 2 was higher than in group 1. In group one, which included 76 patients, various complications occurred in 13 cases (17.11 %). In group 2 complication rate reached 66.67 % (24 cases in 36 patients) (p < 0.05), but in terms of 1 patient in 55.56 % (20 women out of 36) (p < 0.05).
Bladder perforations encountered in 8.33 % of women with prolapse, and absent in women without one (p = 0.05). Hematoma of different locations in the postoperative period were observed more frequently in group 2 (5.5 % compared to 2.63 %) (p > 0.05). Bleeding more than 200 ml from venous plexus were registered in 1 (1.3 %) patient of the first group, and in 1(2.7 %) of the second group (p > 0.05). Groups also did not differ in frequency of occurrence of wound infection (2.63 and 2.77 %, respectively) (p > 0.05). Loop erosion with protrusion into the vagina or bladder occurred in 4 (11.11 %) patients in group 2 and were not observed in group 1 (p = 0.016). Hyperactive bladder de novo after surgery occurred in 6 women with genital prolapse (16.67 %), whereas in the group without prolapse there were only 2 (2.63 %) (p < 0.05). In 6 of 8 patients with intravesical obstruction in the postoperative period detrusor hyperactivity developed, which was absent before surgery.
Obstructive voiding was observed in the 2 groups in 4.22 times more frequently than in the 1st (5.26 and 22.22 %, respectively) (p < 0.05). Relapse of stress incontinence though recorded in 2.11 times more likely in women with prolapse, but this difference was not significant (2.63 and 5.55 %) (p > 0.05).
The study showed that the presence of genital prolapse worsens the results of surgical treatment of stress incontinence: reduced efficiency of correction almost 15 % (from 94.73 to 80.56 %) and 38.45 % increase of the number of complications (from 17.11 to 55.56 %).
Целью работы было выяснение вопроса, насколько некорригированный пролапс гениталий ухудшает результаты лечения стрессового недержания мочи.
Был проведен анализ результатов лечения 112 женщин со стрессовым недержанием мочи в сочетании с пролапсом гениталий и без него методом TVT-O. Эффективность операции оценивалась с учетом субъективных и объективных критериев удержания мочи.
Все обследованные были разделены на 2 группы: 76 женщин без пролапса гениталий и 36 женщин с пролапсом.
Анализ осложнений показал, что оперативное лечение недержания мочи у женщин с имеющимся пролапсом гениталий сопровождается большим количеством осложнений. Причем частота осложнений, характерных для любого хирургического вмешательства (гематомы, кровотечения, раневая инфекция), существенно не меняется, тогда как процент некоторых специфических осложнений (обструктивное мочеиспускание, эрозия имплантата, перфорация мочевого пузыря) значительно повышается.
Проведенное исследование показало, что наличие генитального пролапса ухудшает результаты оперативного лечения стрессового недержания мочи: снижается эффективность его коррекции почти на 15 % (с 94,73 до 80,56 %) и на 38,45 % увеличивается количество осложнений (с 17,11 до 55,56 %).
нетримання сечі, пролапс геніталій, слінгові операції.
недержание мочи, пролапс гениталий, слинговые операции.
urinary incontinence, genital prolapse, sling surgery.
Статья опубликована на с. 96-99
Вступ
У сучасному світі у зв’язку з поліпшенням соціально-економічних умов життя й збільшенням його тривалості все більшої актуальності набувають медико-соціальні проблеми, пов’язані з нетриманням сечі (НС). Згідно з даними європейської та американської статистики, від 10 до 70 % жіночого населення у віці 40–60 років відзначають симптоми мимовільного виділення сечі [1, 2]. Діагностика й лікування різних форм нетримання сечі залишається однією з основних проблем урогінекології [2]. Особливі труднощі виникають при поєднанні останнього з пролапсом геніталій (ПГ). Поєднання стресового нетримання сечі (СНС) у жінок і урогенітального пролапсу, за даними ряду авторів, сягає 47,3 % [3].
Патофізіологія СНС і пролапс тазових органів (ПТО) взаємопов’язані і мають мультифакторний характер. Ці фактори можуть бути розподілені на внутрішні (генетичні, вікові, постменопаузальні, етнічні) і зовнішні (вагітність, пологи, історія втручань на тазових органах, супутні захворювання, професія) компоненти. Крім того, вивчення цих факторів демонструє, що анатомічні результати при СНС і ПТО є подібними й полягають в анатомічному дефекті ендопельвікального фасціального шару.
На сучасному етапі розвитку медицини хірургічне лікування СНС є основним і найбільш ефективним [4]. Визначення показань до того чи іншого виду оперативної допомоги багато в чому залежить від типу нетримання сечі [5].
Згідно з проведеним метааналізом результатів хірургічного лікування СНС, найбільш ефективними вважаються слінгові операції (TVT, TVT-О, TVT-secur) і залобкова кольпосуспензія (Burch) [6]. Слінги високоефективні при будь-якому варіанті СНС — як при порушенні анатомічної підтримки уретри, так і при сфінктерній недостатності [4, 5]. Сьогодні методом вибору в хірургічному лікуванні НС є операції TVT, TVT-О [5, 6].
Проте, якщо не враховується і не усувається пролапс геніталій, ця операція також не буде ефективною та матиме багато ускладнень і несприятливих результатів [7].
Метою роботи було з’ясування питання, наскільки некоригований пролапс геніталій погіршує результати лікування СНС.
Матеріал та методи
Був проведений аналіз результатів лікування 112 жінок зі стресовим нетриманням сечі у поєднанні з пролапсом геніталій і без нього методом TVT-O в клініці урології ННІПО ДонНМУ ім. М. Горького на базі міської лікарні № 1 м. Донецька. Ефективність операції оцінювалася з урахуванням суб’єктивних (наявність скарг, їх характер) та об’єктивних критеріїв утримання сечі (негативний тест з прокладкою, відсутність витоку сечі при кашлі і фізичному напруженні).
Критеріями позитивної оцінки операцій вважалася відсутність ознак рецидиву основного захворювання (нетримання сечі) і відновлення адекватного сечовипускання.
За всіма 112 жінками, які були прооперовані з приводу стресового нетримання сечі і яким виконували трансобтураторний слінг, було проведено спостереження в терміни від 6 до 24 міс. Середній період спостереження становив 12 місяців.
При оцінці перебігу післяопераційного періоду реєструвалися безпосередні (0–24 години), короткострокові (24 години — 6 тижнів) та віддалені (понад 6 тижнів) ускладнення.
Для виявлення факторів, що впливають на ефективність лікування, ми провели внутрішньогруповий аналіз отриманих результатів, що виявив більшу кількість ускладнень у пацієнток із пролапсом геніталій. У зв’язку з цим всі обстежені були розподілені на 2 групи: 76 (67,90 %) жінок без ПГ та 36 (52,10 %) жінок із ПГ.
Статистична обробка отриманих даних виконувалася на персональному комп’ютері з використанням пакета програм Word і Excel. Дані наведені у вигляді пропорцій і середніх величин. Використано критерій Стьюдента і χ2. Відмінності вважалися вірогідними при p < 0,05.
Результати та обговорення
Середній вік пацієнток становив 51,62 ± 10,44 року (від 32 до 81 року), індекс маси тіла — 25,43 ± 4,51 кг/м2.
Всі жінки звернулися до лікаря-уролога зі скаргами на нетримання сечі під час чихання, кашлю, фізичних навантажень. Вони були прооперовані за методикою TVT-O з використанням трансобтураторного доступу встановлення синтетичного слінгу. Середня тривалість операції трансобтураторної уретропексії становила 25,12 ± 1,16 хвилини й варіювала від 20 до 55 хвилин. Тривалість післяопераційного перебування у клініці в середньому становила 2 (2,24 ± 0,06) ліжко-дні (від 1 до 8).
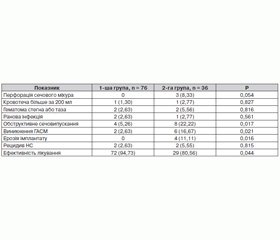
Дані щодо частоти ускладнень по групах наведені у таблиці 1.
Із даних видно, що частота ускладнень у 2-й групі була вищою, ніж у 1-й групі. Так, у 1-й групі, що включала 76 хворих, різні ускладнення зустрічалися у 13 випадках, що становило 17,11 %. У 2-й групі частота ускладнень сягала 66,67 % (24 випадки на 36 пацієнток) (p < 0,05), а в перерахунку на 1 хворого — у 55,56 % (у 20 жінок із 36) (p < 0,05).
При порівняльному аналізі ускладнень виявилося, що перфорації сечового міхура зустрічалися у 8,33 % у жінок з ПГ і не спостерігалися без нього, та виявлена різниця була на межі вірогідності (р = 0,05). Обидва випадки перфорації сечового міхура спостерігалися в жінок із ПГ. В однієї пацієнтки перфорація сечового міхура могла бути пов’язана з переломом кісток таза зі зміщенням гілок лобкових кісток в анамнезі, що призвело до порушення взаєморозташування органів малого таза щодо кісткових структур, замикальних отворів, а також можливої фіксації стінки сечового міхура рубцевими тяжами і спайками до кісток таза. Хоча перфорація сечового міхура — це ускладнення, більш характерне для TVT, ніж для TVT-O, в іншої пацієнтки, на нашу думку, вона була пов’язана з наявністю пролапсу геніталій (цистоцеле).
За літературними даними, використання залобкового доступу може призводити до пошкоджень сечового міхура, оскільки техніка операції передбачає сліпе проведення перфоратора в безпосередній близькості від бічної стінки сечового міхура. Частота подібних ускладнень сягає 13 % [8]. Перфорація, діагностована під час операції, не вимагає додаткових заходів і обмежується повторним встановленням слінгу, повторною цистоскопією і тривалим утримуванням уретрального катетера. Впровадження трансобтураторного доступу дає змогу мінімізувати ризик пошкодження сечового міхура під час операції, але не виключає його повністю.
Зсув, опущення передньої стінки піхви й сечового міхура при проведенні голок — перфораторів із розрізу піхви над уретрою до замикальних отворів сприяло утворенню дублікатури стінки сечового міхура з подальшою її перфорацією. Тому надалі для уникнення цього ускладнення при цистоцеле ми здійснювали репозицію цистоцеле тампонами, дзеркалами.
Гематоми різних локалізацій (стегон і промежини) в післяопераційному періоді дещо частіше спостерігалися у 2-й групі. Вони виявлені у 2 пацієнток у кожній групі (2,63 та 5,5 %) (р > 0,05). Заочеревинні гематоми зараховують до ранніх післяопераційних ускладнень. З досвіду Касян, гематоми до 300 мл при безсимптомному перебігу не вимагають активних заходів і перестають виявлятися при контрольному УЗД через 30–40 діб після операції на тлі протизапальної й антимікробної терапії [7]. Ми вважаємо, що наявність таких розмірів утворення може бути урогематомою — як наслідок травми сечового міхура, що вимагає цистоскопії. При виключенні травми й відсутності наростання і клінічних проявів гематоми ми також проводимо консервативну терапію.
Кровотеча понад 200 мл із вен піхви й парауретральних сплетінь під час дисекції і проведення перфоратора зустрічалася в 1 (1,3 %) пацієнтки першої групи і в 1 (2,7 %) — другої групи (р > 0,05). Групи також не відрізнялися за частотою виникнення ранової інфекції (2,63 та 2,77 % відповідно) (р > 0,05). Ми не зустріли даних у літературі про вплив ПГ на величину крововтрати.
Слід зазначити ускладнення, специфічні для синтетичних матеріалів. До них, перш за все, належать формування ерозії стінок піхви і реакції відторгнення чужорідного тіла після імплантації проленової сітки. За літературними даними, частота ерозій варіює від 0,3 до 23 % [9]. Багато дослідників пов’язують їх із типом сітчастого імплантату, ерозії частіше зустрічаються при використанні мультифіламентних, дрібнопористих із високими гнотовими властивостями сіток до 14 % [5, 6, 8, 9]. Відомо, що поліпропілен має високу біологічну сумісність, що значно знижує частоту відторгнення імплантату. Однією з причин формування ерозії піхви є створення значного натягу тканин, що спостерігалося після широкого видалення слизової піхви при кольпорафіях [8, 9]. Так, за наявності ПГ або його прогресії стінка сечового міхура або уретра, які випадають, відчувають тиск у ділянці нерухомого слінгу, що призводить до атрофічних змін і порушення цілісності, цей ефект більш виражений при неправильному — підміхуровому, проксимальному розташуванні слінгу. Так само цьому сприяють атрофічні зміни з боку стінки піхви й сечового міхура.
Ерозії петлі з протрузією в піхву або в сечовий міхур мали місце у 4 (11,11 %) хворих у групі 2 і не спостерігалися в групі 1. Порівняльний аналіз частоти ерозій петлі в групах 1 і 2 виявив, що ця різниця має коефіцієнт статистичної значущості менше 0,05 (р = 0,016), що вказує на вірогідність отриманого результату. Причиною формування ерозії слизової сечового міхура було надмірно проксимальне і близьке до слизової розташування проленової стрічки, пов’язане з ПГ.
Гіперактивність сечового міхура (ГАСМ) de novo після операції виникла у 6 жінок із ПГ (16,67 %), тоді як у групі без пролапсу таких було лише 2 (2,63 %) (p < 0,05). Згідно з опублікованими даними різних дослідників, частота гіперактивності de novo становить від 3 до 26 %. Спочатку під час впровадження операції деякими авторами було висунуто припущення, що мінімізація травми парауретральних тканин під час дисекції має знизити ГАСМ після операції, проте подальші отримані дані не підтвердили цю теорію, показали високу частоту цього ускладнення [8]. Так само велика кількість ГАСМ de novo виявилася пов’язаною з тим, що деякі автори враховували як вперше виниклі симптоми гіперактивності, так і уродинамічно виявлену гіперактивність детрузора. Ми вважаємо, що про дане ускладнення слід говорити при наявності симптомів, що з’явилися в післяопераційному періоді, підтверджених уродинамічно.
На нашу думку, етіологія ГАСМ de novo має мультифакторний характер, поряд з інтраопераційною травмою парауретральних і паравезикальних тканин нервових сплетінь, післяопераційними гематомами, подальшими склеротичними змінами, велике значення має наявність інфравезикальної обструкції і явищ гострої затримки сечі після операції. Так, у 6 з 8 наших пацієнток з інфравезикальною обструкцією в післяопераційному періоді розвинулася детрузорна гіперактивність, якої не було до операції.
Обструктивне сечовипускання спостерігалося в 2-й групі в 4,22 раза частіше, ніж у 1-й (5,26 та 22,22 % відповідно) (p < 0,05). Розвиток вираженої інфравезикальної обструкції в післяопераційному періоді, як правило, вимагає корекції [8–9]. Згідно з даними літератури, розсічення петлі в ранньому післяопераційному періоді (2–3 тижні після операції) призводить до успішного усунення обструктивних симптомів [8].
Рецидив НС хоча і реєструвався у 2,11 раза частіше у жінок з ПГ, але ця різниця не була вірогідною (2,63 та 5,55 %) (р > 0,05).
Проведене дослідження показало, що наявність генітального пролапсу погіршує результати оперативного лікування СНС. Знижується ефективність корекції СНС майже на 15 % (з 94,73 до 80,56 %) та на 38,45 % збільшується кількість ускладнень (з 17,11 до 55,56 %).
Висновки
Таким чином, аналіз ускладнень показав, що оперативне лікування нетримання сечі у жінок з наявним пролапсом геніталій супроводжується більшою кількістю ускладнень. Причому частота ускладнень, що характерні для будь-якого хірургічного втручання (гематоми, кровотечі, ранова інфекція), суттєво не змінюється, тоді як відсоток деяких специфічних ускладнень (обструктивне сечовипускання, виникнення ГАСМ, ерозія імплантату, перфорація сечового міхура) значно підвищується. Отримані дані вказують на необхідність комплексної передопераційної оцінки стану тазових органів у жінок для підвищення ефективності лікування та запобігання розвитку ускладнень.
1. An International Urogynecological Association (IUGA). International Continence Society (ICS) joint report on the terminology for female pelvic floor dysfunction/ Haylen B.T., de Ridder D., Freeman R.M. [et al.] // Neurourol. Urodyn. — 2010. — Vol. 29 (4). — P. 56–61.
2. Гомберг В.Г. Недержание мочи: как повысить качество жизни / В.Г. Гомберг // Новая аптека. — 2013. — № 12. — С. 48–49.
3. Некоторые особенности предоперационной подготовки женщин со стрессовым недержанием мочи / Раздорская М.В., Неймарк А.И., Мазырко А.В., Шелковникова Н.В. // Акушерство, гинекология и репродукция. — 2013. — № 1. — С. 26–30.
4. Касян Г.Р. Недержание мочи: современные стандарты лечения и новые перспективы / Г.Р. Касян // Урология. — 2013. — № 6. — С. 111–117.
5. Куприянов Ю.А. Современные методы лечения недержания мочи: петлевые операции и мини-слинги (часть 1) / Ю.А. Куприянов, М.Ю. Гвоздев, Г.Р. Касян, Д.Ю. Пушкарь // Вестник урологии. — 2014. — № 1. — С. 26–40.
6. Updated Systematic Review and Meta-Analysis of the Comparative Data on Colposuspensions, Pubovaginal Slings, and Midurethral Tapes in the Surgical Treatment of Female Stress Urinary Incontinence / G. Novaraa, W. Artibani, M.D. Barber [et al.] // European Urology. — 2010. — Vol. 58. — P. 218–238.
7. Недержание мочи при напряжении у пациенток с опущением и выпадением тазовых органов / Н.В. Тупикина, Г.Р. Касян, М.Ю. Гвоздев, А.Ю. Пушкарь // Эндоскопическая хирургия. — 2013. — № 4. — С. 87–94.
8. Ошибки и осложнения хирургического лечения пролапса тазовых органов с использованием синтетических материалов / М.Ю. Солуянов, М.С. Любарский, Е.Г. Королева, Ф.А. Ракитин // Успехи современного естествознания. — 2012. — № 10. — С. 48–52.
9. Нечипоренко А.Н. Эрозии слизистой влагалища, мочевого пузыря и уретры после трансвагинальной коррекции генитального пролапса и стрессового недержания мочи с использованием синтетических материалов / А.Н. Нечипоренко, Н.А. Нечипоренко // Урология. — 2013. — № 4. — С. 12–15.

/97/97.jpg)