Журнал «Медицина неотложных состояний» 2 (65) 2015
Вернуться к номеру
Практика инфузионно-трансфузионной терапии кровотечений при тяжелой огнестрельной травме: вопросы выбора препаратов и целевых конечных точек
Авторы: Йовенко И.А., Кобеляцкий Ю.Ю., Царев А.В., Петров В.В., Кузьмова Е.А., Шайда О.А., Дубовская Л.Л., Белоцерковец О.В. – Отделение реанимации и интенсивной терапии политравмы КУ «Днепропетровская областная клиническая больница им. И.И. Мечникова»; Кафедра анестезиологии и интенсивной терапии ГУ «Днепропетровская медицинская академия МЗ Украины»
Рубрики: Медицина неотложных состояний
Разделы: Клинические исследования
Версия для печати
В статье представлены современные взгляды на выбор препаратов и целей инфузионно-трансфузионной терапии кровотечений вследствие тяжелой огнестрельной травмы.
У статті подані сучасні погляди на вибір препаратів та цілей при інфузійно-трансфузійній терапії кровотеч внаслідок тяжкої вогнепальної травми.
The article presents modern views on the choice of drugs and targets of infusion and transfusion therapy for bleedings following severe gunshot injury.
огнестрельная травма, кровотечение, шок, инфузионно-трансфузионная терапия, Damage Control Resuscitation.
вогнепальна травма, кровотеча, шок, інфузійно-трансфузійна терапія, Damage Control Resuscitation.
gunshot injury, bleeding, shock, infusion and transfusion therapy, Damage Control Resuscitation.
Статья опубликована на с. 164-170
В нашей практике интенсивной терапии политравмы в 2014 г. нам впервые пришлось столкнуться с необходимостью лечения пострадавших (146 раненых из зоны АТО в течение года) от тяжелых боевых огнестрельных ранений с множественными повреждениями органов и систем.
С точки зрения эпидемиологии огнестрельных ранений в структуре травм первое место занимают повреждения скелета и больших массивов мягких тканей. Среди сочетанных повреждений (по мере частоты встречаемости) наблюдались ранения головы, грудной клетки, живота. Особенностями боевой огнестрельной травмы являются: превалирование проникающих повреждений, что увеличивало объем кровопотери на догоспитальном этапе; тяжесть перенесенного шока с последующими полиорганными нарушениями; разрушение больших массивов тканей с последующим обнаружением высоких уровней продуктов их распада (миоглобин, креатинкиназа) в плазме крови; а также высокий уровень зависимости результатов лечения от сроков и объема первичной медицинской помощи, качества взаимодействия служб хирургии и интенсивной терапии, сроков доставки раненых для оказания квалифицированной и специализированной медицинской помощи.
Выбор препаратов для инфузионно-трансфузионной терапии при огнестрельной политравме предполагает соблюдение принципов Damage Control Resuscitation и обеспечение перфузии жизненно важных органов во избежание порочного круга: продолжающееся кровотечение, гипотермия, ацидоз, коагулопатия.
Современные компоненты Damage Control Resuscitation при травме включают: допустимую временную гипотензию, рестриктивную инфузионную терапию, гемостатическую реанимацию, температурный контроль и согревание раненых, коррекцию ацидоза, соблюдение принципов Damage Control Surgery.
Показания к выполнению стратегии Damage Control возникают у 10–25 % пострадавших с тяжелой огнестрельной политравмой. Если такие показания не определены по механизму или объему травмы, то ими являются физиологические сдвиги: массивное кровотечение, требующее массивной гемотрансфузии (> 10 ЕД эритроцитов); тяжелый метаболический ацидоз (рН < 7,3, BЕ < –4); гипотермия (температура < 35 °C); длительность оперативного вмешательства > 90 минут; коагулопатия согласно результатам лабораторных показателей или определяемое визуально «нехирургическое» кровотечение; лактат > 5 ммоль/л [8].
Пациенты, требующие выполнения протокола массивной трансфузии, должны быть выделены в отдельную группу. Необходимость массивной трансфузии при тяжелой огнестрельной травме возникает у 25–30 % пациентов. Массивная трансфузия требуется, когда необходимо замещение более 100 % объема циркулирующей крови в течение 24 часов, или более 50 % за 3 часа, или более 150 мл/мин в течение 20 мин, или более 1,5 мл/кг/мин в течение 20 минут, или более 6 ЕД эритроцитной массы в течение 24 часов [4].
Принятие решения о начале выполнения протокола массивной трансфузии основано на клинической оценке [10]:
— клинически очевидное неконтролируемое массивное кровотечение;
— двухсторонние проксимальные травматические ампутации;
— кровотечение в области туловища + односторонняя проксимальная травматическая ампутация;
— температура ниже 35 °C, систолическое артериальное давление (САД) менее 90 мм рт.ст., частота сердечных сокращений (ЧСС) более 100 уд/мин или психоэмоциональные нарушения (дополнительно подтверждение лабораторных показателей: международное нормализованное отношение (МНО) больше 1,5, рН < 7,3, BЕ менее –4, концентрация Нb менее 100 г/л; при этом необходимо подчеркнуть, что лабораторные данные не являются обязательным требованием для активации протокола);
— слабый ответ на проводимую инфузионную терапию.
Предполагаемый эмпирический объем кровопотери зависит от анатомической локализации травмы и объема оперативного пособия: перелом предплечья — 300 мл; перелом плеча — 400 мл; перелом голени — 600 мл; перелом бедра — 1500 мл; перелом костей таза — 2000 мл; гемоторакс — 1500–2000 мл; перелом одного ребра — 200–300 мл; травма живота — до 2000 мл; перелом костей таза + забрюшинная гематома — 2000–4000 мл; перелом позвоночника — 500–1500 мл; скальпированная рана размером с ладонь — 500 мл; лапаротомия — 500–1000 мл; торакотомия — 700–1000 мл; ампутация голени — 700–1000 мл; остеосинтез крупных костей — 500–1000 мл; резекция желудка — 400–800 мл; гастрэктомия — 800–1400 мл; резекция толстой кишки — 800–1500 мл; кесарево сечение — 500–600 мл.
При предполагаемой массивной кровопотере необходимо немедленно начать осуществление протокола массивной трансфузии [9].
Срочно сдают в лабораторию кровь на обследование (группа крови и резус-принадлежность, уровень гемоглобина, содержание эритроцитов, тромбоцитов, уровень фибриногена, МНО, активированное частичное тромбопластиновое время (АЧТВ), кислотно-щелочное состояние (КЩС) и газы крови, уровень лактата, электролиты) и начинают трансфузию 4 доз одногруппной эритроцитной массы и 4 доз одногруппной свежезамороженной плазмы (СЗП).
Вопрос об использовании крови с групповой принадлежностью 0(I)Rh– (отр.) в качестве универсальной отражен в инструкции по гемотрансфузиологии, утвержденной приказом МЗ Украины № 184 от 1999 г.
Если активное кровотечение продолжается, следует, не дожидаясь результатов лабораторных анализов, повторить трансфузию 4 доз одногруппной эритроцитной массы и 4 доз одногруппной СЗП с добавлением в терапию тромбоконцентрата.
При уровне фибриногена ниже 1 г/л показана трансфузия 5–10 доз криопреципитата. На фоне трансфузионной терапии необходим динамический лабораторный контроль состояния пациента (общий анализ крови, тромбоциты, фибриноген, газы крови и КЩС, лактат).
Дальнейший объем и состав инфузионно-трансфузионной терапии определяется индивидуально у каждого пациента в зависимости от объема кровопотери, реакции на проводимую терапию и динамики лабораторных показателей. Целесообразно привлечение врача-трансфузиолога.
Наиболее достоверным методом оценки коагулопатии и гемостатической терапии считают тромбоэластографию и тромбоэластометрию.
Рекомендуется мониторинг и коррекция уровня ионизированного кальция. Уровень ионизированного Ca2+ < 0,9 ммоль/л ассоциирован с повышением уровня летальности.
Целевыми конечными точками трансфузионной терапии являются: уровень Нb 80–100 г/л, содержание тромбоцитов > 50–100 тыс/мл, МНО < 1,5, уровень фибриногена > 1 г/л, Са2+ > 1 ммоль/л, рН 7,35–7,45, ВЕ ±2, нормализация уровня лактата сыворотки, температура тела > 36 °С, диурез > 40 мл/ч, центральное венозное давление (ЦВД) 0–5 мм рт.ст.
Гемостатическая терапия предполагает хирургический контроль кровотечения; использование гемостатических препаратов — по показаниям (транексамовая кислота, антифибринолитики, концентрат протромбинового комплекса (октаплекс), активированный фактор VII) [6].
Проводимая трансфузионная терапия предполагает соблюдение соотношения эритроцитной массы, СЗП и тромбоконцентрата 1 : 1 : 1.
У пациентов, требующих массивной трансфузии, увеличение соотношения эритромассы и СЗП является независимым фактором уменьшения ранней смертности, связанной с кровотечением. Пациенты с соотношением менее чем 1 : 2 имеют в 3–4 раза больше шансов умереть, чем пациенты с соотношением 1 : 1 или выше. В протоколах массивной трансфузии должно использоваться соотношение СЗП и эритроцитов 1 : 1 у всех пациентов, у которых имеется гипокоагуляция при травматических повреждениях.
Вопрос о возможности использования теплой свежей цельной донорской крови украинским законодательством в полной мере не урегулирован. Однако имеется упоминание об этом в законодательных актах, посвященных вопросам защиты населения от ВИЧ-инфекции от 1995 г. В то же время, согласно данным зарубежных авторов, у пациентов в критических состояниях с жизнеугрожающим кровотечением и необходимостью массивной трансфузии, при отсутствии или недостаточной эффективности компонентной терапии коагулопатии, возможно использование теплой свежей цельной крови от обследованного донора с соблюдением всех необходимых мер трансфузионной безопасности [11].
Во время операций при ранениях крупных кровеносных сосудов, органов груди и живота хирург может обнаружить значительное количество крови, излившейся вследствие внутреннего кровотечения в полости организма. Такую кровь сразу после остановки продолжающегося кровотечения необходимо собрать с помощью аппаратов для реинфузии крови типа Сell-Saver либо в стандартные контейнеры с последующей реинфузией через специальные системы с микропористым лейкоцитарным фильтром.
Ввиду потенциальной возможности бактериального загрязнения в реинфузируемую аутокровь добавляется антибиотик широкого спектра действия.
Обязательным условием перед реинфузией собранной крови является проверка ее пригодности путем проведения пробы Бакстера на наличие гемолиза. Образец из собранного объема излившейся крови центрифугируют и оценивают надосадочный слой. В случае пригодности крови для реинфузии надосадочный слой плазмы будет иметь прозрачный цвет с обычным желтым оттенком. Если в собранной крови уже наступил гемолиз, надосадочный слой будет иметь коричневый цвет, свидетельствующий о высоком содержании свободного гемоглобина и непригодности собранной крови для реинфузии.
Абсолютными противопоказаниями к реинфузии крови являются: гемолиз эритроцитов; гнойно-септические заболевания; ранение полого органа; загрязнение препаратами, не разрешенными к парентеральному применению (бетадин, перекись водорода, дистиллированная вода, спирт, гемостатические препараты на основе коллагена).
Исторически сложилось, что внутривенное введение жидкости при политравме преследовало цель восстановить нормальную гемодинамику пациента. В настоящее время акцент сместился в сторону достижения соответствующих целевых конечных точек жидкостной реанимации, предполагающих восстановление микроциркуляции и метаболизма [7].
Борьба с продолжающимся кровотечением подразумевает использование стратегий рестриктивной ресусцитации и допустимой гипотонии, т.е. меньшего объема инфузионной терапии, что позволяет, в свою очередь:
1) уменьшить частоту и тяжесть дилюционной коагулопатии;
2) предотвратить «вымывание» свежих сгустков, герметизирующих поврежденные сосуды;
3) уменьшить воспалительный каскад (SIRS, ARDS), который усугубляется в ответ на экзогенное введение жидкостей.
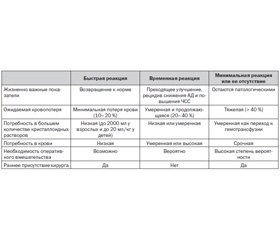
В повседневной практике оказания неотложной помощи при тяжелых травмах удобной и практичной является клиническая оценка степени кровопотери и реакции пациента на ресусцитацию согласно протоколу ATLS (табл. 1, 2) [1].
Целевое систолическое АД зависит от механизма травмы и составляет:
— 60–70 мм рт.ст. при проникающей травме;
— 80–90 мм рт.ст. при тупой травме без черепно-мозговой травмы (ЧМТ);
— 100–110 мм рт.ст. при тупой травме с ЧМТ (GCS 8 баллов).
Для первоначальной жидкостной реанимации у пациентов с травмами, при невозможности или отсутствии необходимости в ранней трансфузии препаратов крови, согласно стратегии Advanced Trauma Life Support рекомендовано использовать подогретые изотонические сбалансированные кристаллоидные растворы (растворы Рингера, Хартмана, стерофундин, йоностерил). Рандомизированные контролируемые испытания по сравнению эффектов разных растворов сбалансированных кристаллоидов на сегодняшний день отсутствуют.
Применение 0,9% раствора NaCl (физиологический раствор) на сегодняшний день ассоциируется со снижением системного сосудистого сопротивления, повышением частоты метаболического ацидоза, коагулопатией, острым повреждением почек, снижением спланхнического кровотока. Его нельзя использовать в большом объеме.
Начальный объем инфузии составляет от 250 до 1000–2000 мл, что включает в себя и жидкости, введенные до прибытия в центр травмы. Однако при внутривенной инфузии изотонических жидкостей только 1/3 объема остается во внеклеточном секторе и 1/4 в сосудистом русле. Остальная жидкость попадает в интерстициальное пространство и внутрь клеток, вызывая нарушения регуляторных механизмов и распространение воспалительного каскада. Это увеличивает отек и повреждение тканей и может привести к синдрому абдоминального компартмента, острому респираторному дистресс-синдрому, синдрому системного воспалительного ответа и другим потенциально разрушительным осложнениям.
При тупой травме рекомендуется больший объем инфузионной терапии, а при проникающей — его ограничение. Ограничение объема инфузии нецелесообразно при травме ЦНС. При проникающей травме рекомендуется применение методики малообъемной инфузии гипертоническими солевыми растворами.
Борьба с гипотермией подразумевает активное согревание пациента и использование теплых растворов. Гипотермия коррелирует с развитием коагулопатии, ацидоза, электролитных, гемодинамических нарушений и достоверным повышением вероятности летального исхода. Устойчивость или быстрый рецидив гипотермии, несмотря на все усилия по согреванию, должны вызывать подозрение на продолжающееся кровотечение. Выделяют: 1) пассивное внешнее согревание (удаление мокрой одежды, укрывание теплыми одеялами, увеличение температуры окружающей среды); 2) активное внешнее согревание (например, теплым воздушным потоком); 3) активное согревание внутреннего ядра организма (подогрев инфузионных растворов, крови и ее препаратов, увлажнение и согревание подаваемого кислорода).
Борьба с ацидозом и коагулопатией предполагает нормализацию перфузии органов и тканей [5], так, рН < 7,2 коррелирует со снижением сердечного выброса, развитием вазодилатации, гипотензии, аритмии. Ацидоз в сочетании с гипотермией усиливают гипокоагуляцию. Уровни дефицита оснований и лактата сыворотки считают надежными показателями перфузии. Они коррелируют с уровнем летальности при травме, и их используют для оценки качества реанимации. К использованию гидрокарбоната натрия для коррекции ацидоза прибегают после адекватной коррекции гиповолемии и в случае необходимости профилактики острого повреждения почек вследствие рабдомиолиза.
Развивающаяся на фоне инфузии жидкости дилюционная коагулопатия проявляется дисфункцией и снижением активности факторов свертывания и усугубляет первичную травматическую коагулопатию, что ассоциируется с 25–40 % летальных исходов у травмированных пациентов. Уменьшение тяжести коагулопатии и смертности от кровотечения при травме связано с использованием протоколов массивной трансфузии препаратов крови и более высокого соотношения плазмы и тромбоцитов при снижении объема инфузии кристаллоидных растворов в раннем посттравматическом периоде [3].
Для обнаружения посттравматической коагулопатии рекомендуют повторные измерения протромбинового времени, АЧТВ, уровней фибриногена и тромбоцитов. Тромбоэластографию рекомендуют для оценки коагулопатии и контроля гемостатической терапии.
Синтетические коллоидные растворы не имеют существенных преимуществ перед кристаллоидными, а также могут увеличить время кровотечения и потребность в аллогенной крови. В отношении использования синтетических коллоидов не прекращаются споры, особенно в связи с их негативным влиянием на функцию почек и гемостаз. Показано, что при проникающей травме повреждение почек чаще возникало в группе солевого раствора и в этих же случаях в большей степени в патологический процесс вовлекались другие органы. У пациентов с проникающей травмой потребность в инфузионной терапии была достоверно меньше в группе гидроксиэтилкрахмалов (ГЭК), чем у больных, которым назначался солевой раствор. Обнаружена лучшая стабилизация уровня лактата в первые 4 и 24 ч интенсивной терапии в группе ГЭК.
У пациентов с тупой травмой отсутствовала разница в объеме инфузионной терапии, но в случаях применения ГЭК увеличивалась потребность в препаратах крови и степень поражения почек [2].
Не удалось доказать целесообразность применения альбумина в качестве плазмозаменителя при тяжелой травме.
В Кокрановском обзоре 2013 г. сделан неутешительный вывод о том, что «нет никаких доказательств, полученных в рандомизированных контролируемых клинических испытаниях, что реанимация с помощью коллоидов по сравнению с кристаллоидами снижает риск смерти у больных с травмой, ожогами или после операции. Поскольку коллоиды не связаны с улучшением выживания и стоят дороже, чем кристаллоиды, трудно понять, как их дальнейшее использование у этих больных может быть оправдано вне контекста РКИ».
Однако применение коллоидов в допустимых дозах остается целесообразным при острой массивной кровопотере, если стандартная инфузионно-трансфузионная терапия не оказывает желаемого эффекта. Также особое внимание возможности инфузии коллоидов в допустимых дозах следует уделить при необходимости ограничения объема проводимой инфузии (риск кардиальной перегрузки, оказание военно-медицинской помощи на поле боя и во время транспортировки в стационар).
Считаем целесообразным привести основные положения Европейских рекомендаций 2013 г. в отношении интенсивной терапии кровотечения и коагулопатии при тяжелой травме [6].
Эритроциты. Рекомендуемый целевой уровень гемоглобина от 70 до 90 г/л (1С).
Кристаллоиды применяют для начальной инфузии при травматическом кровотечении (1В).
Коллоиды рекомендуют использовать в разумных пределах в конкретной ситуации (1В).
Гипертонические растворы рекомендуются у гемодинамически нестабильных пациентов с проникающей травмой туловища (2C).
Вазопрессоры рекомендуются для поддержания целевого АД при отсутствии ответа на инфузионную терапию (2C).
Инотропные препараты рекомендуются при дисфункции миокарда (2C).
Поддержание температурного гомеостаза: рекомендуют раннее применение мер по снижению потерь тепла и поддержанию нормотермии (1С).
Гипотермия 33–35 °С 48 ч применима у пациентов с ЧМТ при надежном контроле кровотечения (2C).
Транексамовая кислота должна быть введена как можно раньше после получения травмы в нагрузочной дозе 1 г в течение 10 минут, с последующей внутривенной инфузией 1 г за 8 часов (1A).
Уровень кальция необходимо контролировать и поддерживать в пределах нормы (не менее 0,9 ммоль/л) (1С).
СЗП и фибриноген: при массивном кровотечении рекомендуют введение СЗП в начальной дозе 10–15 мл/кг (1В) или фибриногена (1С). Оптимальное соотношение СЗП и эритроцитов по крайней мере 1 : 2 (2C).
Следует избегать использования СЗП у больных без существенного кровотечения (1В).
Использование препарата фибриногена и криопреципитата рекомендуется, если кровотечение сопровождается тромбоэластометрическими признаками функционального дефицита фибриногена или уровень фибриногена плазмы менее 1,5–2,0 г/л (1С).
Начальная доза фибриногена 3–4 г или криопреципитата 50 мг/кг (15–20 ЕД) (2C).
Уровень тромбоцитов рекомендуется поддерживать выше 50 · 109/л (1С) и выше 100 · 109/л у пациентов с продолжающимся кровотечением и ЧМТ (2C). Начальная доза 4–8 ЕД тромбоцитов (2C).
Концентрат протромбинового комплекса (октаплекс) рекомендуется для экстренного прерывания эффекта витамин К-зависимых пероральных антикоагулянтов (1В).
Концентрат протромбинового комплекса также рекомендуется пациентам с продолжающимся кровотечением и тромбоэластометрическими доказательствами замедленного начала коагуляции (2C).
Концентрат протромбинового комплекса (25–50 ЕД/кг) рекомендуется использовать при опасном для жизни кровотечении на фоне приема ривароксабана, апиксабана и эдоксабана (2C). Концентрат протромбинового комплекса не рекомендуется при пероральном приеме прямых ингибиторов тромбина, таких как дабигатран.
Использование рекомбинантного активированного фактора свертывания VII (rFVIIa) следует рассматривать, если сохраняется кровотечение и травматическая коагулопатия, несмотря на проведение других гемостатических мероприятий (2C). Не рекомендуется использование rFVIIa у пациентов с внутримозговым кровоизлиянием, вызванным изолированной травмой головы (2C).
После того как проблемы шока и кровотечения решены, акцент должен смещаться от Dаmage Control Resuscitation к целенаправленной инфузионной терапии. Достижение и поддержание адекватной тканевой перфузии и оксигенации является основой целенаправленной стратегии реанимации (табл. 3) [8].
Опыт оказания трансфузиологической помощи раненым из зоны АТО
С 9 мая по 31 декабря 2014 г. в ОКБ им. И.И. Мечникова оказана помощь 790 раненым в ходе АТО. Из них 189 раненым потребовалось проведение более 1000 трансфузий более 500 литров компонентов и препаратов крови от 1823 доноров:
— эритроциты — 239,6 литра;
— СЗП — 179,5 литра;
— тромбоциты — 35 доз;
— криопреципитат — 244 дозы;
— альбумин 10–20% — 49,4 литра.
Учитывая обширность раневой поверхности, массив поврежденных тканей, необходимость повторных оперативных вмешательств, мы стремились достичь целевого уровня гемоглобина, приближенного к 100 г/л. Соотношение эритроцитов и СЗП в случае массивной трансфузии стремились соблюдать равным 1 : 1. Использование тромбоконцентрата было ограничено технологическими вопросами его заготовки. В качестве донаторов факторов свертывания использовали криопреципитат и, в отдельных случаях, концентрат протромбинового комплекса (октаплекс). Частота встречаемости диспротеинемии обусловила высокую потребность в трансфузии 10–20% раствора альбумина. Характер боевой травмы (сочетанное повреждение полых органов, мягких тканей и скелета), сроки поступления в стационар (более суток после ранения) не позволили использовать методы кровосбережения аутокрови у этой группы пациентов.
В заключение представляем схему тактики инфузионно-трансфузионной терапии (рис. 1) при массивном травматическом кровотечении, переведенную и адаптированную нами из материалов семинара по инфузионной терапии и контролю волемического статуса (Зальцбург, 2014), опубликованных А.К. Богнат [12].
1. American College of Surgeons Committee on Trauma. Advanced trauma life support: student course manual. — 9th ed. — Illinois: American College of Surgeons, 2012.
2. Bunn F., Trivedi D., Ashraf S. Trusted evidence. Informed decisions. Better health. Colloid solutions for fluid resuscitation // Cochrane Database Syst. Rev. — 2008. — 1. — CD001319.
3. Cohen M.J., Kutcher M., Redick B. et al. Clinical and mechanistic drivers of acute traumatic coagulopathy // J. Trauma Acute Care Surg. — 2013. — 75 (1, Suppl. 1). — S40–S47.
4. Como J.J., Dutton R.P., Scalea T.M. et al. Blood transfusion rates in the care of acute trauma // Transfusion. — 2004. — 44(6). — 809–813.
5. Davenport R. Pathogenesis of acute traumatic coagulopathy // Transfusion. — 2013. — 53 (Suppl. 1). — 23S–27S.
6. Donat R. Spahn, Bertil Bouillon, Vladimir Cerny et al. Management of bleeding and coagulopathy following major trauma: an updated European guideline // Critical Care. — 2013. — 17. — R76.
7. Feinmana M. et al. Optimal fluid resuscitation in trauma: type, timing, and total // Curr. Opin. Crit. Care. — 2014. — 20. — 366–372.
8. Lamb С.M. et al. Damage Control Surgery in the Era of Damage Control Resuscitation // Br. J. Anaesth. — 2014. — 113(2). — 242–249.
9. Lira A., Pinsky M. Choices in fluid type and volume during resuscitation: impact on patient outcomes // Annals of Intensive Care — 2014. — 4. — 38.
10. Mark J. Midwinter, Tom Woolley. Resuscitation and coagulation in the severely injured trauma patient // Philos. Trans. R. Soc. Lond. B. Biol. Sci. — 2011. — 366(1562). — 192–203.
11. Spinella P.C. Warm fresh whole blood transfusion for severe hemorrhage: U.S. military and potential civilian applications // Crit. Care Med. — 2008. — 36 (7, Suppl.). — S340–5.
12. Материалы семинара по инфузионной терапии и контролю волемического статуса (Зальцбург, 2014). http://rusanesth.com/stati/intensivnaya-terapiya/kvintessencziya-seminara-po-infuzionnoj-terapii-i-kontrolyu-volemicheskogo-statusa-proshedshego-14-po-19.07.2014-v-zalczburge-avstriya.html.

/166/166.jpg)
/167/167.jpg)
/169/169.jpg)