Журнал «Медицина неотложных состояний» 4 (67) 2015
Вернуться к номеру
Современные возможности в хирургическом лечении обширных гемангиом у детей
Авторы: Вивчарук В.П., Пащенко Ю.В. - Харьковский национальный медицинский университет; Областная детская клиническая больница № 1, г. Харьков
Рубрики: Медицина неотложных состояний
Разделы: Клинические исследования
Версия для печати
В статье представлен анализ результатов лечения 415 детей с гемангиомами различных локализаций. Разработаны и предложены эффективные комбинированные методы лечения быстрорастущих гемангиом сложных анатомических локализаций. Данные методы сочетают парциальное иссечение с системной терапией либо другими способами локального воздействия на опухоль и компрессии путем имплантации силиконового экспандера в сочетании с давлением извне. Предложенные способы позволяют в большинстве наблюдений уменьшить объем опухоли, снизить интенсивность роста, а также добиться появления обратного развития с хорошим косметическим и функциональным результатом.
У статті наведено аналіз результатів лікування 415 дітей із гемангіомами різних локалізацій. Розроблені та запропоновані ефективні комбіновані методи лікування швидкозростаючих гемангіом складних анатомічних локалізацій. Дані методи поєднують парціальне висічення з системною терапією або іншими способами локального впливу на пухлину та компресії шляхом імплантації силіконового експандера в поєднанні з тиском ззовні. Запропоновані способи дозволяють в більшості спостережень зменшити обсяг пухлини, знизити інтенсивність росту, а також домогтися появи зворотного розвитку з добрим косметичним і функціональним результатом.
This article presents analysis of the results of treatment of 415 children with hemangiomas of various location. Effective combined methods of treatment of rapidly growing hemangiomas with difficult anatomical localization are developed and suggested. These methods bundle partial excision with systemic therapy or local therapy and compression by implantation of silicone expander with tight dressing. The provided methods of therapy allow, in the majority cases, decrease the volume of tumor, reduce rapid growth and achieve regression with great cosmetic and functional results.
гемангиомы, дети, комплексное лечение.
гемангіоми, діти, комплексне лікування.
hemangiomas, children, combined therapy.
Статья опубликована на с. 22-27
Введение
Вопросы тактики лечения гемангиом остаются крайне актуальными, что связано с многообразием их клинико-морфологических особенностей, локализации и распространенности [3, 9]. Возникает необходимость постоянного поиска эффективных методов лечения.
По-прежнему нет четких критериев выбора способа и сроков терапии, отвечающих всем требованиям реконструктивной и эстетической хирургии.
Гемангиомы новорожденных являются наиболее частыми новообразованиями этого периода и составляют от 1,1 до 10 % [3, 17]. Встречаются преимущественно у девочек, недоношенных и маловесных детей.
Гемангиомы образуются из гиперплазированного эндотелия капилляров и всего комплекса капиллярной стенки, инволютирующего на определенном этапе. Около 10 % из них носят деструктивный характер, обусловленный интенсивностью роста [1, 3, 4, 6, 8, 10, 12, 15–17].
Данные образования имеют характерное клиническое течение. Определяется выраженная цикличность развития: активный рост со 2–3-й недели до 6–8 месяцев жизни, плато с 4–6 месяцев с последующим обратным развитием с 6–9 месяцев до 7 лет. Полная регрессия наступает к 5–12 годам [5, 12, 17].
Частота спонтанной регрессии, по данным некоторых авторов, колеблется от 5–15 % [1, 4, 8, 10, 17] до 70–90 % случаев [12]. Практически у половины пациентов на месте регрессировавшей гемангиомы определяется нормальная кожа. У детей, имевших объемные опухоли, может оставаться избыток желтушной кожи, а при изъязвлении — рубцы, требующие оперативной коррекции [11].
Кроме способности к регрессии, гемангиомы характеризуются: преимущественной локализацией на лице (80 %), наличием «малых сосудистых меток» при рождении (20–25 %), наличием типичных зон расположения на лице (зоны слияния эмбриональных бугров), множественностью поражения (15–20 %) [5].
Характер роста, способность к самостоятельной регрессии определяют дифференцированный подход к лечению. При агрессивном росте в сложных анатомических локализациях (периорбитальная область, ушная раковина, язык, слизистая полости рта, половые органы и др.) выжидательная тактика или неадекватный выбор метода лечения могут привести к развитию тяжелых косметических дефектов и даже к возникновению критических состояний [1–3, 9, 12, 15, 16].
Предложено множество методов системного и локального воздействия на ткань гемангиомы, что свидетельствует о низком проценте эффективности отдельных лечебных мероприятий [3].
Системная фармакологическая терапия проводится кортикостероидами, рекомбинантным интерфероном, цитостатиками, b-адреноблокаторами. К локальным методам относятся криотерапия, электрокоагуляция, склерозирующая терапия, лазерная деструкция, рентгенотерапия, эмболизация питающих сосудов, компрессионная терапия, оперативное удаление. Хирургические методы остаются ведущими при возможности косметичного удаления [1, 3, 7, 9, 14, 16–19].
Наибольшие проблемы возникают при лечении больших кавернозных и комбинированных гемангиом сложных анатомических локализаций со склонностью к бурному росту.
Активный рост, развитие осложнений, явный косметический дефект затрудняют контакт и взаимопонимание между врачом и родителями маленького пациента. Это приводит к появлению противоречивых рекомендаций разных специалистов, что усиливает недоверие к возможностям современной медицины.
Целью нашей работы является улучшение косметических и функциональных результатов лечения обширных гемангиом сложных анатомических локализаций.
Материалы и методы
За период с 2009 по 2014 г. в стационаре Областной детской клинической больницы № 1 г. Харькова лечилось 415 детей по поводу гемангиом различных локализаций. Эти цифры не отражают истинного количества детей, получавших лечение, так как некоторые дети консультированы и получали терапию амбулаторно, а также в частных структурах. В возрасте до 1 года госпитализирован 321 ребенок, в возрасте старше 1 года — 94 ребенка. Основное количество больных составили девочки (68,3 %).
В 57 % случаев гемангиомы локализовались в области головы и шеи, 29 % — в области спины, груди, живота, ягодиц, 10 % — на конечностях, 4 % — в области половых органов. Множественные поражения отмечены в 5 % случаев. Осложнения гемангиом встречались в виде кровотечений (11 детей) и изъязвлений (19 детей), в том числе после лазеротерапии.
До начала лечения каждый ребенок проходил комплексное обследование, включающее клиническое, лабораторное, инструментальное, функциональное обследование, консультации смежных специалистов.
Проводились ультрасонография внутренних органов, нейросоноскопия, электрокардиография, радиологические методы исследования (рентгенография, компьютерная томография), морфологическое исследование всех удаленных опухолей.
Показания к различным способам лечения устанавливали, исходя из вида, локализации, размера и интенсивности роста гемангиомы.
Удаление гемангиом произведено 258 детям, из них парциально иссечены опухоли у 59 детей, у пяти детей применена оригинальная методика компрессионного лечения.
Для повышения эффективности давящего воздействия на ткань гемангиомы нами разработан способ, сочетающий компрессию и частичную деваскуляризацию опухоли.
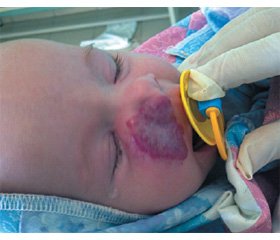
Методика заключается в следующем: выполняется разрез до собственной фасции длиной до 3–4 см. Опухоль отсепаровывается на всю площадь распространения (рис. 1). Между фасцией и тканью опухоли имплантируется силиконовый экспандер (рис. 2). Рана ушивается. В послеоперационном периоде накладывается давящая повязка. Длительность имплантации определяется сроками появления признаков регрессии. В данных случаях экспандер удален через 2–3 недели. Дети наблюдались до 12–36 месяцев. На месте гемангиом определялась рубцово-измененная кожа, движения в суставах в полном объеме. Данный способ наряду с компрессией обеспечивает дермотензию, что в последующем расширяет пластические возможности.
У 21 ребенка проведена глубокая криодеструкция, у 22 — осуществлялась перманентная компрессия (рис. 3, 4), у 6 — системная терапия преднизолоном, пропранололом — у 12, местная терапия кеналогом — у 38, и 53 ребенка находились под наблюдением. Самоизлечение отмечалось у 47 из 53 наблюдавшихся детей на протяжении нескольких лет.
Результаты лечения оценены как хорошие и удовлетворительные.
Результаты и обсуждение
Оперативное лечение выполнено у 258 детей. Основными критериями для радикального иссечения являлась возможность полного удаления опухоли с хорошим косметическим эффектом. Относительным показанием служило наличие осложнений.
Частичное иссечение гемангиомы произведено 59 детям. Показаниями к данному методу лечения явились:
— объемные образования с дефицитом пластического материала для закрытия дефекта;
— локализация опухоли в анатомически сложных областях;
— наличие наружного и внутреннего компонентов опухоли;
— агрессивный рост гемангиомы при неэффективности других методов лечения.
В 27 случаях гемангиома локализовалась в области носа, переносья и параорбитально, в 7 случаях — циркулярно расположенная в области предплечья, некоторые с изъязвлением, 25 — в лобно-теменной области (рис. 5–12).
В большинстве случаев в послеоперационном периоде дополнительного лечения не потребовалось, наблюдалась регрессия гемангиомы.
В 11 случаях потребовались комбинированное лечение склерозирующими препаратами и криовоздействие и в 2 случаях — сочетание с системной терапией пропранололом в связи с продолжающимся ростом опухоли. Осложнений не наблюдалось.
Положительный результат характеризовался отсутствием агрессивного роста опухоли и появлением признаков обратного развития.
Результаты лечения прослежены на протяжении от 6 месяцев до 5 лет.
Полное излечение с хорошим косметическим эффектом достигнуто у 87 % детей.
В пяти случаях у детей с объемными гемангиомами области плечевых суставов, локализация которых затрудняла наложение компрессионной повязки, положительный косметический и функциональный результат дал предложенный метод разнонаправленной компрессии (рис. 13).
Данный метод позволил уменьшить объем опухоли, создать «запас» пластического материала для возможных последующих оперативных вмешательств.
У 38 детей с локализацией гемангиом в периорбитальной области, в области носогубного тре–угольника с успехом использована местная инфильтрация кеналогом. В большинстве из этих случаев достигнута стабилизации роста опухоли, а в некоторых — полная регрессия.
У 18 детей с агрессивным ростом гемангиом проводилось системное воздействие (преднизолон, пропранолол).
При применении пропранолола отмечен явный положительный эффект при отсутствии побочных явлений, характерных для гормонотерапии (рис. 14, 15).
Наш опыт лечения обширных, быстрорастущих гемангиом сложных анатомических локализаций позволяет считать, что комбинированное лечение, сочетающее парциальное иссечение с консервативной терапией, а также частичную деваскуляризацию с разнонаправленной компрессией, является весьма перспективным, так как позволяет в большинстве наблюдений уменьшить объем опухоли, снизить интенсивность роста, а также добиться появления обратного развития с хорошим косметическим результатом.
Лечение детей с гемангиомами — удел высокоспециализированных хирургических стационаров, имеющих квалифицированные кадры и сертифицированные отделения реанимации и интенсивной терапии. При этом опыт врача является определяющим в достижении хорошего косметического эффекта.
1. Буторина А.В., Буторина А.В., Шафранов В.В. Современное лечение гемангиом у детей // Лечащий врач. — 1999. — № 5. — С. 61-64.
2. Головатюк Л.Е. Свободная кожная пластика при лечении гемангиом у детей до года: Автореф. дис... на соиск. уч. ст. канд. мед. наук: спец. № 14777 «хирургия». — Одесса, 1970. — 15 с.
3. Кожевников Е.В., Маркина Н.В., Кожевников В.А. и др. Диагностика и лечение обширных комбинированных гемангиом и гемангиом сложной анатомической локализации у детей // Детская хирургия. — 2009. — № 6. — С. 31-34.
4. Ленюшкин А.И. Лечение сложных гемангиом у детей: Материалы Всесоюзного симпозиума детских хирургов в г. Ивано-Франковске, 15–16 апр. 1986 г. — М., 1987. — С. 100.
5. Надточий А.Г., Рогинский В.В., Григорьян А.С. и др. Почему «детская и врожденная гемангиомы» не являются сосудистой опухолью? / Статьи к XXI Европейскому конгрессу ассоциации черепно-челюстно-лицевой хирургии, 11–15 сентября 2012 г., Дубровник, Хорватия // Стоматология. — 2012. — Специальный выпуск. — С.11-16.
6. Рогинский В.В., Кузьменкова О.Л., Близнюков О.П. и др. Диагностика и клинико-морфологическая характеристика гиперплазии кровеносных сосудов у детей в челюстно-лицевой области / Статьи к XXI Европейскому конгрессу ассоциации черепно-челюстно-лицевой хирургии, 11–15 сентября 2012 г., Дубровник, Хорватия // Стоматология. — 2012. — Специальный выпуск. — С. 17-26.
7. Солдатский Ю.Л., Шехтер А.Б., Понкратенко А.Б., Малышев В.Н. Изучение криовоздействия и лазерной деструкции на экспериментальную модель сосудистой опухоли человека // Вестник отоларингологии. — 1995. — № 2. — С. 10.
8. Шафранов В.В., Кожевников В.А. Комбинированное лечение гемангиом и доброкачественных образований кожи у детей: Метод. рек. для врачей — дет. хирургов, дерматологов, онкологов, косметологов / Росс. гос. мед. ун-т, Алтайск. гос. мед. –ун-т. — М., 1994. — 13 с.
9. Шафранов В.В., Тен Ю.В., Куров Н.В. и др. Комбинированное лечение кавернозных гемангиом у детей // Детская хирургия. — 1987. — № 8. — С. 8-11.
10. Шафранов В., Буторина А. Спонтанный регресс гемангиом у детей // Врач. — 1997. — № 4. — С. 16-17.
11. Шафранов В., Буторина А. Лечение гемангиом у детей // Врач. — 1996. — № 9. — С. 17-18.
12. Aresman Robert M., Daniel A. Bambin, Stephen Almond P. Pediatric surgery. — Georgetown, Texas, U.S.A.: Landes bioscience, 2000. — 464 p.
13. Ashcraft K.W., Holcomb G.W., Murphy J.P. Pediatric surgery. — 4th ed. — Philadelphia: Еlsevier saunders, 2005. — 1163 p.
14. Bigorre M., Van Kien A.K. Beta-blocking agent for treatment of infantile hemangioma // Plast. Reconstr. Surg. — 2009. — Vol. 123. — Issue 6. — Р. 195-196.
15. Greenberger S., Boscolo E., Adin I. et al. Corticosteroid Suppression of VEGF-A in Infantile Hemangioma-Derived Stem Cells // N. Engl. J. Med. — 2010. — Vol. 362. — P. 1005-1013.
16. Grosfeld J.L., O’Neill J.A., Fonkalsrud J.E.W., Coran A.G. Pediatric surgery: in 2 v. — 6th ed. — Philadelphia: Mosby elsevier, 2006. — Vol. 2. — P. 1141-2146.
17. Holcomb G.W., George Whitfield Holcomb III, J. Patrick Murphy. Ashkraft’s Pediatric Surgery. — 5th ed. — Philadelphia: Saunders elsevier, 2010. — 1101 p.
18. Holmes W.J., Mishra A., Gorst C., Liew S. Propranolol as First-Line Treatment for Infantile Hemangiomas // Plastic & Reconstructive Surgery. — January 2010. — Vol. 125. — Issue 1. — Р. 420-421.
19. Siegfried E.S., Keenan W.G., Saadeh Al-Jureidini. More on Propranolol for Hemangiomas of Infancy // N. Engl. J. Med. — 2008. — Vol. 359. — P. 2846-2847.

/24/24.jpg)
/25/25.jpg)
/26/26.jpg)