Журнал «Медицина неотложных состояний» 4 (67) 2015
Вернуться к номеру
Кишкова кровотеча як ускладнення панкреатиту
Авторы: Цюк І.І., Гаращук Т.М., Яцків І.З. — Комунальний заклад Львівської обласної ради «Львівське обласне бюро судово-медичної експертизи»
Рубрики: Медицина неотложных состояний
Разделы: Справочник специалиста
Версия для печати
У статті наведено випадок товстокишкової кровотечі як ускладнення хронічного алкогольного панкреатиту в молодого чоловіка. На нашу думку, патологічний процес перебігав так: хронічна алкогольна інтоксикація, куріння — розвиток хронічного панкреатиту — псевдокіста головки підшлункової залози — кровотеча в просвіт кісти — розрив псевдокісти підшлункової залози — кровотеча між листками очеревини та в позаочеревинний простір — утворення нориці в брижі товстого кишечника — перфорація стінки попереково-ободової кишки — масивна кровотеча в просвіт товстого кишечника — летальний кінець.
В статье приведен случай толстокишечного кровотечения как осложнения хронического алкогольного панкреатита у молодого мужчины. По нашему мнению, патологический процесс протекал следующим образом: хроническая алкогольная интоксикация, курение — развитие хронического панкреатита — псевдокиста головки поджелудочной железы — кровотечение в просвет кисты — разрыв псевдокист поджелудочной железы — кровотечение между листками брюшины и во внебрюшинное пространство — образование свища в брыжейке толстого кишечника — перфорация стенки поперечно-ободочной кишки — массивное кровотечение в просвет толстого кишечника — летальный исход.
The article presents a case of colonic bleeding as a complication of chronic alcoholic pancreatitis in a young man. In our opinion, the pathological process ran as follows: chronic alcohol intoxication, smoking — the development of chronic pancreatitis — pseudocyst in the head of the pancreas — bleeding into the lumen of the cyst — rupture of pancreatic pseudocyst — bleeding between abdominal layers and into extraperitoneal space — fistula formation in the mesocolon — perforation in the wall of the transverse colon — massive bleeding into the lumen of the colon — fatal outcome.
Статья опубликована на с. 113-117
Вступ
Гострий панкреатит — це тяжкий запальний процес, що, як правило, супроводжується некрозом ацинарної тканини та жирової клітковини, що оточує підшлункову залозу. Якщо одночасно макроскопічно визначається геморагічне просякнення некротизованої тканини залози, то використовують такі терміни: «гострий геморагічний панкреатит», «панкреонекроз» тощо. З клінічної точки зору ці назви відображають найбільш тяжку форму гострого панкреатиту.
У європейських країнах більше ніж 80 % спостережень гострого панкреатиту пов’язані або із наявністю жовчнокам’яної хвороби, або з алкоголізмом. При обох станах панкреонекроз виникає внаслідок ушкодження екскреторних проток залози, оскільки при цих станах відмічаються перидуктальне запалення та некроз.
Крім жовчних каменів і алкоголю, у патогенезі гострого панкреатиту можуть відігравати важливу роль ішемія ацинарної тканини при тромбозі, тромбоемболії гілок черевної і верхньої брижейкової артерії; медикаментозні ушкодження ацинарних клітин, викликані різноманітними антибактеріальними препаратами, естрогенами та діуретичними засобами; глистяна інвазія в панкреатичну протоку (Ascaris lumbricoides і Chlonorchis sinensis) тощо.
У структурі захворюваності органів шлунково-кишкового тракту хронічний панкреатит становить від 5,1 до 9 %, а у загальній клінічній практиці — від 0,2 до 0,6 %. За останні 30 років відмічається загальносвітова тенденція до збільшення захворюваності на гострий та хронічний панкреатит більше ніж у 2 рази. Якщо в 80-ті роки минулого століття частота хронічного панкреатиту становила 3,5–4,0 на 100 тис. населення в рік, то в останнє десятиліття спостерігається неухильне зростання частоти захворювань підшлункової залози, що вражають щорічно 8,2–10 людей на 100 тис. населення земної кулі, а у Європі — відповідно 25,0–26,4 випадку на 100 тис. населення.
У розвинутих країнах хронічний панкреатит помітно «помолодшав»: середній вік із моменту встановлення діагнозу знизився із 50 до 39 років, серед захворілих на 30 % збільшилась частка жінок; первинна інвалідизація хворих сягає 15 %. Вважається, що ця тенденція пов’язана з погіршенням екологічної ситуації, збільшенням вживання алкоголю, у тому числі низької якості, зниженням якості харчування та загального рівня життя. Частота захворюваності постійно зростає і за рахунок покращення методів діагностики, появи останнім часом нових методів візуалізації підшлункової залози з високою роздільною здатністю, що дозволяє виявити хронічний панкреатит на більш ранніх стадіях розвитку.
Етанол викликає спазм сфінктера Одді, у результаті чого виникає внутрішньопротокова гіпертензія і стінки проток стають проникними для ферментів. Останні активуються під дією лізосомальних гідролаз, запускаючи автоліз тканини підшлункової залози. Так, у дослідженнях R. Laugier і співавторів (1998 р.) у хворих на алкогольний хронічний панкреатит зрошення ділянки великого дуоденального соска розчином етанолу призводило до значного підвищення базального тиску в протоці підшлункової залози, що ускладнювало відтік панкреатичного секрету. Під впливом алкоголю змінюється і якісний склад панкретичну соку, у якому міститься надлишкова кількість білка і низька концентрація бікарбонатів. У зв’язку із цим створюються умови для випадання (осадження) білкової преципітації у вигляді пробок, що згодом кальцинуються і обтурують панкреатичні протоки. У склад пробок входять різні білки: травні ферменти, глікопротеїни, кислі мукополісахариди, а також літостатин (специфічний «білок панкреатичних каменів» — pancreatic stone protein (PSP)). Преципітація карбонату кальцію в пробках призводить до утворення внутрішньопротокових кальцинатів. Даний механізм пояснюють наявністю часто регресуючої кальцифікації паренхіми підшлункової залози та конкрементів панкреатичних проток (вірсунголітіаз) у хворих на алкогольний хронічний панкреатит, а також частий розвиток таких ускладнень, як псевдокісти та панкреонекроз. Етанол порушує синтез фосфоліпідів клітинних мембран, викликаючи підвищення їх проникності для ферментів. Етанол пригнічує біоенергетичні процеси в клітинах, зменшує їх стійкість до ушкоджувальних впливів і пришвидшує некротичний процес. Первинним метаболітом алкоголю є оцтовий альдегід, що справляє на клітину значно більший токсичний вплив, ніж власне етанол. Крім того, алкоголь і продукти його метаболізму знижують активність ферменту оксидази і призводять до утворення вільних радикалів, відповідальних за розвиток некрозу і запалення з наступним фіброзуванням і жировим перетворенням тканини підшлункової залози. Етанол сприяє фіброзу дрібних судин із порушенням мікроциркуляції.
Ранні кровотечі виникають у перші кілька діб захворювання. Вони є наслідком утворення ерозій на слизовій оболонці шлунка, а іноді товстого кишечника. Кровотечі бувають не масивними, припиняються після застосування гемостатичних препаратів.
Більш небезпечними є пізні кровотечі, що виникають при гнійних ускладненнях гострого панкреатиту. Вони ускладнюють панкреонекроз, погіршуючи стан хворого. Іноді це відбувається навіть у дуже пізні терміни (до 200 діб від початку захворювання) і можуть призвести до смерті хворого.
Кровотечі може передувати підвищення температури тіла до 38–38,5 °С при відсутності інших ознак загострення запального процесу. Кровотеча може відбутися в норицю, у післяопераційну рану, якщо вона не загоїлася, у черевну порожнину або при утворенні внутрішньої нориці — у шлунково-кишковий тракт.
Для лікування пізніх кровотеч, що ускладнюють гострий панкреатит, користуються звичайними гемостатичними препаратами, однак їх ефективність дуже низька. Кровотеча частіше виникає при ерозії великої судини — селезінкової вени чи артерії, шлунково-дванадцятипалої чи лівої шлункової артерії тощо, перев’язати їх дуже тяжко з технічних причин, такі спроби безуспішні: лігатура, що накладена на судину в гнійній рані, через кілька діб прорізується, і кровотеча рецидивує.
Клінічний випадок
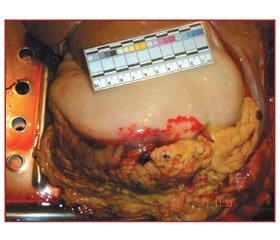
Чоловік І., 27 років, житель одного із сіл Сколівського району. Як відомо із катамнезу, зловживав алкоголем, курив, харчувався нерегулярно. Із супровідного листка екстреної медичної допомоги: «Зі слів хворого, почалася раптова біль у шлунку з нудотою та блюванням о 06:00 10 грудня 2014 року, що майже не припинялась. З 15:00 приєдналися кров’янисті випорожнення. Лікувальні заходи проведені бригадою ШМД: час — 22:50, АТ — 130/100 мм рт.ст., пульс — 74 за хвилину. Температура 36,0 °С. О 22:52 стан раптово погіршився, почалося блювання світлим вмістом шлунка, через одну хвилину настали втрата свідомості і судоми. Артеріальний тиск не визначався. Пульс на сонних та периферійних судинах не визначався. Проводили реанімаційні заходи: о 22:54 — непрямий масаж серця та ШВЛ за допомогою мішка Амбу. Мобілізувати периферичну вену не вдалося. Введено: мезатон 2,0 п/ш, кофеїн 2,0 п/ш, кордіамін 4,0 в/м. ШВЛ та непрямий масаж серця проводилися протягом 30 хвилин, ефекту не дали. Зіниці рівновеликі, широкі, фотореакція відсутня, дихання відсутнє, тони серця не вислуховуються. Пульсація на магістральних судинах відсутня. 10 грудня 2014 року о 23:26 констатована смерть. До приїзду ЕМД фельдшером ФАП введено етамзилат і дицинон. Попередній діагноз швидкої медичної допомоги: гострий живіт. Кишкова кровотеча. Смерть у присутності бригади. Після огляду та дослідження лікарем — судово-медичним експертом встановлено: труси на трупі забруднені рідкою кров’ю та згустками крові. Усі шкірні покриви трупа виражено бліді. Трупні плями у вигляді острівців, слабо виражені. Сполучні оболонки очей рівномірно бліді, без крововиливів. Кайма губ бліда. Слизова оболонка ротової порожнини рівномірно бліда. Живіт на рівні грудної клітки. Ділянки відхідника, промежини, міжсідничної складки та внутрішніх квадрантів обох сідниць забруднені рідкою кров’ю та згустками. Задній прохід зімкнутий, сфінктер затиснутий, слизова оболонка бліда, гемороїдальні вузли не виступають. При зовнішньому дослідженні тілесних ушкоджень не виявлено. Є пігментні «плями курця» у вигляді жовто-золотистої шкіри на долонній поверхні нігтьових фаланг першого та другого пальців правої кисті. Товщина підшкірно-жирового шару на грудях до 1 см, на животі — до 2 см. М’язи шиї грудей і живота рівномірного забарвлення, без крововиливів. Очеревина волога, прозора, блискуча, без зрощень. Відмічаються розлитий червоний крововилив у ділянці великої кривизни шлунка по краю великого сальника (рис. 1) розмірами 10,0 x 2,5 см та множинні крововиливи у великий сальник по усьому його периметру (рис. 2–4). Великий сальник товщиною до 5 см, тяжкий, дифузно-просякнутий кров’ю, вкриває петлі кишечника, містить жирову клітковину в незначній кількості. У черевній порожнині зрощень та сторонньої рідини нема. Шлунок заповнений, роздутий, блідо-сірого кольору. Петлі тонкого кишечника роздуті, бліді, сірого-рожевого кольору, у нижніх відділах клубової кишки через стінку кишечника просвічується бурий рідкий вміст. Петлі усього товстого кишечника наповнені, розширені, через їх стінки просвічується рідкий темно-червоний вміст. Брижа товстого кишечника у ділянці попереково-ободової кишки потовщена до 3 см, між листками вісцеральної очеревини просвічуються темно-червоні згустки крові, що займають брижу, сягаючи кишкової трубки, на розрізі відмічається розшарування листків очеревини гематомою. Легені виражено-бліді, спалися, заповнюють плевральні порожнини в середньому на 1/4, куполи діафрагми підняті до гори, праворуч — до рівня третього ребра, а ліворуч — до рівня четвертого. Сторонньої рідини та зрощень у плевральній порожнині не виявлено. Внутрішні органи розміщені правильно. Мигдалики бліді, крипти їх вільні. Просвіти трахеї і великих бронхів прохідні, слизова оболонка їх виражено-бліда, чиста. Пратрахеальні лімфовузли звичайної форми та розмірів. Легені виражено бліді, знекровлені, м’якої консистенції, з чорною сіткою пігменту на поверхні, легеневі судини та бронхи вистоять над поверхнею розрізу. Вага правої легені 260 грамів, лівої легені — 225 грамів. Серце розміром 10,5 x 8 x 5 см, вагою 326 грамів, епікард однорідний із вираженою судинною сіткою. М’яз серця на дотик щільний, на розрізі коричнево-червоний, неоднорідного забарвлення, із світлими ділянками у товщі лівого шлуночка та міжшлуночкової перегородки. Товщина м’яза лівого шлуночка 1,6 см, правого шлуночка — 0,4 см. Внутрішня поверхня серця темно-червона, однорідна, у його порожнинах — у правих відділах є червоні згустки у невеликій кількості, у лівих відділах — порожньо. Периметр мітрального клапана 10 см, стулки його еластичні, тонкі. Периметр тристулкового клапана 12 см, стулки його еластичні, тонкі. Коронарні артерії серця еластичні та прохідні без звужень по всій довжині. Сосочкові м’язи та хорди без крововиливів та патологічних змін. Периметр аорти над клапанами 6 см, її клапан має три стулки змикання, яких достатньо, стулки еластичні. Устя коронарних артерій прохідні, не звужені. Внутрішня поверхня аорти гладка, блідо-жовта у всіх відділах, містить сліди рідкої крові. Нижня порожниста вена містить сліди рідкої крові на стінках. Периметр легеневої артерії над клапанами 6,5 см, клапан її має три стулки змикання, яких достатньо, стулки еластичні. Внутрішня поверхня легеневої артерії блідо-жовта, у її порожнині є дрібні червоні згустки. Селезінка розміром 10 x 5 x 3 см, вагою 120 грамів, поверхня її зморщена, дуже бліда, капсула тонка, на розрізі її тканина вишневого кольору, дає малий зскрібок на секційний ніж. Стравохід прохідний, слизова оболонка його блідо-сіра, поздовжньо-складчаста, у просвіті вмісту нема. Шлунок цілий, містить невелику кількість жовтого пінистого слизу на стінках, його слизова оболонка складчаста, бліда, по великій кривизні складки слизової оболонки набряклі, фіолетово-рожевого кольору. У дванадцятипалій кишці є аналогічний шлунковому вміст на стінках. У просвіті та на стінках тонкого кишечника є жовтий слиз у невеликій кількості, стінки кишки бліді, у клубовій кишці є жовто-зелений хімус, у нижньому відділі клубової кишки, на 10 см від ілеоцекального з’єднання, є змінена рідка кров вишневого кольору. Слизова оболонка товстої кишки виражено бліда, утворює гаустри. У просвіті сліпої кишки є згусток яскраво-червоної крові об’ємом 300 см3, у всіх інших відділах товстого кишечника є згустки крові темно-червоного забарвлення загальним об’ємом до 300 см3. У середній частці попереково-ободової кишки, з боку брижі, наявний повний дефект її стінки округлої форми діаметром 1 см (рис. 5), зі скошеними краями, що поєднується з гематомою у брижі товстого кишечника, слизова оболонка усіх інших відділів товстого кишечника не змінена, бліда. Підшлункова залоза стрічкоподібної форми, ущільнена, на розрізі сіро-жовта, залозиста тканина місцями заміщена на жирову, є кулястий крововилив у головці підшлункової залози діаметром 2 см, у вигляді згустка, що поєднується із сальниковою сумкою. У сальниковій сумці є згусток крові із горбистою поверхнею у вигляді осумкованої гематоми об’ємом 200 см3. Печінка розміром 26,5 x 19 x 13 x 12 см, поверхня її гладка, світло-коричнево-жовта, передній край праворуч заокруглений, ліворуч загострений. Вага печінки 1500 грамів. Тканина печінки на розрізі щільна, світло-коричнева, видимі жовчні шляхи та судини на розрізі прохідні, тканина виражено малокрівна. Жовчний міхур цілий, у його порожнині є біля 20 см3 темної в’язкої жовчі. Слизова оболонка жовчного міхура оксамитова, коричнево-зелена. Розітнуто загальну жовчну протоку та панкреатичну протоку, у їх просвітах вмісту не виявлено, їх стінки набряклі, просвіти звужені. Нирки виражено бліді, знекровлені. Фіброзна капсула знімається легко, поверхня нирок гладка, однорідного забарвлення, на розрізі їх тканина з чіткою анатомічною структурою, пірамідки оконтуровані. Жирова капсула нижнього полюса правої нирки просякнута кров’ю, набрякла, драглиста. Внутрішня поверхня м’яких покривів голови бліда, однорідного забарвлення. Кістки склепіння черепа цілі, на розпилі товщиною від 0,8 до 0,5 см. Тверда мозкова оболонка ціла, бліда, з кістками черепа не зрощена, у її синусах міститься рідка кров темно-червоного кольору, над нею та під нею крововиливів не виявлено. Вага головного мозку 1525 грамів. М’які мозкові оболонки виражено бліді, набряклі, судини їх порожні. Речовина головного мозку на дотик щільна, на розрізі стікають поодинокі краплини червоного кольору, межа між білою і сірою речовиною виражена добре, у шлуночках мозку міститься невелика кількість прозорої рідини, судинні сплетіння бокових шлуночків фіолетового кольору мають вигляд грон винограду. Мозочок, довгастий мозок, вароліїв міст нормальної анатомічної будови. Судини основи мозку еластичні, напівпрозорі, на розрізах складаються. Кістки основи черепа після відділення твердої мозкової оболонки цілі. При внутрішньому дослідженні тілесних ушкоджень не виявлено. Судово-токсикологічною експертизою крові із трупа І. спиртів не виявлено. Судово-гістологічною експертизою вивчено зрізи частин органів. Головний мозок — судини речовини та фрагментів м’яких оболонок помірного кровонаповнення. Периваскулярні та перицелюлярні простори помірно розширені. Мозочок — судини нерівномірного кровонаповнення. М’які мозкові оболонки розволокнисті, у товщі вогнищеві крововиливи із розсіяних еритроцитів із домішком поодиноких елементів білої крові. Судини повнокрівні. Серце — інтрамуральні судини нерівномірного кровонаповнення. Розрихлення строми. Стінка вінцевої судини без особливостей.
Бронхи з лімфатичним вузлом — судини помірного кровонаповнення. Десквамація бронхіального епітелію. Повнокрів’я судин та незначні антракотичні відкладання у товщі прилеглого лімфатичного вузла. Печінка — судини портальних трактів помірного кровонаповнення. Гепатоцити в стані великокраплинної жирової вакуолізації. Дифузна паренхіма інфільтрована розсіяними лейкоцитами. Селезінка помірного кровонаповнення. Нирки — судини кіркового та мозкового шарів повнокрівні, епітелій канальців з явищами мутного набухання, епітелій окремих канальців містить зерна бурого пігменту. Надниркова залоза — повнокров’я мозкового шару. Підшлункова залоза — повнокрів’я судин. Часточкова будова органа порушена за рахунок дифузного розростання та заміщення сполучною і жировою тканиною строми та паренхіми, великих ділянок некрозів паренхіми з крововиливами із гемолізованих еритроцитів та густою інфільтрацією нейтрофільними лейкоцитами та їх уламками в зоні та перифокально, накопиченням глибок золотистого пігменту на поверхні. Вогнища круглоклітинної інфільтрації у стромі, перидуктальний склероз, кистозне розширення окремих проток. По краю зрізу тромботичні маси змішаної будови.
/116/116.jpg)
Товста кишка — судини повнокрівні. У кількох ділянках слизовий шар знекротизований, решта шарів густо інфільтровані нейтрофільними лейкоцитами та продуктами їх розпаду, вогнищеві крововиливи із гемолізованих еритроцитів у товщі підслизового та м’язового шарів, грудки гемосидерину інтра- та екстрацелюлярно. Набряк строми всіх шарів. Підсумки: гнійно-геморагічний панкреонекроз. Гнійно-некротичне запалення та крововиливи у товщі товстого кишечника. Вогнищеві геморагії в м’яких оболонках головного мозку. Серозний гепатит. Стеатоз печінки. Дистрофічні зміни нирок. Повнокрів’я внутрішніх органів». Було встановлено судово-медичний діагноз: І. Основне захворювання: гнійно-геморагічний панкреонекроз: крововилив у ділянку головки підшлункової залози з утворенням гематоми діаметром 2 см. ІІ. Ускладнення основного захворювання: розрив гематоми підшлункової залози, кровотеча у сальникову сумку, розшарування дублікатури очеревини, розрив стінки попереково-ободової кишки, кишкова кровотеча (свіжа кров і згустки крові у просвітах нижнього відділу клубової кишки і всіх частин товстого кишечника (близько 600 см3), кров’янисті виділення з ануса). Дистрофічні зміни нирок. ІІІ. Супутні захворювання: серозний гепатит. Гіпертрофія міокарда (вага серця 326 грамів, товщина стінки лівого шлуночка 1,6 см, правого шлуночка — 0,4 см).
Особливості перебігу та обговорення даного випадку
Діагностика кишкової кровотечі, обумовленої надходженням крові у просвіт товстого кишечника через перфоративний отвір на його стінці, є непростим завданням. Правильний діагноз можна встановити кількома способами: при комп’ютерній томографії з болюсним підсиленням або УЗД у допплерівському режимі, при колоноскопії за умови, якщо на момент огляду виявляється кров, що надходить із перфоративного отвору. Однак при відсутності підозри в плані виявлення кровотечі навіть встановлення патогномонічних симптомів, характерних для цього ускладнення панкреатиту, не сприяє правильній діагностиці, як було описано в даному спостереженні. Правильний діагноз не був установлений через пізнє звернення хворого по медичну допомогу, нехтування поганим самопочуттям, низьку самосвідомість, вживання алкоголю.
При ретроспективній оцінці описаної клінічної ситуації ми дійшли до висновку, що причиною кишкової кровотечі було утворення нориці між гематомою в головці підшлункової залози та просвітом товстого кишечника. Тактика лікування цього казуїстичного ускладнення хронічного панкреатиту передбачає проведення гемостатичної терапії та оперативного втручання, спрямованого на усунення ускладнень хронічного панкреатиту. Таким чином, при наявності у хворого із кишковою кровотечею даних за хронічний панкреатит необхідний цілеспрямований пошук — КТ, УЗД, ангіографія, ендоскопічне дослідження на висоті кровотечі. Успіх діагностики та лікування цього рідкісного ускладнення можливий лише при спільній роботі кваліфікованих абдомінальних хірургів, спеціалістів променевої діагностики, ендоваскулярних хірургів.
1. Пальцев М.А., Аничков Н.М. Патологическая анатомия. Т. 2, часть 1. — М.: Медицина, 2001. — С. 696-706.
2. Робин А. Кук, Брайен Стеварт. Цветной атлас патологической анатомии. — Москва: Логосфера, 2005. — С. 108-109.
3. Кригер А.Г., Кармазановский Г.Г., Цыганков В.Н., Королев С.В., Солодкий А.В., Вертшева Н.В., Петрушин К.В. Кишечное кровотечение при хроническом панкреатите. Хирургия // Журнал им. Н.И. Пирогова. — 2012. — 2. — С. 74-77.
4. Васильев Ю.В. Хронический панкреатит: диагностика, лечение / Ю.В. Васильев // Межд. мед. журн. — 2006. — № 4. — С. 63-68.
5. Данилов М.В., Зурабиани В.Г. Тактика лечения осложненных псевдокист поджелудочной железы // Эксперим. и клин. гастроэнтерол. — 2011. — № 7. — С. 53-58.
6. Маев И.В., Казюлин А.Н., Кучерявый Ю.А. Хронический панкреатит. — 2004.
7. Кучерявый Ю.А., Маев И.В., Петрова Н.В. и др. Хронический панкреатит в свете последних открытий в молекулярной генетике // Клин. перспект. гастроэнтерол, гепатол. — 2012. — 4. — 3-10.

/115/115.jpg)