Статья опубликована на с. 120-127
В настоящее время одной из наиболее значимых проблем в профессиональной пульмонологии является поздняя постановка диагноза профессионального заболевания бронхолегочной системы (пневмокониоз, хронический пылевой бронхит, профессиональная хроническая обструктивная болезнь легких) и, как следствие, запоздалое лечение, прогрессирование вентиляционных и гемодинамических нарушений, развитие кардиопульмональной недостаточности, хронического легочного сердца с его последующей декомпенсацией [1, 2].
Обострение данной проблемы нередко обусловливают недостаточное внимание к своему здоровью лиц, работающих в условиях воздействия промышленных аэрозолей фиброгенной и/или химической природы, и особенность клинического течения данных заболеваний, которые долгие годы могут проявляться только одним симптомом — кашлем, которому больные не придают значения, а рентгенологическое обследование, являющееся основой диагностики пылевых заболеваний легких, не проводится или в силу устаревших методик является малоинформативным [3]. Врачи же нередко недооценивают тяжесть течения профессиональных заболеваний легких. Еще одним объяснением является отсутствие бронхиальной обструкции в начальных стадиях профессиональных заболеваний легких, а также недостаточная разрешающая способность применяемых аппаратов для исследования функции внешнего дыхания [4].
В настоящее время наиболее достоверной и общепринятой методикой исследования функции внешнего дыхания является регистрация и анализ кривых «поток — объем», осуществляемых при помощи микропроцессорной техники. Компьютерная пневмотахография в сочетании с компьютерной обработкой результатов исследования позволяет повысить достоверность исследований, снизить нагрузку на врача функциональной диагностики, хранить в памяти архивные материалы обследования больного в разных режимах, проводить сравнение должных и фактических величин [5].
Материалы и методы
Для оценки выраженности вентиляционных нарушений и их соотношения с клиническими данными при пылевых заболеваниях легких (различной степени тяжести хронический пылевой бронхит, силикоз и пневмокониоз от воздействия сварочных аэрозолей) проведено комплексное исследование функции внешнего дыхания у 27 человек с первой стадией хронического пылевого бронхита, 39 — со второй стадией хронического пылевого бронхита, 56 — с первой стадией силикоза (преимущественно интерстициальная форма, рентгенологическая характеристика процесса соответствовала категориям от s1 до u2), 31 человека с пневмокониозом от воздействия сварочных аэрозолей (преимущественно узелковая форма, рентгенологическая характеристика процесса соответствовала категориям р1, р2, q1, q2) (табл. 1). Полученные результаты сравнивали с данными 60 здоровых людей, а также доноров ГУЗ «Самарская областная станция переливания крови» и сотрудников промышленных предприятий и учреждений, не имевших в процессе работы контакта с профессиональными вредностями, без признаков поражения органов дыхания, сердечно-сосудистой и иммунной системы, после комплексного обследования признанных здоровыми. Всем обследованным была предварительно объяснена цель планируемого исследования, после чего ими была подписана унифицированная форма протокола добровольного информированного согласия.
/121.jpg)
Больные с силикозом, пневмокониозом от воздействия сварочных аэрозолей и хроническим пылевым бронхитом были работниками ОАО «Балашейские пески» (ранее Балашейский ГОК) с. Балашейка Сызранского района Самарской области), ОАО «Кузнецов», ОАО «ЦСКБ-Прогресс», ОАО «Волгоцеммаш», ОАО «Газпромтрансгаз–Самара» и других предприятий г. Самары и Самарской области.
Бронхоскопическое исследование проводили при помощи фибробронхоскопа FB-3C Olympus (Япония) под местной анестезией (1%-й раствор лидокаина). Проводилась визуальная оценка состояния трахеи и бронхиального дерева. Характер изменений оценивался согласно рекомендациям [6, 7].
Изучение вентиляционной функции легких проводили на компьютерном пневмотахографе Care Fusion компании MicroLab UK (Великобритания). Прибор снабжен системой автоматической калибровки и выбора наилучших результатов теста из трех попыток. Все препараты активного действия на тонус гладкой мускулатуры бронхов отменяли с учетом фармакокинетических свойств применяемого препарата: β2-адренергические препараты короткого действия — за 6 часов, длительного действия — за 12 часов, холинергические препараты — за 8 часов, пролонгированные теофиллины — за 24 часа.
Исследование для исключения влияния циркадного ритма на результаты, согласно рекомендациям, проводили утром, натощак, в условиях относительного покоя (сидя), с использованием носового зажима [6, 8].
/122.jpg)
После инструктажа и обучения дыхательному маневру обследуемый делал вдох до уровня общей емкости легких и максимальный выдох до уровня остаточного объема. Проводилось измерение объемных и скоростных показателей выдоха: FVC, PEF, FEV1, FEV1/FVC, MEF25 %VC, MEF50 %VC, и MEF75 %VC при помощи записи петли «поток-объем» в соответствии с критериями Европейского сообщества угля и стали (European Community for Coal and Steel) от 1993 г., показатели выражали в процентах к должным величинам, что значительно упрощает сравнение различных групп обследуемых, исключая из процедуры стандартизацию по возрасту, весу, росту и полу [9]. Методом форсированных осцилляций определялось вязкостное дыхательное сопротивление (Rfo) — комплексный показатель бронхиальной обструкции, не зависящий от возможного влияния со стороны пациента [10].
Для определения достоверности различий функциональных показателей в отдельных группах у больных хроническим пылевым бронхитом, силикозом и пневмокониозом от воздействия сварочных аэрозолей проведен анализ при помощи U-критерия Манна — Уитни.
Результаты
Обращает на себя внимание факт высокой встречаемости (выявляемости) при хроническом пылевом бронхите, силикозе и пневмокониозе от воздействия сварочных аэрозолей хронического атрофического ринофаринголарингита. Так, при первой стадии хронического пылевого бронхита он выявлен у 7 человек (25,93 %), при второй стадии хронического пылевого бронхита — у 21 человека (53,85 %), при первой стадии силикоза — у 31 (55,35 %), при пневмокониозе от воздействия сварочных аэрозолей — у 23 человек (74,19 %). Несомненно, что высокая встречаемость атрофической патологии верхних дыхательных путей при хроническом пылевом бронхите, силикозе и максимальная — при пневмокониозе от воздействия сварочных аэрозолей (в генезе которого ведущее место занимают промышленные аэрозоли, обладающие наряду с фиброгенным эффектом выраженным токсическим действием) свидетельствует прежде всего о нисходящем характере процесса и подтверждает профессиональный характер патологии.
/123.jpg)
Выявлено, что распространенность табакокурения среди больных хроническим пылевым бронхитом, силикозом и пневмокониозом от воздействия сварочных аэрозолей достаточно невысока и не достигает среднепопуляционного уровня.
При этом максимальное количество курящих выявлено при первой стадии хронического пылевого бронхита — 14 человек (51,85 %). Среди больных со второй стадией хронического пылевого бронхита курят 16 человек (41,02 %). Среди больных силикозом и пневмокониозом от воздействия сварочных аэрозолей число курящих еще меньше — 33,93 % при первой стадии силикоза, 22,58 % при пневмокониозе от воздействия сварочных аэрозолей.
При этом число никогда не куривших колеблется от 10,74 % при первой стадии хронического пылевого бронхита до 43,59 % при второй стадии хронического пылевого бронхита, 44,64 % при первой стадии силикоза и 41,94 % при пневмокониозе от воздействия сварочных аэрозолей.
Также обращает на себя внимание достаточно высокий процент пациентов, куривших при хроническом пылевом бронхите, силикозе и пневмокониозе от воздействия сварочных аэрозолей.
При этом количество куривших ранее достаточно невысоко — 7,41 % при первой стадии хронического пылевого бронхита, увеличивается по мере прогрессирования и утяжеления патологического процесса — до 15,38 % при второй стадии хронического пылевого бронхита. Количество куривших ранее составляет 21,43 % при первой стадии силикоза, 35,48 % при пневмокониозе от воздействия сварочных аэрозолей. То есть более выраженные формы патологии (вторая стадия хронического пылевого бронхита, силикоз, пневмокониоз от воздействия сварочных аэрозолей) в силу утяжеления вентиляционных нарушений, степени выраженности дыхательной и легочно-сердечной недостаточности приводят пациента к физической невозможности продолжения табакокурения и увеличивают количество больных, бросивших курить (увеличение числа куривших ранее).
/125.jpg)
При проведении фибробронхоскопического исследования субатрофические изменения отмечены только при первой стадии хронического пылевого бронхита — в 18,52 % случаев. Явления очаговой атрофии слизистой бронхов наблюдались в 22,22 % случаев при первой стадии хронического пылевого бронхита, в 12,82 % — при второй стадии хронического пылевого бронхита, в 5,36 % — при первой стадии силикоза. Явления диффузной атрофии слизистой бронхов наблюдались в 59,26 % случаев при первой стадии хронического пылевого бронхита, в 87,18 % — при второй стадии хронического пылевого бронхита, в 96,64 % случаев при первой стадии силикоза, в 100,0 % — при пневмокониозе от воздействия сварочных аэрозолей. Воспалительные изменения слизистой оболочки бронхов были выявлены при второй стадии хронического пылевого бронхита в 28,21 % случаев, при первой стадии силикоза — в 14,29 %, при пневмокониозе от воздействия сварочных аэрозолей — в 22,58 % случаев.
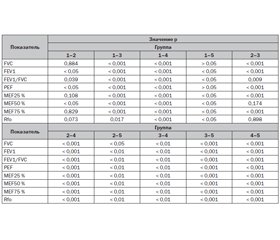
Результаты исследования функции внешнего дыхания у больных хроническим пылевым бронхитом первой и второй стадии, у больных с первой стадией силикоза и пневмокониозом от воздействия сварочных аэрозолей показали достоверное изменение основных скоростных показателей форсированного выдоха и вязкостного дыхательного сопротивления в основных группах обследуемых.
В ходе проведенных нами исследований установлено, что уже при первой стадии пылевого бронхита отмечается достоверное снижение таких показателей, как объем форсированного выдоха в течение первой секунды — FEV1 (р < 0,05), индекса Тиффно — FEV1/FVC (р < 0,05), а также показателей MEF25 % — потока при форсированном выдохе при остатке 25 % жизненной емкости легких (р < 0,05), MEF50 % — потока при форсированном выдохе при остатке 50 % жизненной емкости легких (р < 0,05) и MEF75 % — потока при форсированном выдохе при остатке 75 % жизненной емкости легких (р < 0,05). Показатель Rfo (вязкостное дыхательное сопротивление), который является комплексным показателем, отражающим бронхиальную проходимость, был достоверно увеличен по сравнению с группой контроля (р < 0,05). Форсированная жизненная емкость легких (FVC) и пиковая скорость выдоха (PEF) также были снижены по сравнению с группой контроля, но изменения этих показателей не были достоверны (р > 0,05).
При второй стадии хронического пылевого бронхита выявлено снижение форсированной жизненной емкости легких (р < 0,05), абсолютного объема форсированного выдоха в течение первой секунды (р < 0,01), индекса Тиффно (р < 0,01), пиковой скорости выдоха, скорости выдоха при остатке 25, 50 и 75 % форсированной жизненной емкости легких (р < 0,01), повышение вязкостного дыхательного сопротивления (р < 0,01).
При этом при переходе от первой ко второй стадии пылевого бронхита достоверно уменьшаются только показатели FEV1 (р < 0,05), PEF (р < 0,05), MEF50 % (р < 0,05), что позволяет рассматривать их как критерии оценки прогрессирования патологического процесса, обструктивных изменений при хроническом пылевом бронхите.
При силикозе отмечается снижение форсированной жизненной емкости легких (р < 0,001), абсолютного объема форсированного выдоха в течение первой секунды (р < 0,001), индекса Тиффно (р < 0,001), пиковой скорости выдоха, скорости выдоха при остатке 25, 50 и 75 % форсированной жизненной емкости легких (р < 0,001), повышение вязкостного дыхательного сопротивления (р < 0,001).
Для больных пневмокониозом от воздействия сварочных аэрозолей характерно выраженное снижение форсированной жизненной емкости легких (р < 0,001), абсолютного объема форсированного выдоха в течение первой секунды (р < 0,001), индекса Тиффно (р < 0,001), пиковой скорости выдоха, скорости выдоха при остатке 25, 50 и 75 % форсированной жизненной емкости легких (р < 0,001), повышение вязкостного дыхательного сопротивления (р < 0,001). При этом данные показатели достоверно снижены по сравнению не только с контрольной группой (достоверность указана выше), но и со значениями в третьей группе — группе больных с первой стадией силикоза (р < 0,01, для всех сравниваемых показателей внешнего дыхания).
Важным является и определение показателя MEF25 %VC — скорости потока при остатке в легких 25 % форсированной жизненной емкости легких, характеризующего бронхиальную проходимость на уровне мелких бронхов, что характерно для ранних стадий заболевания (как хронического пылевого бронхита, так и силикоза и пневмокониоза от воздействия сварочных аэрозолей).
Отмечаемое постепенное достоверное снижение абсолютного объема форсированного выдоха в течение первой секунды, пиковой скорости выдоха, скорости выдоха при остатке 50 % форсированной жизненной емкости легких при хроническом пылевом бронхите может быть использовано в качестве прогностического признака прогрессирования данного заболевания (данные показатели отражают проходимость крупных, в меньшей степени — средних бронхов).
Кроме того, представляется важным и определение таких показателей при хроническом пылевом бронхите, как объем форсированного выдоха за первую секунду и индекс Тиффно, их изменение важно для оценки соотношения между хроническим пылевым бронхитом и профессиональной хронической обструктивной болезнью легких (так как данные показатели являются классификационными показателями-критериями ХОБЛ как профессионального, так и непрофессионального генеза (GOLD, 2015)).
Отмечается повышение Rfo — комплексного показателя, характеризующего бронхиальную проходимость и не зависящего от воли больного, при проведении пневмотахографического исследования, во всех группах больных высокодостоверно, но с разной достоверностью по сравнению с контролем.
Таким образом, по нашему мнению, с целью ранней диагностики гиперреактивности бронхов у лиц, контактирующих на производстве с промышленными фиброгенными аэрозолями, и уточнения степени функциональных нарушений при хроническом пылевом бронхите, силикозе, пневмокониозе от воздействия сварочных аэрозолей необходимо проводить определение таких показателей форсированного выдоха, как FVC, FEV1, FEV1/FVC, PEF, MEF25 %VC, MEF50 %VC, MEF75 %VC и Rfo, изменение которых может служить первичным функциональным физиологическим маркером предболезни при профессиональных заболеваниях легких.
По нашему мнению, определение данных показателей (FVC, FEV1, FEV1/FVC, PEF, MEF25 %VC, MEF50 %VC, MEF75 %VC и Rfo) позволит врачу-пульмонологу и врачу-профпатологу не только установить сам факт наличия вентиляционных нарушений, но и дифференцировать их тип — рестриктивный (или ограничительный), обструктивный, смешанный. Также, ориентируясь на тот факт, что абсолютный объем форсированного выдоха в течение первой секунды характеризует суммарную бронхиальную проходимость, пиковая скорость выдоха — проходимость крупных бронхов, скорость форсированного выдоха при остатке в легких 25 % форсированной жизненной емкости легких — проходимость мелких бронхов, можно оценить степень нарушения бронхиальной проходимости.
Несомненно, что подобный комплексный подход эффективен и для оценки комплексного показателя Rfo — вязкостного дыхательного сопротивления. При этом следует учитывать, что Rfo представляет собой суммацию двух легочных сопротивлений: аэродинамического и тканевого легочного [1]. Как следует из самого названия, аэродинамическое сопротивление связано с обструктивными механизмами, а тканевое легочное — с рестриктивными механизмами формирования вентиляционных нарушений. По мнению Е.В. Сиваковой [4], при интерстициальных процессах в легких тканевое легочное сопротивление составляет значительную часть Rfo, увеличение данного показателя при пылевых заболеваниях легких, по нашему мнению, отражает не только развитие обструктивных процессов, но и снижение эластичности легких вследствие пневмофиброза, характерного как для силикоза, пневмокониоза от воздействия сварочных аэрозолей, так и для выраженных форм хронического пылевого бронхита.
При пневмокониозе от воздействия сварочных аэрозолей изменения потоковых показателей еще более значимы, что может быть связано с преобладанием при данной форме обструктивных нарушений по сравнению с рестриктивными изменениями при силикозе, с дополнительными механизмами развития гиперреактивности бронхов при данном виде пневмокониоза и обусловлено воздействием промышленных (сварочных) аэрозолей сложного состава, содержащих наряду со свободной двуокисью кремния аэрозоли металлов (марганца, хрома, никеля), что приводит к более раннему развитию и прогрессированию вентиляционных нарушений.
Также в наших исследованиях проводилась оценка кривой «поток — объем» форсированного выдоха согласно инструкции пользователя, предоставленной компанией — производителем компьютерного пневмотахографа. При этом выделяются 5 основных типов кривой «поток — объем» форсированного выдоха, позволяющих судить об обструктивных и рестриктивных изменениях.
При исследовании типа кривой «поток — объем» форсированного выдоха, выявляемых при пневмокониозах (силикозе, пневмокониозе от воздействия сварочных аэрозолей) и хроническом пылевом бронхите, в группе больных с хроническим пылевым бронхитом первой стадии у 24 пациентов (88,89 %) тип кривой был характерен для начальной обструкции мелких бронхов, у 1 пациента (3,70 %) определялся обструктивный тип кривой, у 2 пациентов (7,41 %) был определен тип кривой, подобный таковым при ХНЗЛ.
При второй стадии хронического пылевого бронхита типы кривых распределились следующим образом: у 26 пациентов наблюдался обструктивный тип кривой, что составило 66,67 % от общего числа исследуемых, у 10 пациентов (25,64 %) выявлялся рестриктивный тип кривой, у 2 пациентов (5,13 %) тип прямой был характерен для начальной обструкции мелких бронхов, у 1 пациента (2,56 %) тип кривой был подобен таковым при ХНЗЛ.
В группе пациентов с первой стадией силикоза у большего числа обследуемых был выявлен рестриктивный вид кривой — у 41 человека (73,21 %); у 7 пациентов (12,50 %) тип кривой оказался характерным для начальной обструкции мелких бронхов, у 6 пациентов (10,71 %) определялся обструктивный тип кривой «поток — объем», и у 2 пациентов (3,57 %) — тип кривой, подобный таковым при ХНЗЛ.
В группе больных с пневмокониозом от воздействия сварочного аэрозоля у 20 пациентов (64,51 %) определялся рестриктивный тип кривой «поток —объем» форсированного выдоха и у 11 пациентов (35,48 %) — обструктивный.
В контрольной группе у всех обследованных (60 человек) был нормальный тип кривой «поток — объем» форсированного выдоха.
Таким образом, видно, что для больных пылевым бронхитом первой стадии характерен тип кривой «поток — объем» форсированного выдоха, соответствующий начальной обструкции мелких бронхов, для второй стадии пылевого бронхита — тип, характерный для постоянной обструкции крупных дыхательных путей, для силикоза был более характерен рестриктивный тип кривой «поток — объем». У больных пневмокониозом от воздействия сварочных аэрозолей достаточно часто (64,51 %) выявлялся как рестриктивный тип кривой «поток — объем» форсированного выдоха (характерный для всех видов пневмокониозов), так и обструктивный (35,48 %), что можно связать с раздражающим действием сварочных аэрозолей и формированием как ответной реакции явлений бронхиальной обструкции (бронхиального спазма).
Таким образом, анализ типа кривой «поток — объем» позволяет врачу-пульмонологу и врачу-профпатологу с большей точностью дифференцировать тип вентиляционных расстройств при пылевых заболеваниях легких [11].
Проведенные нами исследования подтвердили высокую диагностическую ценность современного метода оценки функции внешнего дыхания — компьютерной пневмотахографии. Широкое использование данного метода в пульмонологической и профпатологической практике, а также рутинной практике при проведении периодических медицинских осмотров на промышленных предприятиях, на производствах, связанных с пылеобразованием и пылевыделением, позволит с большей достоверностью выявлять ранние формы пылевых заболеваний легких (на стадии так называемой предболезни), дифференцировать их различные клинико-функциональные типы, что эффективно отразится на повышении качества ранней диагностики, вторичной профилактики, рациональном выборе фармакотерапии и комплексной реабилитации при данной патологии, что позволит избежать развития и прогрессирования осложнений пылевых заболеваний легких, и прежде всего хронического легочного сердца.

/121.jpg)
/122.jpg)
/123.jpg)
/124.jpg)
/125.jpg)
/126.jpg)