Статтю опубліковано на с. 142-145
Больной О., 59 лет, поступил в неврологическое отделение Харьковской городской клинической больницы скорой и неотложной медицинской помощи (ХГКБСНМП) с подозрением на острое нарушение мозгового кровообращения в вертебробазилярном бассейне. Заболел остро за несколько часов до поступления, когда появились перекос лица, двоение перед глазами, онемение и слабость в правых конечностях, головокружение несистемного характера. Вызвана бригада скорой медицинской помощи, которая зафиксировала артериальное давление 175/100 мм рт.ст. С учетом остроты ситуации, артериальной гипертензии, головокружения, глазодвигательной симптоматики, неврологического дефицита было заподозрено острое нарушение мозгового кровообращения в вертебробазилярном бассейне, пациента доставили в клинику.
Известно, что он болеет в течение 6 месяцев, когда появилось снижение слуха на правое ухо; неоднократно обследовался и лечился у отоларинголога по месту жительства, без улучшения; в течение последней недели до поступления в клинику отмечалось полное отсутствие слуха на правое ухо.
Анамнез жизни. Гипертоническую болезнь, сахарный диабет, болезнь Боткина, инсульты, инфаркты, аллергические заболевания отрицает. В последнее время за рубеж не выезжал и не указывает на эпизоды укусов животных и насекомых.
Социальный анамнез. Больной утверждает, что не курит, не злоупотребляет алкоголем, не употребляет наркотиков. Не работает. Не женат, семьи и детей нет, проживает с братом и его семьей.
Соматический статус без особенностей.
Status neurologicus. Сознание ясное. Менингеальные знаки отрицательные. Глазные щели D = S. Зрачки D = S. Фотореакции средней живости, D = S. Корнеальные рефлексы D = S. Нистагм горизонтальный в обе стороны. Диплопия по горизонтали, больше при взгляде влево. Сходящееся косоглазие за счет левого глазного яблока. Парез n.abducens слева. Парез лицевой мускулатуры слева по периферическому типу. Девиация языка вправо. Глоточный рефлекс сохранен. Фонация достаточная. Сухожильные рефлексы с рук, ног D > S, оживлены. Положительная проба Барре справа. Мышечный тонус D = S, достаточный. Правосторонняя гипестезия. Брюшные рефлексы не вызываются. Патологические стопные рефлексы не вызываются. Координаторные пробы выполняет неуверенно с двух сторон. Речь не нарушена. Память снижена. Обращает на себя внимание некритичность к своему состоянию, неряшливость. Со слов пациента, болеет в течение 1–2 недель. С помощью подсказок брата сообщает данные анамнеза.
Таким образом, в неврологическом статусе обращает на себя внимание когнитивный дефицит и наличие альтернирующего синдром Фовилля мостового уровня.
Дополнительные методы исследования. При клиническом анализе крови отмечены лейкоцитоз до 20,9 • 109/л, повышение скорости оседания эритроцитов до 57 мм/ч; анализ мочи, биохимические показатели крови — без особенностей, коагулограмма — проявления гиперкоагуляции. С учетом воспалительных изменений в крови и особенностей манифестации заболевания выполнена люмбальная пункция: в спинномозговой жидкости: белок 1,5 г/л, лимфоцитарный плеоцитоз до 50 клеток в 1 мл.
Проводилась дифференциальная диагностика между острым нарушением мозгового кровообращения в вертебробазилярном бассейне, опухолью головного мозга, демиелинизирующим процессом, менингоэнцефалитом. Для этого с диагностической целью проведена магнитно-резонансная томография (МРТ) головного мозга.
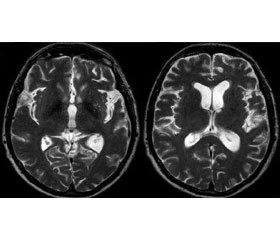
МРТ головного мозга. На Т1-, Т2-, рН-взве–шенных изображениях в глубинных отделах правой лобно-височной области, в области подкорковых ядер справа визуализируется участок кистозно-глиозной трансформации. Субкортикально, перивентрикулярно в глубоких отделах белого вещества полушарий головного мозга, подкорковых ядрах, в основании моста визуализируются множественные сосудистые очаги и лакуны размерами до 12 мм, производящие в Т2-взвешенных изображениях повышенный МР-сигнал. Срединные структуры не смещены. Желудочковая система асимметрично расширена (левый боковой желудочек преобладает в размерах). Третий желудочек умеренно расширен. Наружные субарахноидальные пространства умеренно расширены. Гиперинтенсивный МР-сигнал на Т2-взвешенных изображениях от пирамидки правой височной кости. Рекомендована спиральная компьютерная томография (СКТ) пирамидок височной кости.
СКТ пирамидок височной кости (рис. 1). Шаг спирали — 2,5 мм. Справа количество и воздушность ячеек правого сосцевидного отростка снижены за счет наличия отека, склероза. Справа слуховой ход сужен за счет отека, барабанная полость — с признаками отека. Слева количество ячеек сосцевидного отростка сохранено, отмечается незначительно выраженный отек. Слуховые косточки справа не визуализируются, слева сохранены, без видимой деформации. Отмечается изъеденность, частичная деструкция пирамидки правой височной кости и частично ската черепа справа. Слизистая гайморовой, основной пазух, ячеек решетчатого лабиринта, носовых ходов утолщена.
Больной консультирован терапевтом — диагностирована ишемическая болезнь сердца. Гипертоническая болезнь 2-й ст.
Неоднократно консультирован отоларингологом: с учетом данных СКТ пирамидок височной кости заподозрено специфическое сочетанное поражение головного мозга и правого уха. Рекомендована консультация инфекциониста, дерматовенеролога.
Консультация врача-инфекциониста. Рекомендована консультация дерматовенеролога.
Консультация врача-дерматовенеролога. Нельзя исключить сочетанное специфическое поражение головного мозга и правого среднего уха. Рекомендовано обследование образцов крови и ликвора (реакция Вассермана — RW).
RW (первичное обследование):
— кровь. Иммуноферментный анализ (ИФА): суммарная к Treponema pallidum — положительная, реакция пассивной гемагглютинации (РПГА) — положительная;
— ликвор. ИФА: суммарная к Treponema pallidum — положительная, РПГА — положительная.
RW (подтверждающее исследование на исследование антител к Treponema pallidum методом иммунного блота):
— кровь: образец сыворотки содержит антитела к отдельным белкам Treponema pallidum класса IgG;
— ликвор: образец содержит антитела к отдельным белкам Treponema pallidum класса IgG.
С учетом дообследования на специфический процесс выставлен диагноз позднего церебровас–кулярного нейросифилиса. Рекомендовано наблюдение и лечение в условиях дерматовенерологического стационара, прием антибиотиков группы тетрациклина (юнидокс солютаб по 100 мг 3 раза в день).
В данном клиническом наблюдении продемонстрирован вариант манифестации позднего цереброваскулярного нейросифилиса с инсультообразным течением в виде альтернирующего синдрома мостового уровня (глазодвигательные нарушения и периферический парез лицевого нерва на стороне очага, гемипарез на противоположной стороне). Обращает на себя внимание наличие когнитивного дефицита, что не является редкостью [2, 3]. В стационаре с учетом данных анамнеза, динамики клинико-параклинической картины (ключевую роль сыграли серологическая диагностика и нейровизуализация) удалось поставить диагноз позднего цереброваскулярного нейросифилиса.
В течении сифилитической инфекции выделяют три клинических периода: первичный, вторичный и третичный.
Первичный период сифилиса делится на первичный серонегативный и первичный серопозитивный (в среднем через 3–4 недели после возникновения сифиломы).
Вторичный период наступает через 6–7 недель после появления первичной сифиломы или через 9–10 недель после заражения и длится в среднем 3–4 года.
Третичный период сифилиса развивается обычно через 3–10 лет после заражения.
Нейросифилис — поражение центральной нервной системы бледной трепонемой, может возникать на любой стадии инфицирования. Бледная трепонема проникает через гематоэнцефалический барьер, вызывает воспалительные изменения в оболочках и сосудах головного и спинного мозга. Поражения нервной системы могут встречаться:
— при врожденном сифилисе;
— раннем, или мезенхимном, сифилисе (первые 2 года от момента заражения) — процессом поражены оболочки и сосуды головного мозга;
— позднем, или паренхиматозном, сифилисе (через два года и более от момента заражения) — в процесс вовлечено вещество мозга.
К раннему нейросифилису главным образом относится латентный (асимптомный) нейросифилис и сифилитический менингит. К позднему — менинговаскулярный сифилис, спинная сухотка, прогрессивный паралич, табопаралич, сифилитическая гумма мозга.
Выявление неврологической симптоматики у больного сифилисом еще не означает, что она имеет сифилитическое происхождение. Диагностика нейросифилиса требует наличия трех критериев:
— положительных нетрепонемных и/или трепонемных реакций при исследовании сыворотки;
— неврологических синдромов, характерных для нейросифилиса (см. выше);
— изменений цереброспинальной жидкости (положительная реакция Вассермана и/или воспалительные изменения плюс положительные трепонемные тесты) [6].
В последние годы в Украине отмечается рост частоты поздних форм сифилиса, в том числе нейросифилиса. Среди заболевших преобладают молодые мужчины трудоспособного возраста [2, 5, 7]. По данным литературы [1], поражение нервной системы обусловливают недостаточное лечение, хронические интоксикации (алкоголизм, наркомания, токсикомания и др.), черепно-мозговая травма, а также пожилой возраст пациентов.
В доступной нам литературе последних лет имеются описания клинических наблюдений позднего нейросифилиса в виде прогрессирующего паралича [4], спинной сухотки [7] и др., что, с одной стороны, указывает на учащение случаев выявления поздних форм нейросифилиса, с другой — на реальных клинических примерах демонстрирует достаточно большие сложности диагностики данной патологии.
Наше клиническое наблюдение отличается не–обычным течением паренхиматозной менинговаскулярной формы нейросифилиса. Необычность заключается в длительном (на протяжении 6 месяцев) существовании одного-единственного симптома — снижения слуха с дальнейшим инсультообразным манифестом.
Кроме того, следует заметить, что последняя эпидемия сифилиса отмечалась в 1990-е годы, а в настоящее время следует ожидание роста частоты его поздних форм [4]. Надеемся, что затронутая проблема позволит практическим врачам иметь диагностическую настороженность и поможет разобраться в сложностях дифференциальной диагностики нейросифилиса.
Благодарности. Авторы выражают благодарность за всестороннюю помощь коллективу отоларингологов ХГКБСНМП, городской клинической больнице № 30, исследовательскому коллективу и врачам-дерматологам Научно-исследовательского института дерматологии и венерологии в непростой дифференциальной диагностике данного клинического случая.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов при подготовке статьи.

/142-145/143-1.jpg)