Резюме
Пошкодження опорно-рухової системи при політравмі зустрічаються в 80–90 % випадків, у 10–15 % постраждалих вони є провідними й визначають прогноз щодо життя. Одними з найбільш значущих та життєво небезпечних травм опорно-рухової системи є білатеральні переломи стегна, лікування яких є складним завданням. Для виконання нашого дослідження ми проаналізували лікування 75 постраждалих із білатеральними переломами стегна та політравмою, які перебували в Київській міській клінічній лікарні швидкої медичної допомоги в період з 2006 по 2015 року. Виявлено, що на ранньому госпітальному етапі при лікуванні білатеральних переломів стегна при політравмі необхідна стабілізація переломів апаратом зовнішньої фіксації, що дозволяє знеболити, репонувати та максимально мобілізувати постраждалого. На госпітальному етапі лікування є потреба в заміні методу на внутрішній остеосинтез за показаннями залежно від локалізації та виду перелому з метою остаточної репозиції, стабільної фіксації та мобілізації суміжних суглобів. Використання комплексного диференційованого підходу до лікування білатеральних переломів стегна у постраждалих із політравмою дозволило отримати позитивні результати лікування в 94,6 % випадків.
Повреждения опорно-двигательной системы при политравме встречаются в 80–90 %, у 10–15 % пострадавших они являются ведущими и определяют прогноз для жизни. Одними из наиболее значимых и жизнеопасных травм опорно-двигательной системы являются билатеральные переломы бедра, лечение которых является сложной задачей. Для выполнения нашего исследования мы проанализировали лечение 75 пострадавших с билатеральными переломами бедра и политравмой, находившихся в Киевской городской клинической больнице скорой медицинской помощи в период с 2006 по 2015 годы. Выявлено, что на раннем госпитальном этапе при лечении билатеральных переломов бедра у пострадавших с политравмой необходима стабилизация переломов аппаратом внешней фиксации, что позволяет обезболить, репонировать и максимально мобилизовать пострадавшего. На госпитальном этапе лечения имеется потребность в замене метода на внутренний остеосинтез по показаниям в зависимости от локализации и вида перелома с целью окончательной репозиции, стабильной фиксации и мобилизации смежных суставов. Использование комплексного дифференцированного подхода к лечению билатеральных переломов бедра у пострадавших с политравмой позволило получить положительные результаты лечения в 94,6 % случаев.
Introduction. Damage to the musculoskeletal system in multiple traumas occurs in 80–90 % of cases, in 10–15 % of victims they are leading and define life prognosis [2]. Out of injuries of the locomotor system, hip fractures are one of the most significant and life-threatening, their treatment is difficult. The severity of these injuries, difficulties of using conservative methods of treatment for multiple and combined fractures, frequent development of complications when using standard methods of osteosynthesis often lead to unsatisfactory results [4]. In this regard, the search continues for the optimal treatment of bilateral hip fractures in patients with polytrauma. The aim of our study was to determine the optimal methods of surgical treatment of bilateral hip fractures in patients with multiple injuries. Materials and methods. To perform our study, we analyzed the data of 75 patients with bilateral fractures of the hip and polytrauma, who were treated at the Kyiv Municipal Clinical Emergency Hospital between 2006 and 2015. There were 59 men (78.7 %) and 26 women (21.3 %). The average age of victims was 38.2 ± 1.1 years. Results. On admission to the hospital, diagnosis of bilateral hip fractures was carried out, with subsequent stabilization of vital functions. Bilateral hip fractures were found in 48 (64.0 %) of the victims. One open and the other — closed fractures were observed in 16 (21.3 %) of patients. Both open fractures were diagnosed in 11 (14.7 %) of the victims. After stabilization of patient’s state, we have conducted replacement of external fixation device (EFD), plaster splints and skeletal extension by internal fixation in different ways depending on the type and location of fractures, as well as taking into account the general condition of patients. Reasons for changing the method were the development of contractures in adjacent joints, inappropriate position of fracture fragments in EFD, the risk of inflammation around the rods and the possibility of infection of bone or soft tissues. 13 (17.3 %) patients had two supracondylar or transcondylar fractures (33 А 1–3, С 1–3). These individuals underwent extramedullary minimally invasive osteosynthesis using plates with angular stability (locking compression plates — LCP). In 23 (30.7 %) patients, we have detected a combination of distal and diaphyseal femur fractures. For the treatment of these patients, a combination approach was used: at the first stage, diaphyseal fracture was fixed with the help of intramedullary nailing, and the second stage was the fixation of distal fracture using minimally invasive external osteosynthesis with LCP. Conclusions. At the early hospital stage, when treating bilateral hip fractures in polytrauma, it is necessary to stabilize fractures using EFD that makes it possible to anesthetize, to reduce the fracture and to mobilize the patient. At the hospital stage of treatment, there is a need to change the method by internal fixation according to indications, depending on the location and type of a fracture, with the aim of final reposition, stable fixation and mobilization of adjacent joints. Using an integrated differentiated approach to the treatment of bilateral hip fractures in patients with polytrauma made it possible to obtain positive outcomes in 94.6 % of cases.
Статтю опубліковано на с. 16-19
Вступ
Останніми роками зберігається стійка тенденція до збільшення тяжкості травматичних пошкоджень, більшість з яких набуває множинного, поєднаного та комбінованого характеру з властивим їм синдромом взаємного обтяження. Найбільша частота летальних випадків спостерігається при політравмі; незважаючи на деякі успіхи, досягнуті в лікуванні пацієнтів, госпітальна летальність залишається високою, вона становить, за даними різних авторів, від 15,9 до 49,5 % [1, 5].
Пошкодження опорно-рухової системи при політравмі зустрічаються в 80–90 % випадків, у 10–15 % постраждалих вони є провідними й визначають прогноз щодо життя [2]. Одними з найбільш значущих та життєво небезпечних травм опорно-рухової системи є переломи стегна, лікування яких є складним завданням. Тяжкість ушкоджень, труднощі використання консервативних методів лікування при множинних і поєднаних переломах, частий розвиток ускладнень при застосуванні стандартних методів остеосинтезу нерідко призводять до незадовільних результатів [4]. У зв’язку з цим тривають пошуки оптимального методу лікування білатеральних переломів стегна в пацієнтів із політравмою.
Як правило, білатеральні переломи стегна при політравмі є багатоуламковими, з великою кількістю кісткових фрагментів різної величини й конфігурації, нерідко вони відкриті, з великою площею пошкодження м’яких тканин [6]. Результати лікування при білатеральних переломах стегна при політравмі порівняно з ізольованими переломами, аналогічними за тяжкістю, набагато гірші: частіше відзначаються уповільнена консолідація й незрощення та інфекційні ускладнення [3, 7].
Вищенаведене обумовило необхідність та доцільність даного дослідження.
Метою нашого дослідження було визначення оптимальної методики оперативного лікування білатеральних переломів стегна в постраждалих із політравмою.
Матеріали й методи
Для виконання нашого дослідження ми проаналізували хід лікування 75 постраждалих з білатеральними переломами стегна та політравмою, що перебували в Київській міській клінічній лікарні швидкої медичної допомоги в період з 2006 по 2015 роки. Чоловіків було 59 (78,7 %), жінок — відповідно 26 (21,3 %). Середній вік постраждалих становив 38,2 ± 1,1 року.
Для нашого дослідження ми обрали непараметричні методи обробки статистичних даних. Це було зроб-лено для того, щоб уникнути необхідності перевірки вибірки на нормальність розподілу, розрахунку середніх значень та показників варіювання вибірки, однак точно визначити тенденцію зміни параметру. Отже, обрана та використана програма й методологія проведення даного дослідження відповідає вимогам критеріїв доказової медицини й дозволяє провести дослідження на достатньому науково-методологічному рівні, отримати вірогідні результати та дійти обґрунтованих висновків.
Результати та обговорення
При надходженні постраждалих до стаціонару була проведена діагностика білатеральних переломів стегна з подальшою стабілізацією життєво важливих функцій. Закриті двосторонні переломи стегна були виявлені в 48 (64,0 %) постраждалих. Один закритий, а другий відкритий перелом спостерігались у 16 (21,3 %) постраждалих. Обидва відкритих переломи були діагностовані в 11 (14,7 %) постраждалих.
На реанімаційному етапі всім постраждалим була виконана стабілізація переломів, однак використані різні методики. 7 (9,3 %) постраждалим було накладено гіпсові лонгети на обидва переломи стегна. Ці постраждалі були віднесені до найтяжчих (ISS ≥ 25 балів), тому допомога надавалась в умовах протишокової палати. 26 (34,7 %) постраждалим переломи стегна були стабілізовані в системі скелетного витягнення. 39 (52,0 %) постраждалим білатеральні переломи були зафіксовані апаратами зовнішньої фіксації (АЗФ). 3 (5,0 %) один перелом зафіксовано АЗФ, а другий — гіпсовою лонгетою. Такий вибір тактики був зумовлений великим масивом пошкоджених м’яких тканин, що унеможливлювало накладання АЗФ.
Після стабілізації стану постраждалих нами було проведено заміну методів АЗФ, гіпсових лонгет та скелетного витягнення на внутрішній остеосинтез у різних варіантах залежно від виду та локалізації переломів, а також з урахуванням загального стану постраждалих. Причинами заміни методу були розвиток контрактур у суміжних суглобах, неналежне стояння відламків перелому в АЗФ, небезпека розвитку запальних явищ нав-коло стрижнів та можливість інфікування кісток або м’яких тканин.
У 13 (17,3 %) постраждалих було виявлено обидва надвиросткові або черезвиросткові переломи (33 А 1–3, С 1–3). Цим постраждалим було виконано накістковий малоінвазивний остеосинтез пластинами з кутовою стабільністю (LCP). Пластина заводилась через 2 зовнішніх доступи довжиною 5–7 см. Розміщення пластини було мостоподібним, що дозволяло покращити кровопостачання в зоні перелому.
/18.jpg)
У 23 (30,7 %) постраждалих було виявлено поєднання дистального та діафізарного переломів стегна. Для лікування цих постраждалих була використана комбінована тактика: коли першим був фіксований діафізарний перелом за допомогою блокуючого інтрамедулярного остеосинтезу (БІОС), то на другому етапі фіксувався дистальний перелом за допомогою накісткового малоінвазивного остеосинтезу пластиною LCP. Варто зауважити, що при переломах верхньої третини діафіза ми використовували антеградний інтрамедулярний остеосинтез (UFN — Universal Femoral Nail). У тих випадках, коли виявлялись переломи середньої та нижньої третини діафіза, а також при поєднанні їх з переломами вертлюжної западини використовувався ретроградний інтрамедулярний остеосинтез.
У 27 (36,0 %) постраждалих були виявлені білатеральні діафізарні переломи стегна. Цій категорії постраждалих виконувався двосторонній БІОС. Варто зауважити, що частіше нами використовувався ретроградний варіант UFN, тому що, по-перше, це полегшує репозицію дистального відламка, по-друге, відсутня потреба в приведенні стегна, що необхідне при застосуванні антеградного способу, по-третє, введення блокуючих гвинтів у дистальний відділ здійснюється через кондуктор, що значно зменшує час операцій.
У 7 (9,3 %) постраждалих було виявлено поєднання переломів проксимального відділу стегна з однієї сторони та діафіза стегна — з другої. У цих постраждалих ми також застосовували двохетапну методику остеосинтезу. Спочатку був проведений БІОС діафізарного перелому стегна, що давало змогу провести ранню іммобілізацію постраждалого, а потім проводився остеосинтез проксимального відділу стегна за однією з методик. 2 постраждалим був проведений остеосинтез канюльованими гвинтами за методикою, розроб-леною міжнародною асоціацією остеосинтезу (АО). 4 постраждалі з базальними переломами стегна були оперовані за допомогою гамма-цвяха (GN), який завдяки своїм конструктивним особливостям виконував функцію опори, що дозволяло розпочати раннє навантаження. Один постраждалий із медіальним варусним переломом стегна похилого віку був оперований з тотальним цементним ендопротезуванням.
Серед 5 (6,7 %) постраждалих було діагностовано два переломи вертлюжних ділянок стегна. У 2 постраждалих було виконано остеосинтез канюльованими гвинтами за методикою АО. 3 постраждалим було виконано двосторонній остеосинтез гамма-цвяхом.
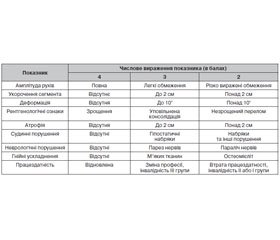
Оцінка результатів лікування хворих із переломами стегнових кісток проводиться за методикою Любошица — Маттіса — Шварцберга в модифікації В.І. Шевцова (Любошиц Н.А., Маттіс Е.Р., Шварцберг І.Л., 1980; Маттіс Е.Р., 1985). Ця система дозволяє враховувати анатомічні та функціональні результати реабілітації хворих, ознаки наслідків переломів і ступінь відновлення працездатності травматологічних хворих.
Оцінку результатів лікування отримують шляхом ділення суми балів на кількість досліджуваних показників. Середнє числове вираження результату лікування (індекс) відповідає певному результату лікування. При індексі 3,5–4,0 бала результат лікування вважається добрим, 2,5–3,5 бала — задовільним, 2,5 бала і менше — незадовільним.
Результат лікування визначався в середньостроковий період, що становив 6–12 місяців після лікування. У 55 (73,3 %) постраждалих відмічався хороший результат лікування. У 16 (21,3 %) постраждалих спостерігався задовільний результат лікування. У 4 (5,4 %) постраждалих ми констатували незадовільний результат лікування. Найчастіше причинами незадовільного результату лікування були інфекційні ускладнення, вони були виявлені в усіх постраждалих з даним результатом лікування. Усім постраждалим з інфекційними ускладненнями білатеральних переломів стегна були проведені додаткові оперативні втручання, що дозволили покращити результат лікування до задовільного.
Висновки
1. На ранньому госпітальному етапі при лікуванні білатеральних переломів стегна при політравмі необхідна стабілізація переломів АЗФ, що дозволяє знеболити, репонувати та максимально мобілізувати постраждалого.
2. На госпітальному етапі лікування є потреба у заміні методу на внутрішній остеосинтез за показаннями залежно від локалізації та виду перелому з метою остаточної репозиції, стабільної фіксації та мобілізації суміжних суглобів.
3. Використання комплексного диференційованого підходу до лікування білатеральних переломів стегна в постраждалих із політравмою дозволило отримати позитивні результати лікування в 94,6 % випадків.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів при підготовці даної статті.
Список литературы
1. Березка М.І. Динаміка відновлення функції після оперативного лікування суміжних та контралатеральних переломів кісток нижніх кінцівок / М.І. Березка // Травма. — 2011. — Т. 13, № 2. — С. 44-48.
2. Бур’янов О.А. Сучасні аспекти відновного лікування постраждалих з полісегментарними переломами довгих кісток / О.А. Бур’янов, А.М. Лакша, Ю.О. Ярмолюк // Літопис травматології та ортопедії. — 2013. — № 3–4. — С. 94-98.
3. Джанбахишов Г.С. Лечение билатеральных переломов бедренных костей аппаратами наружной фиксации / Г.С. Джанбахишов, Ш.Б. Акберов // Ортопедия, травматология и протезирование. — 2010. — № 2. — С. 81-82.
4. Порівняльний аналіз ефективності лікування діафізарних переломів стегнової кістки при різних видах остеосинтезу / А.В. Калашніков, К.В. Вдовіченко, Ю.М. Літун, Ю.О. Ставінський // Проблеми травматології та остеосинтезу. — 2015. — № 1. — С. 52-53.
5. Скобенко О.Є. Диференційована хірургічна тактика при лікуванні переломів довгих кісток у постраждалих з політравмою / О.Є. Скобенко, О.В. Пастушков, С.М. Остапенко // Проблеми військової охорони здоров’я. — 2010. — Вип. 28. — С. 253-260.
6. Bilateral traumatic fracture of neck of femur in a child: a case report / D. Dhar // Malays. Orthop. J. — 2013 Jul. — 7(2). — 34-6.
7. Fixation of femoral neck fractures with three screws: results and complications / F. Seyfettinoğlu, O. Ersan, E. Kovalak, F. Duygun, B. Ozsar, Y. Ateş // ActaOrthop. Traumatol. Turc. — 2011. — Vol. 45, № 1. — P. 6-13.

/18.jpg)