Резюме
Актуальність. Питання лікування легеневих кровотеч із застосуванням ендоваскулярного гемостазу бронхіальних артерій у хворих із легеневими кровотечами залишаються предметом активного обговорення і великої кількості публікацій у медицині. Це ускладнення спостерігається в 7–14 % хворих із різними захворюваннями легенів, які надходять у торакальне відділення. Мета дослідження — вивчення ефективності та доцільності використання рентгенендоваскулярних методів лікування у хворих із легеневими кровотечами. Матеріали та методи. За період 2012–2016 рр. у ДУ «Інститут загальної та невідкладної хірургії імені В.Т. Зайцева НАМНУ» рентгенендоваскулярна емболізація бронхіальних артерій виконана 27 хворим із легеневими кровотечами. Вік хворих становив від 29 до 67 років, із них жінок було 17, чоловіків — 10. Значної різниці між чоловіками і жінками не виявлено. Рентгенендоваскулярну емболізацію бронхіальних артерій виконували з використанням ангіографічного комплексу на апараті Tridoros Optimatic 1000 фірми Siemens (Німеччина) і Integris Allura 12 C фірми Phillips (Голландія). Результати. У результаті комплексного обстеження хворих із легеневими кровотечами встановлено, що у 12 хворих (44,4 %) легенева кровотеча обумовлена хронічним обструктивним бронхітом, у 7 (25,9 %) було хронічне обструктивне захворювання легень, у 5 (18,5 %) хворих була виявлена бронхоектатична хвороба, у 2 (7,4 %) — негоспітальна пневмонія, у 1 (3,7 %) хворого — центральний рак легені. Високу ефективність застосування рентгенендоваскулярної оклюзії при легеневих кровотечах різної етіології відзначили більшість авторів. Рецидив кровотечі у віддаленому періоді після рентгенендоваскулярної оклюзії виник у 2 (6 %) неоперабельних хворих із центральним раком легені. Висновки. Ендоваскулярна оклюзія має високу ефективність у вирішенні проблеми зупинки легеневих кровотеч, дозволяє: уточнити діагноз з огляду на наявність специфічних ангіографічних ознак злоякісного ураження; провести ефективний ендоваскулярний гемостаз; виграти час для стабілізації пацієнта з метою планового оперативного лікування.
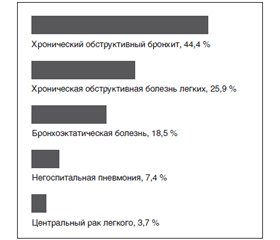
Актуальность. Вопросы лечения легочных кровотечений с применением эндоваскулярного гемостаза бронхиальных артерий у больных с легочными кровотечениями остаются предметом активного обсуждения и большого количества публикаций в медицине. Это осложнение наблюдается у 7–14 % больных с различными заболеваниями легких, которые поступают в торакальное отделение. Цель исследования — изучение эффективности и целесообразности использования рентгенэндоваскулярных методов лечения у больных с легочными кровотечениями. Материалы и методы. За период 2012–2016 гг. в ГУ «Институт общей и неотложной хирургии имени В.Т. Зайцева НАМНУ» рентгенэндоваскулярная эмболизация бронхиальных артерий выполнена 27 больным с легочными кровотечениями. Возраст больных составлял от 29 до 67 лет, из них женщин было 17, мужчин — 10. Значительной разницы между мужчинами и женщинами не выявлено. Рентгенэндоваскулярную эмболизацию бронхиальных артерий выполняли с использованием ангиографического комплекса на аппарате Tridoros Optimatic 1000 фирмы Siemens (Германия) и Integris Allura 12 C фирмы Phillips (Голландия). Результаты. В результате комплексного обследования больных с легочным кровотечением установлено, что у 12 больных (44,4 %) оно обусловлено хроническим обструктивным бронхитом, у 7 (25,9 %) было хроническое обструктивное заболевание легких, у 5 (18,5 %) пациентов была выявлена бронхоэктатическая болезнь, у 2 (7,4 %) — негоспитальная пневмония, у 1 (3,7 %) больного — центральный рак легкого. Высокую эффективность применения рентгенэндоваскулярной окклюзии при легочных кровотечениях различной этиологии отметили большинство авторов. Рецидив кровотечения в отдаленном периоде после рентгенэндоваскулярной окклюзии возник у 2 (6 %) неоперабельных больных с центральным раком легкого. Выводы. Эндоваскулярная окклюзия имеет высокую эффективность в решении проблемы остановки легочных кровотечений, позволяет: уточнить диагноз с точки зрения наличия специфических ангиографических признаков злокачественного поражения; провести эффективный эндоваскулярный гемостаз; выиграть время для стабилизации пациента с целью планового оперативного лечения.
Background. Problems of treatment of pulmonary bleeding with the use of endovascular hemostasis bronchial arteries in patients with pulmonary hemorrhage remain the subject of intense debate and a large number of publications in medicine. This complication occurs in 7–14 % patients with various lung diseases that admit to the thoracic department. The aim of the study was to evaluate the effectiveness and usefulness of endovascular treatment in patients with pulmonary hemorrhage. Materials and methods. Within 2012–2016 in SI “Zaitsev Institute of General and Urgent Surgery” endovascular embolization of bronchial arteries was performed in 27 patients with pulmonary hemorrhage. The age of patients ranged from 29 to 67 years, 17 of them were women and 10 men. The significant difference between men and women has been identified. Endovascular embolization of bronchial arteries was performed using angiographic complex Tridoros Optimatic 1000 produced by Siemens company (Germany) and Integris Allura 12 C, produced by Phillips (Holland). Results. The comprehensive survey of patients with pulmonary hemorrhage found that in 12 patients (44.4 %) it was caused by chronic obstructive bronchitis in 7 (25.9%) had chronic obstructive pulmonary disease, 5 (18.5 %) patients were found to have bronchiectasis, 2 (7.4 %) patients had community acquired pneumonia, 1 (3.7 %) patient had central lung cancer diagnosed. The high efficiency of REO at LH various etiologies, most authors noted. Recurrence of bleeding in the late period after REO appeared in 2 (6%) inoperable with central lung cancer. Conclusions. Endovascular occlusion is highly effective in solving the problem to reduce pulmonary hemorrhage, it allows clarify the diagnosis due to the presence of specific angiographic signs of malignancy, conduct an effective endovascular hemostasis, gain time to stabilize the patient for the purpose of the planned surgery.
Введение
Легочное кровотечение (ЛК) и кровохарканье являются одним из наиболее грозных и частых осложнений заболеваний легкого различной этиологии, которое свидетельствует о глубоком повреждении бронхолегочных структур патологическим процессом, существенно отягощающим состояние больного [2, 3]. Источником геморрагии может быть любой сосуд легкого. Однако большинство авторов часто считает, что основным источником являются сосуды артериальной системы большого круга кровообращения: бронхиальные артерии и их разветвления, межреберные артерии и артерии плевры. Это осложнение наблюдается у 7–14 % больных с различными заболеваниями легких, которые поступают в торакальное отделение, при этом кровотечение III степени тяжести встречается у 5 % [1, 4]. Несмотря на значительный прогресс в этой отрасли хирургии, который связан с появлением малоинвазивных методов лечения, сложность оказания помощи пациентам с ЛК состоит в том, что в ургентной ситуации хирург ограничен во времени, необходимом для установления стороны поражения и выявления источника ЛК, что особенно актуально у больных с профузным кровотечением [5, 7]. В большинстве лечебных учреждений основными методами диагностики легочного кровотечения являются рентгенологический и эндоскопический [6, 8]. Однако даже использование обзорной рентгенографии и бронхографии не всегда позволяет определить причину кровотечения и ее локализацию. В 1974 г. было сообщено о первой удачной эмболизации бронхиальных артерий у пациента с массивным кровотечением. Первыми выполнили экстренную эмболизацию бронхиальных артерий на высоте кровотечения в 1977 г. И.Х. Рабкин и Л.Н. Готман [7]. Введение в клиническую практику с 1988 г. микрокатетерных технологий расширило возможности метода [9]. В настоящее время эмболизация бронхиальных артерий широко применяется во всем мире [4–6].
Ангиографические признаки легочного кровотечения подробно изучены в работах российских ученых [7]. Признаки легочного кровотечения делят на прямые и косвенные. К прямым признакам кровотечения относят экстравазацию рентгеноконтрастного вещества, а также симптом культи бронхиальной артерии, обусловленный организованным тромбом [13]. Экстравазация рентгеноконтрастного вещества, по данным большинства авторов, выявляется на бронхиальных ангиограммах только у 5–7 % пациентов [11, 15]. К косвенным признакам кровотечения относят диффузную или ограниченную гиперваскуляризацию, гиперплазию бронхиальных артерий более 3 мм, расширенные межартериальные шунты. У большинства пациентов рентгенэндоваскулярную окклюзию (РЭО) бронхиальных артерий выполняют при выявлении комплекса косвенных признаков кровотечения. Наибольшие трудности возникают у пациентов с диффузными двухсторонними поражениями легких. В этом случае ангиографическая диагностика источника геморрагии должна основываться только на прямых признаках кровотечения.
Выбор эмболизирующего материала зависит от его доступности. В литературе встречаются единичные наблюдения, в которых в качестве эмболизирующего материала использовалась гемостатическая губка [12, 15]. Большинство же авторов использует нерассасывающиеся материалы для достижения постоянной окклюзии артерий. Тем не менее поиск новых эмболизирующих материалов не прекращается. В литературе также есть сообщения о применении для эмболизации бронхиальных артерий частиц из нового материала — триакрила [2, 11]. Для эмболизации вместе с тем используют спирали и отделяющиеся баллоны. Однако применение этих устройств приводит к проксимальной окклюзии, что влечет за собой быстрое развитие коллатерального кровотока и рецидив кровотечения. Некоторые исследователи отдают предпочтение микроспиралям. По их мнению, главное достоинство микроспиралей в том, что полностью исключаются осложнения, связанные с рефлюксом частиц в магистральный кровоток [6, 9]. Отмечаются сообщения о применении жидких агентов: этанола, медицинского клея. Однако большинство авторов предупреждает о том, что эти эмболизаты следует использовать с осторожностью из-за возможных осложнений. Совершенствование рентгеноконтрастных препаратов позволило снизить в последние годы частоту таких серьезных осложнений РЭО бронхиальных артерий, как поперечный миелит, некроз стенки аорты или бронха, которые связаны с токсическим воздействием ионных рентгеноконтрастных веществ. Тем не менее риск развития осложнений ангиографии РЭО сохраняется и связан с особенностями анатомии бронхиальных артерий, которые могут участвовать в кровоснабжении не только бронхов, но и других органов [6]. Наиболее грозным осложнением эмболизации бронхиальных артерий является нарушение кровообращения в бассейне передней спинальной артерии, которое приводит к тяжелым неврологическим расстройствам с развитием параплегии и нарушением функции тазовых органов. У 5 % пациентов спинальная артерия начинается от бронхиальной артерии. Наибольшее число РЭО бронхиальных артерий выполнено у пациентов с диффузными двусторонними поражениями легких. В этом случае остается спорным вопрос об объеме вмешательства. Большинство авторов считает, что необходимо делать эмболизацию всех патологически измененных бронхиальных артерий и системных коллатералей [7, 14].
Основным недостатком метода считают высокую частоту рецидивов легочного кровотечения. Так, у 20 % пациентов рецидивы кровотечения возникают в течение первых 6 мес. после вмешательства и у 50 % — в более отдаленном периоде [12]. По данным авторов, рецидивы легочного кровотечения в отдаленном периоде наблюдаются реже — у 23,3 % пациентов. Сообщения об отдаленных результатах эмболизации бронхиальных артерий единичны. Представлено клиническое наблюдение отдаленных результатов РЭО бронхиальных артерий по поводу легочных кровотечений у двоих пациентов с кистозной гипоплазией легких (срок наблюдения — 2 года и 17 лет). Среди причин легочных кровотечений, по поводу которых выполняется РЭО бронхиальных артерий, наиболее частыми являются бронхоэктатическая болезнь, хронический обструктивный бронхит, хронические абсцессы. Большое число исследований зарубежных авторов посвящено неспецифическим заболеваниям легких [5, 6]. Исследования, посвященные злокачественным поражениям легких, острым воспалительным процессам, немногочисленны [4, 8]. Частота успешных эмболизаций колеблется от 60 до 100 % [8], полное прекращение кровохарканья наступает только в 44 % наблюдений.
Цель работы — изучение эффективности и целесообразности использования рентгенэндоваскулярных методов лечения у больных с легочными кровотечениями.
Материалы и методы
Показания к катетерной эмболизации бронхиальных артерий следующие: неэффективность консервативной терапии ЛК, кровохарканье у больных с двусторонними воспалительными процессами, которым не показано хирургическое лечение по ряду причин, отсутствие грубых морфологических изменений, требующих резекции легкого, в основном у больных с онкологическими поражениями легких, при массивных, опасных для жизни профузных кровотечениях как средство временной или постоянной его остановки. Данный вид лечения проводится только во время кровотечения или не позже чем через 6–12 ч после его остановки. Успешного результата при эмболизации можно добиться в 77–100 %.
Рентгенэндоваскулярную эмболизацию бронхиальных артерий выполняли с использованием ангиографического комплекса на аппарате Tridoros Optimatic 1000 фирмы Siemens (Германия) и Integris Allura 12 C фирмы Phillips (Голландия).
Методика ангиографии бронхиальных артерий состоит в следующем: под местной анестезией (0,25% раствор новокаина) производится катетеризация бедренной артерии по Сельдингеру. Катетеризация выполняется катетером с изгибом 45–65 градусов типа Cobra. Под контролем монитора вводим катетер до уровня Т4–Т5, затем вращательными движениями зонда катетер устанавливается в устье бронхиальной артерии или межреберной артерии. Для контроля положения катетера в искомом сосуде вводится 1 мл контрастного вещества. Для эмболизации использовали полиуретановые эмболы диаметром 450–720 мкм, при большом диаметре патологически измененного сосуда вводили эмболы в сочетании с микроспиралями, что повышало эффект эмболизации. Отсутствие поступления контрастного вещества и контрастирования дистальных отделов бронхиальных артерий считали критерием эффективной эмболизации. Контрольное контрастирование также позволяло исключить дополнительное кровоснабжение патологически измененной зоны легкого аномальными сосудами.
За период 2012–2016 гг. в ГУ «Институт общей и неотложной хирургии им. В.Т. Зайцева НАМНУ» на лечении находились 27 больных с легочными кровотечениями. Возраст больных составлял от 22 до 76 лет, женщин было 17 (46 %), мужчин — 10 (54 %). Значительной разницы между мужчинами и женщинами не выявлено. Причины ЛК представлены на рис. 2.
Результаты и обсуждение
В результате комплексного обследования больных с ЛК установлено, что у 14 больных (42 %) легочное кровотечение обусловлено хроническим обструктивным бронхитом, у 7 (21 %) было хроническое обструктивное заболевание легких, у 6 (18 %) пациентов была выявлена бронхоэктатическая болезнь, у 2 (6 %) — негоспитальная пневмония, у 4 (12 %) — центральный рак легкого.
Классификация легочных кровотечений по Е.Г. Григорьеву (1983):
— 1-я степень — кровохарканье: 1а — 50 мл/сут; 1б — 50–200 мл/сут; 1в — 200–500 мл/сут;
— 2-я степень — массивное легочное кровотечение: 2а — 30–200 мл/ч; 2б — 200–500 мл/ч;
— 3-я степень — профузное легочное кровотечение: 3а — 100 мл одномоментно; 3б — более 100 мл одномоментно + обструкция трахеобронхиального дерева, асфиксия.
Классификация в зависимости от объема кровопотери:
1. Малое легочное кровотечение — от 50 до 100 мл/сут; среднее легочное кровотечение — от 100 до 500 мл/сут;
2. Тяжелое легочное кровотечение — более 500 мл/сут.
3. Особо тяжелое — обильное легочное кровотечение — более 500 мл.
4. Возникающее одномоментно или в течение короткого промежутка времени.
Ангиографические признаки причин ЛК описаны детально в [2, 4], среди них: расширение бронхиальных артерий, хроническое воспаление стенки сосуда бактериальными агентами, наличие патологических сосудистых анастомозов, экстравазация контрастного вещества.
Всем больным проводили обследование: обзорную рентгенографию органов грудной клетки, бронхоскопию, определение лабораторных показателей. Лечение больных начинали с консервативной гемостатической терапии: 5% раствор ЕАКК, раствор этамзилата, дицинона, викасола. У больных с ЛК II степени проводимую гемостатическую терапию дополняли введением 20% раствора альбумина, свежезамороженной плазмой. При ЛК III степени тяжести больным назначали переливание эритроцитарной массы. С использованием рентгенэндоваскулярного гемостаза бронхиальных артерий ЛК остановлено у 14 (42 %) больных. Высокую эффективность применения РЭО при ЛК различной этиологии отметило большинство авторов. Рецидив кровотечения в отдаленном периоде после РЭО возник у 2 (6 %) неоперабельных больных с центральным раком легкого.
Остается нерешенным вопрос о тактике выполнения эмболизации у пациентов с диффузными двухсторонними поражениями легких. Не освещены вопросы, касающиеся показаний к повторным РЭО, эффективности вмешательства в отдаленном периоде у пациентов с различными заболеваниями легких. Все это послужило поводом для проведения нашего исследования.
Выводы
Таким образом, артериография бронхиальных артерий показывает высокую эффективность в решении проблемы остановки ЛК при онкологических и неспецифических заболеваниях легких, в определении локализации и источника кровотечения. Эндоваскулярная окклюзия бронхиальных артерий при легочном кровотечении позволяет: уточнить диагноз с точки зрения наличия специфических ангиографических признаков злокачественного поражения; провести эффективный эндоваскулярный гемостаз; выиграть время для стабилизации пациента с целью планового оперативного лечения.
Конфликт интересов. Автор заявляет об отсутствии какого-либо конфликта интересов при подготовке данной статьи.
Список литературы
1. Астафьев В.И., Григорьев Е.Г. Бронхиальная артериография и эндоваскулярная окклюзия при легочных кровотечениях // Вестник хирургии. — 1982. — № 2. — С. 12-15.
2. Бойко В.В., Авдосьев Ю.В., Токарев А.В. Бронхиальная ангиография и лечебная эмболизация бронхиальных артерий у больных с легочными кровотечениями // Врачебная практика. — 2006. — № 2. — С. 63-65.
3. Венцявичус В., Циценас С. Диагностика и лечение легочных кровотечений различной этиологии // Проблемы туберкулеза и болезней легких. — 2005. — № 1. — С. 40-43.
4. Видеоторакоскопические операции в хирургическом лечении периферических образований легких / А.А. Вишневский, В.П. Стрекаловский, М.Ю. Пикунов и др. // Актуальные проблемы хирургии: Сб. науч. тр. Всерос. науч. конф., посвящ. 130-летию со дня рождения проф. Н.И. Напалкова. — Ростов-на-Дону, 1998. — С. 21-22.
5. Волынский Ю.Д. Клинико-физиологический анализ нарушений бронхиально-легочного кровообращения // Эндоваскулярная терапия и хирургия легочных кровотечений. — Иркутск, 1981. — С. 12-18.
6. Григорьев Е.Г., Пачерских Ф.Н. Ангиографическая диагностика легочного кровотечения, непосредственные результаты эндоваскулярного гемостаза: 20-летний опыт работы // Сибирский медицинский журнал. — 1998. — № 1. — С. 25-28.
7. Иванов А.В., Киргинцев А.Г. К вопросу экстренных, отсроченных и плановых операций у больных с легочными кровотечениями // Мат-лы ІІІ науч. сессии РМАПО МЗ РФ. — Вып. 3. — Москва, 1999. — С. 147.
8. Некласов Ю.Ф. Легочное кровотечение — отдаленный результат эмболизации бронхиальных артерий / Ю.Ф. Некласов, П.К. Яблонский, В.П. Молодцова // Вестник хирургии. — 2003. — № 5. — С. 88-91.
9. Enting D., van der Werf T.S., Prins T.R. et al. Massive haemoptysis: primary care, diagnosis and treatment // Ned. Tijdschr. Geneesk. — 2004. — 148. — Р. 1582-1586.
10. Osaki S., Nakanishi Y., Wataya H., Takayama K. et al. Prognosis of bronchial artery embolization in the management of hemoptysis // Respiration: international review of thoracic diseases. — 2000. — Vol. 67, № 4. — P. 412-416.
11. Remy J., Voisin C., Dupuis L. et al. Traitment des haemoptysis par embolization de la circulation systcmique // Ann. Radiol. (Paris). — 1974. — Vol. 17. — P. 5-16.
12. Sakuma K., Takase K., Saito H. et al. Bronchial artery aneurysm treated with percutaneous transluminal coil embolization // Jpn J. Thorac. Cardiovas. Surg. — 2001. — Vol. 49, № 5. — P. 330-332.
13. Tanaka N., Yamakado K., Murashima S. et al. Superselective bronchial artery embolization for hemoptysis with a coaxial mi croc a meter system // J. Vasс. Interv. Radiol. — 1997. — Vol. 8, № l. — P. 65-70.
14. Van der Berg J.C., Overtoom T.T., Valois J.C. Case report: Bronchial to coronary artery anastomosis — a potential hazard in bronchial artery embolization // Br. J. Radiol. — 1996. — Vol. 69, № 822. — P. 570-572.
15. Vinaya K.N., White R.I. Jr, Sloan J.M. Reassessing bronchial embolotherapy with newer spherical embolic materials // J. Vase, lnterv. Radiol. — 2004. — Vol. 15, № 3. — P. 304-305.

/107.jpg)