Журнал «Травма» Том 18, №3, 2017
Вернуться к номеру
Загальні принципи діагностики туберкульозного спондиліту
Авторы: Голка Г.Г., Веснін В.В., Фадєєв О.Г., Бурлака В.В., Олійник А.О., Гаркуша М.А.
Харківський національний медичний університет, м. Харків, Україна
Рубрики: Травматология и ортопедия
Разделы: Справочник специалиста
Версия для печати
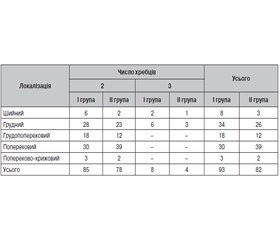
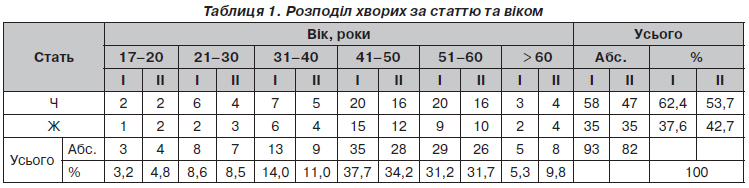
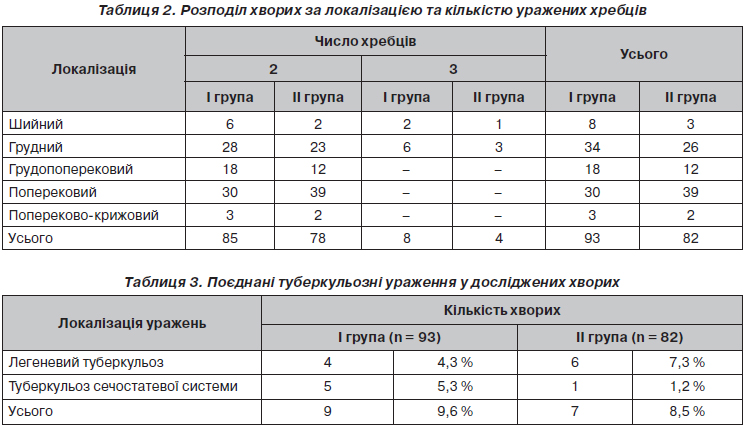
Актуальність. Епідеміологічна ситуація щодо кістково-суглобового туберкульозу (КСТ) характеризується значною кількістю невиявлених хворих. Метою даної публікації є привернення уваги практичних лікарів до важливої проблеми діагностики туберкульозного спондиліту (ТС) і підвищення її ефективності. Матеріали та методи. В основу дослідження покладені дані протоколів обстежень та медична документація 175 хворих, які у період з 2006 по 2015 рік знаходились у відділенні кістково-суглобового туберкульозу КЗОЗ «Обласна туберкульозна лікарня № 1» Харківської обласної ради та хірургічному відділенні КЗОЗ «Обласний протитуберкульозний диспансер № 1» Харківської обласної ради з активним уперше діагностованим ТС. Усі проліковані хворі були розподілені на дві групи. До першої групи ввійшли 93 (53,1 %) хворі, у яких лікування проводилося з оперативним втручанням на уражених специфічним деструктивним процесом хребцях, до другої — 82 (46,9 %) хворі, яких лікували без оперативних втручань, тобто консервативно. Вік хворих був у межах від 17 до 75 років. Результати. При ретельному зборі анамнезу у пацієнтів, яких обстежували, вдалося визначити наявність контактів із хворими на туберкульоз, особливо з бактеріовиділеннями, у 14 хворих І групи (15,1 %) і 16 — ІІ групи (19,5 %), отримані відомості про перенесені захворювання (про туберкульоз інших локалізацій) у 8 пацієнтів І групи (8,6 %) і 10 — ІІ групи (12,2 %). Після значного загального переохолодження захворіли 3 пацієнти І групи (3,2 %) і 2 — ІІ групи (2,4 %). Травма і тяжка фізична робота передували першим ознакам ТС у 9 хворих І групи (9,7 %) і 7 — ІІ групи (8,5 %). У результаті обробки бази даних серед уперше виявлених хворих на ТС нами відібрані та проаналізовані провокуючі фактори для розвитку захворювання, що зустрічалися в обстежених хворих. Ці фактори умовно поділялися на дві групи: А — органні (клінічні), Б — соціальні. Наявність органних факторів було виявлено у 72 пацієнтів І групи (77,4 %)
і 68 — ІІ групи (82,9 %). Різні комбінації цих факторів визначали один із трьох ступенів ризику — високий, середній, низький. Нозологічна діагностика ТС включала в усіх випадках оглядову рентгенографію у двох площинах, яка виконувалась на основі даних огляду хворого. Подальша діагностика поглиблювалась за задачами хірургічного лікування. Розробка ряду нових технологій променевої діагностики хребта значно поширила діагностичні можливості ТС. До традиційного рентгенологічного методу додалися контрастна мієлографія, комп’ютерна томографія, магнітно-резонансна томографія. За відсутності бактеріологічного, цитологічного та гістологічного підтверджень діагнозу останній встановлювали за всією сукупністю результатів досліджень. Використання запропонованих принципів діагностики ТС з урахуванням групи ризику дозволило значно скоротити кількість запущених та ускладнених форм цього захворювання. Якщо у 2005 р. серед хворих, які надійшли до спеціалізованих відділень КСТ із вперше діагностованим активним ТС, запущені та ускладнені форми були в 77,6 %, то у 2012 р. — у 39,2 % пацієнтів (зниження майже у 2 рази), що свідчить про високу ефективність цих методів діагностики. Діагностика ТС базувалася на зіставленні клінічних, лабораторних, бактеріологічних і рентгенологічних даних, нових методів променевої діагностики. Враховували характер розвитку захворювання, звичайно поступовий і тривалий, попередні або супутні туберкульозні ураження інших органів або систем, наявність умов, що сприяють контакту з туберкульозними хворими. Висновки. Таким чином, діагноз туберкульозу хребта порівняно легко встановити, якщо своєчасно подумати про можливість цього захворювання, здійснити первинне обстеження хворого в межах діагностичного мінімуму і, при необхідності, запросити відповідного спеціаліста для консультації.
Актуальность. Эпидемиологическая ситуация по костно-суставному туберкулезу (КСТ) характеризуется значительным количеством невыявленных больных. Целью данной публикации является привлечение внимания практических врачей к важной проблеме диагностики туберкулезного спондилита (ТС) и повышения ее эффективности. Материалы и методы. В основу исследования положены данные протоколов обследований и медицинская документация 175 больных, находящихся в период с 2006 по 2015 год в отделении костно-суставного туберкулеза КУЗ «Областная туберкулезная больница № 1» Харьковского областного совета и хирургическом отделении КУЗ «Областной противотуберкулезный диспансер № 1» Харьковского областного совета с активным впервые диагностированным ТС. Все пролеченные больные были разделены на две группы. В первую группу вошли 93 (53,1 %) больных, у которых лечение проводилось с оперативным вмешательством на пораженных специфическим деструктивным процессом позвонках, во вторую — 82 (46,9 %) больных, которых лечили без оперативных вмешательств, то есть консервативно. Возраст больных был в пределах от 17 до 75 лет. Результаты. При тщательном сборе анамнеза у пациентов, которых обследовали, удалось определить наличие контактов с больными туберкулезом, особенно с бактериовыделением, у 14 больных I группы (15,1 %) и 16 — II группы (19,5 %), получены сведения о перенесенных заболеваниях (о туберкулезе других локализаций) у 8 пациентов I группы (8,6 %) и 10 — II группы (12,2 %). После значительного общего переохлаждения заболели 3 пациента I группы (3,2 %) и 2 — II группы (2,4 %). Травма и тяжелая физическая работа предшествовали первым признакам ТС у 9 больных I группы (9,7 %) и 7 — II группы (8,5 %). В результате обработки базы данных среди впервые выявленных больных ТС нами отобраны и проанализированы провоцирующие факторы для развития заболевания, которые встречались у обследованных больных. Эти факторы условно делились на две группы: А — органные (клинические), Б — социальные. Наличие органных факторов было выявлено у 72 пациентов I группы (77,4 %) и 68 — II группы (82,9 %). Различные комбинации этих факторов определяли одну из трех степеней риска — высокую, среднюю, низкую. Нозологическая диагностика ТС включала во всех случаях обзорную рентгенографию в двух плоскостях, которая выполнялась на основе данных осмотра больного. Дальнейшая диагностика углублялась по задачам хирургического лечения. Разработка ряда новых технологий лучевой диагностики позвоночника значительно расширила диагностические возможности ТС. К традиционному рентгенологическому методу добавились контрастная миелография, компьютерная томография, магнитно-резонансная томография. При отсутствии бактериологического, цитологического и гистологического подтверждения диагноза последний устанавливали по всей совокупности результатов исследований. Использование предложенных принципов диагностики ТС с учетом группы риска позволило значительно сократить количество запущенных и осложненных форм этого заболевания. Если в 2005 г. среди больных, которые пришли в специализированные отделения КСТ с впервые диагностированным активным ТС, запущенные и осложненные формы были у 77,6 %, то в 2012 г. — у 39,2 % пациентов (снижение почти в 2 раза), что свидетельствует о высокой эффективности этих методов диагностики. Диагностика ТС основана на сопоставлении клинических, лабораторных, бактериологических и рентгенологических данных, новых методов лучевой диагностики. Учитывали характер развития заболевания, обычно постепенный и длительный, предшествующие или сопутствующие туберкулезные поражения других органов или систем, наличие условий, способствующих контакту с туберкулезными больными. Выводы. Таким образом, диагноз туберкулеза позвоночника сравнительно легко установить, если своевременно подумать о возможности этого заболевания, осуществить первичное обследование больного в пределах диагностического минимума и, при необходимости, пригласить соответствующего специалиста для консультации.
Background. Epidemiological situation with osteoarticular tuberculosis (OAT) is characterized by a significant number of non-diagnosed cases. The purpose of this study is to draw the attention of medical practitioners to the important problem of tuberculous spondylitis (TS) diagnosis and to increase its effectiveness. Materials and methods. The study included the assessment of examination protocols and medical documentation of 175 patients with active newly diagnosed TS, who underwent treatment from 2006 to 2015 at the department of osteoarticular tuberculosis of the Municipal Healthcare Institution “Regional Tuberculosis Hospital N 1” of Kharkiv Regional Council and at the department of surgery of the Municipal Healthcare Institution “Regional Antituberculosis Dispensary N 1” of Kharkiv Regional Council. All treated patients were divided into two groups. Group 1 consisted of 93 (53.1 %) persons, whose treatment included surgical intervention on vertebrae affected by a specific destructive process, and group 2 — of 82 (46.9 %) individuals, who received conservative treatment. The age of the patients was from 17 to 75 years. Results. Thorough history taking in patients under investigations allowed to determine previous contacts with tuberculosis patients, especially with bacterial excretion in 14 patients of group 1 (15.1 %) and in 16 patients of group 2 (19.5 %), and to receive data on previous diseases (tuberculosis of other localization) in 8 patients of group 1 (8.6 %) and in 10 patients of group 2 (12.2 %). Significant general hypothermia triggered the development of the disease in 3 patients of group 1 (3.2 %) and 2 patients in group 2 (2.4 %). Trauma and heavy physical load preceded the first TS signs in 9 patients of group 1 (9.7 %) and in 7 patients of group 2 (8.5 %). Assessing the database among the newly diagnosed TS cases, we selected and analyzed the triggering factors of the disease in patients under investigation. These factors were conventionally divided into two groups: A — organic (clinical), B — social. Organic factors were detected in 72 patients of group 1 (77.4 %) and in 68 patients of group 2 (82.9 %). Various combinations of these factors determined one of the three risk degrees, namely high, medium or low. Nosological TS diagnosis in all cases included a survey radiography in two planes, which was performed on the basis of the patient’s examination findings. Further diagnosis was extended according to the objectives of surgical treatment. A number of new technologies for imaging diagnosis of the spine have significantly extended the possibilities in diagnosis of exudative TS. Apart from the traditional X-ray method, the patient’s state can be assessed by contrast myelography, computed tomography and magnetic resonance imaging. In the absence of bacteriological, cytological and histological confirmation of the diagnosis, the latter was established for the whole set of examination findings. Use of the proposed principles of TS diagnosis taking into account risk group allowed to reduce significantly the number of advanced and complicated forms of the disease. If in 2005 the percentage of neglected and complicated forms among the patients admitted to specialized OAT departments with newly diagnosed active form was 77.6 %, then in 2012 it comprised 39.2 % (almost 2-fold decrease), which indicates a high efficiency of these diagnostic methods. Diagnosis of TS is based on a comparison of clinical, laboratory, bacteriological and radiographic data and new methods of imaging diagnosis. The study implied consideration of the nature of the disease development, usually gradual and prolonged, previous or concomitant tuberculous lesions of other organs or systems, the presence of conditions promoting contact with tuberculosis patients. Conclusions. Thus, diagnosis of spinal tuberculosis is relatively easy if rendered in a timely manner and includes initial examination within the diagnostic minimum and, if necessary, consultation of a relevant specialist.
діагностика туберкульозного спондиліту; лабораторні, клінічні, променеві методи дослідження
диагностика туберкулезного спондилита; лабораторные, клинические, лучевые методы исследования
diagnosis of tuberculous spondylitis; laboratory, clinical, radiation research methods
Вступ
Матеріали та методи
Результати та обговорення
Висновки
1. Внелегочной туберкулез: Руководство для врачей / Под ред. А.В. Васильева. — СПб., 2000. — 327 с.
2. Голка Г.Г., Веснін В.В. Сучасні підходи до лікування туберкульозного спондиліту / Ортопедия, травматология и протезирование. Научно-практический журнал. — 2016 — № 3. — С. 85-89.
3. Диагностика и лечение внелегочного туберкулеза: практическое руководство / Под ред. М.И. Перельмана, Ю.Н. Левашева. — М.: Медицина и жизнь, 2002. — 600 с.
4. Корнев П.Г. Хирургия костно-суставного туберкулеза: В 3 т. / П.Г. Корнев. — Л.: Медицина, 1971. — 810 с.
5. Руководство по легочному и внелегочному туберкулезу / Под ред. Ю.Н. Левашева и Ю.М. Репина. — СПб.: Элби-СПб, 2008. — 516 с.
6. Туберкульоз в Україні: аналітично-статистичний довідник за 2004–2014 / Відп. ред. Н.М. Нізова, М.В. Голубчиков. — К., 2015. — 116 с.
7. Global tuberculosis control 2011. Доклад о глобальной борьбе с туберкулезом 2011: World Health Organization [Электронный ресурс]. — Режим доступа: http://www.who.int/tb/publications/global_report/2011/.1. Внелегочной туберкулез: Руководство для врачей / Под ред. А.В. Васильева. — СПб., 2000. — 327 с.
2. Голка Г.Г., Веснін В.В. Сучасні підходи до лікування туберкульозного спондиліту / Ортопедия, травматология и протезирование. Научно-практический журнал. — 2016 — № 3. — С. 85-89.
3. Диагностика и лечение внелегочного туберкулеза: практическое руководство / Под ред. М.И. Перельмана, Ю.Н. Левашева. — М.: Медицина и жизнь, 2002. — 600 с.
4. Корнев П.Г. Хирургия костно-суставного туберкулеза: В 3 т. / П.Г. Корнев. — Л.: Медицина, 1971. — 810 с.
5. Руководство по легочному и внелегочному туберкулезу / Под ред. Ю.Н. Левашева и Ю.М. Репина. — СПб.: Элби-СПб, 2008. — 516 с.
6. Туберкульоз в Україні: аналітично-статистичний довідник за 2004–2014 / Відп. ред. Н.М. Нізова, М.В. Голубчиков. — К., 2015. — 116 с.
7. Global tuberculosis control 2011. Доклад о глобальной борьбе с туберкулезом 2011: World Health Organization [Электронный ресурс]. — Режим доступа: http://www.who.int/tb/publications/global_report/2011/.1. Внелегочной туберкулез: Руководство для врачей / Под ред. А.В. Васильева. — СПб., 2000. — 327 с.
2. Голка Г.Г., Веснін В.В. Сучасні підходи до лікування туберкульозного спондиліту / Ортопедия, травматология и протезирование. Научно-практический журнал. — 2016 — № 3. — С. 85-89.
3. Диагностика и лечение внелегочного туберкулеза: практическое руководство / Под ред. М.И. Перельмана, Ю.Н. Левашева. — М.: Медицина и жизнь, 2002. — 600 с.
4. Корнев П.Г. Хирургия костно-суставного туберкулеза: В 3 т. / П.Г. Корнев. — Л.: Медицина, 1971. — 810 с.
5. Руководство по легочному и внелегочному туберкулезу / Под ред. Ю.Н. Левашева и Ю.М. Репина. — СПб.: Элби-СПб, 2008. — 516 с.
6. Туберкульоз в Україні: аналітично-статистичний довідник за 2004–2014 / Відп. ред. Н.М. Нізова, М.В. Голубчиков. — К., 2015. — 116 с.
7. Global tuberculosis control 2011. Доклад о глобальной борьбе с туберкулезом 2011: World Health Organization [Электронный ресурс]. — Режим доступа: http://www.who.int/tb/publications/global_report/2011/.