Введение
Гипогликемия у новорожденных — явление не столь редкое, но весьма опасное, поскольку приводит к поражению головного мозга. К последствиям такого повреждения относятся: симптоматическая эпилепсия, задержка развития, гиперактивность, дефицит внимания, проблемы с обучением и воспитанием, микроцефалия, аутизм, корковая слепота [1].
Риск поражения центральной нервной системы (ЦНС) зависит от длительности и уровня гипогликемии. В большинстве случаев гипогликемия у новорожденных носит транзиторный характер и купируется введением экзогенной глюкозы парентерально. Однако если гипогликемия сохраняется более трех суток и не поддается коррекции, следует с большим вниманием отнестись к поиску и устранению ее причины, поскольку персистирующая гипогликемия может быть одним из симптомов –серьезных нарушений, в частности, заболеваний эндокринной системы.
Описанный клинический случай демонстрирует редкую причину гипогликемии у новорожденного, которой явился врожденный гипотиреоз.
Клинический случай
Ребенок К., мальчик, поступил в отделение анестезиологии и интенсивной терапии новорожденных в первые сутки жизни с диагнозом «асфиксия средней степени тяжести, синдром мекониальной аспирации, аспирационная пневмония, дыхательная недостаточность III степени; гипоксическая энцефалопатия, отек головного мозга; невус волосистой части головы затылочной области».
Ребенок родился от І беременности, которая протекала на фоне преэклампсии легкой степени. Роды срочные, дистресс плода во ІІ периоде родов, 5-кратное обвитие пуповины вокруг шеи. Околоплодные воды окрашены меконием. Ребенок родился с массой тела 3250 г, оценка по шкале Апгар 5–7 баллов. При санации трахеи получена окрашенная меконием слизь. Ребенок интубирован, переведен на искусственную вентиляцию легких. Данные лабораторного обследования после рождения без особенностей, за исключением глюкозы, уровень которой составлял 2,8 ммоль/л.
С первых суток жизни, в связи с невозможностью обеспечить весь необходимый объем кормления энтеральным путем, в рамках программы обеспечения необходимого количества калорий и белка парентерально была назначена глюкоза по физиологической потребности 4,5 мг/кг/мин, аминокислоты 2 г/кг/сут [2, 3]. К концу первых суток жизни ребенок начал получать трофическое питание 5 мл/кг/сут для адаптации кишечника после перенесенной интранатальной асфиксии.
При этом наше внимание привлек необычный факт стойкой гипогликемии с первых суток жизни, несмотря на возрастную норму получения углеводов. Ответной реакции на коррекцию гипогликемии раствором глюкозы 10% в объеме 2 мл/кг практически не наблюдалось.
На вторые сутки было увеличено поступление глюкозы на 20 % больше физиологической потребности. Несмотря на предпринятые мероприятия по увеличению поступления глюкозы, как при постоянной инфузии 5,5–6 мг/кг/мин, так и при проведении экстренной коррекции нормализовать уровень гликемии не удавалось.
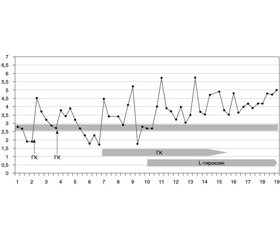
Учитывая сохраняющуюся гипогликемию, было принято решение перейти к следующему этапу коррекции гипогликемии — назначению глюкокортикоидных препаратов. И только после болюсного внутривенного введения гидрокортизона 5 мг/кг отмечалось увеличение уровня глюкозы крови до нормальных показателей. Эффект от введения гидрокортизона сохранялся на протяжении суток. На 4-е сутки жизни суточное поступление углеводов увеличено на 50 % от необходимого. Однако на фоне отсутствия поступления гидрокортизона уровень глюкозы крови повторно снизился меньше нормы.
На 6-е сутки жизни был достигнут полный объем энтерального кормления с дополнительным введением глюкозы для достижения суточного ее поступ–ления до 16 мг/кг/мин (максимально рекомендованный уровень — 12 мг/кг/мин). Параллельно назначено плановое введение гидрокортизона 10 мг с интервалом в 6 часов.
На этом фоне уровень глюкозы крови стабилизировался до нормальных показателей, хотя еще отмечались эпизоды гипогликемии от 2,7 до 1,8 ммоль/л. Динамика уровня глюкозы в крови изображена на рис. 1.
После консультации эндокринолога и получения данных лабораторного обследования (табл. 1) выставлен диагноз врожденного гипотиреоза, назначен левотироксин натрия.
С началом назначения L-тироксина постепенно, на протяжении десяти суток, мы снижали дозу гидрокортизона с последующей успешной отменой. На фоне приема только L-тироксина произошла стабилизация уровня глюкозы крови.
Показатели общего анализа крови, концентрации электролитов, пигментного обмена печени в плазме крови — в пределах возрастной нормы.
При ультразвуковом обследовании щитовидной железы и органов брюшной полости — данные без особенностей.
При эхокардиографии обнаружена аберрантная хорда в полости левого желудочка, открытое овальное окно диаметром 0,4 мм.
При проведении нейросонографии на вторые сутки жизни выявлены признаки субарахноидального кровоизлияния в теменной области слева.
Консультация эндокринологом на 4-е сутки жизни, рекомендован план диагностического обследования.
Кроме того, ребенок осмотрен неврологом, генетиком, дерматологом, офтальмологом. Данные без особенностей. Дерматолог — гиперпигментный невус.
Диагноз при выписке
Основной: врожденный гипотиреоз.
Осложнения: персистирующая гипогликемия.
Сопутствующий: перинатальное поражение ЦНС, субарахноидальное кровоизлияние в теменной области головного мозга слева, вентрикулодилатация слева; невус волосистой части головы затылочной области. В анамнезе неонатальная аспирация мекония.
Ребенок выписан из стационара на 21-е сутки жизни, оформлена инвалидность (пункт ІІІ раздела II № 454/471/516 от 08.11.2001 МЗ Украины).
Обсуждение
Описанный клинический случай, с нашей точки зрения, уникален тем, что у ребенка с первых дней жизни имела место стойкая гипогликемия, которая не поддавалась лечению внутривенным введением растворов глюкозы и длилась более трех первых суток жизни.
Предрасполагающих факторов как со стороны ребенка (недоношенность, задержка внутриутробного развития), так и со стороны матери (сахарный диабет) не выявлено. Это послужило поводом провести широкий диагностический поиск.
Одним из обязательных обследований на этапах определения причины гипогликемии является исследование концентрации гормонов в крови, влияющих на углеводный обмен [4]. К таким гормонам относятся инсулин, кортизол, адренокортикотропный гормон (АКТГ), соматотропный гормон и гормоны щитовидной железы. Сочетание гипотиреоза с дефицитом соматотропного гормона и АКТГ может приводить к стойкой тяжелой гипогликемии [5]. Однако литературных данных, объясняющих феномен гипогликемии при изолированной дисфункции щитовидной железы у новорожденных, недостаточно [6]. Несмотря на то, что гормоны щитовидной железы опосредованно принимают участие в регуляции углеводного обмена, некоторые авторы считают, что гипогликемия является нетипичным проявлением гипотиреоза. Вместе с тем у новорожденных гипотиреоз может протекать асимптомно [7–9], описаны единичные случаи, где гипогликемия была единственным его проявлением [10]. Возможными причинами гипогликемии при гипотиреозе могут быть замедленное поглощение глюкозы клеткой, уменьшение скорости абсорбции глюкозы в кишечнике, сниженный клиренс инсулина из крови, нарушение глюконеогенеза [10–12].
В качестве первой линии коррекции гипогликемии рекомендовано болюсное внутривенное введение 10% раствора глюкозы из расчета 2 мл/кг. При неэффективности следует увеличить суточное поступление глюкозы на 20–50 %. Если и эти шаги не дают эффекта, то следующим этапом назначается внутривенно гидрокортизон, а вместе с тем продолжается поиск причины гипогликемии [4, 6].
В описанном случае были получены лабораторные данные в пользу гипотиреоза, а именно — повышение уровня тиреотропного гормона и снижение концентрации свободного тироксина. Диагноз также подтверждает стойкий положительный эффект коррекции гипогликемии, полученный при назначении заместительной терапии левотироксином на фоне снижения гидрокортизона с последующей его отменой.
Выводы
Как гипогликемия, так и гипотиреоз оказывают негативное влияние на головной мозг младенца с последующим развитием грубого неврологического дефицита и когнитивных дисфункций вплоть до нарушения умственного развития. По–этому устранение этих двух состояний необходимо осуществлять в самые ранние сроки от момента рождения.
В заключение мы хотим сделать акцент на необходимости исследования функции щитовидной железы при обнаружении стойкой гипогликемии у новорожденного ребенка с целью ранней диагностики и своевременного начала лечения врожденного гипотиреоза.
Ранняя диагностика и, соответственно, ранняя заместительная терапия левотироксином предотвращают негативные последствия гипотиреоза в развитии головного мозга.
Конфликт интересов. Авторы заявляют об отсутствии какого-либо конфликта интересов при подготовке данной статьи.
Список литературы
1. Yalnizoglu D., Haliloglu G., Turanli G., Cila A., Topcu M. Neurologic outcome in patients with MRI pattern of damage typical for neonatal hypoglycemia // Brain Dev. — 2007. — Vol. 29(5). — P. 285-292.
2. Thureen P.J., Melara D., Fennessey P.V. et al. Effect of low versus high intravenous amino acid intake on very low birth weight infants in the early neonatal period // Pediatr. Res. — 2003. — Vol. 53. — P. 24-32.
3. Infant feeding and nutrition // Essential neonatal medicine / Sunil Sinha, Lawrence Miall, Luke Jardine. — 6th ed. — Hoboken, NJ: John Wiley & Sons Inc., 2018.
4. Диагностика и лечение эндокринных заболеваний у детей и подростков / Под ред. проф. Н.П. Шабалова. — М.: МЕДпресс, 2002. — 450 с.
5. McDermott M.T. Overview of the clinical manifestations of hypothyroidism / Braverman L.E., Cooper D.S., editors // Werner and Ingbar’s the Thyroid. A Fundamental and Clinical Text. — 10th ed. — New Delhi, Philadelphia: Lippincott. William and Wilkins, 2013.
6. Samaan N.A. Hypoglycemia secondary to endocrine deficiencies // Endocrinol. Metab. Clin. North Am. — 1989. — Vol. 18. — P. 145-154.
7. Schoenmakers N., Alatzoglou K.S., Chatterjee V.K., Dattani M.T. Recent advances in central congenital hypothyroi–dism // J. Endocrinol. — 2015. — Vol. 227(3). — P. 51-71.
8. Rozance P.J., Hay W.W. New approaches to management of neonatal hypoglycemia // Maternal health, neonatology and perinatology. BioMed Central. — 2016. — Vol. 2(1). — P. 3.
9. Rastogi M.V., La Franchi S.H. Congenital hypothyroi–dism // Orphanet journal of rare diseases. BioMed Central. — 2010. — Vol. 5(1). — P. 17.
10. Kurtoglu S., Tutus A., Aydin K., Genc E., Caksen H. Persistent neonatal hypoglycemia: an unusual finding of congenital hypothyroidism // J. Pediatr. Endocrinol. Metab. — 1998. — Vol. 11(2). — P. 277-9.
11. Kalra S., Unnikrishnan A.G., Sahay R. The hypoglycemic side of hypothyroidism // Indian J. Endocrinol. Metab. Medknow. Publications. — 2014. — Vol. 18(1). — P. 1.
12. Беляев А.В. Интенсивная терапия и обезболивание при эндокринных заболеваниях у детей. — К.: КИМ, 2016. — 176 с.

/155-1.jpg)