Резюме
Мета роботи: оцінка діагностичних можливостей і результатів хірургічного лікування хворих з грижами стравохідного отвору діафрагми (ГСОД). Матеріали та методи. У відділенні хірургії органів травлення ДУ «Інститут гастроентерології НАМН України» за період з 2013 по 2018 рік лапароскопічні втручання з приводу грижі стравохідного отвору діафрагми і гастроезофагеальної рефлюксної хвороби були виконані у 119 пацієнтів. Результати. Серед оперованих пацієнтів у 101 (84,9 %) було встановлено діагноз «аксіальна ГСОД (тип I)», у 14 (11,8 %) — «параезофагеальна ГСОД (тип II)», «змішана ГСОД з укороченим стравоходом (тип ІІІ)» — у 4 (3,4 %). Крурорафію виконано у 100 % пацієнтів: задня — у 67 (56,3 %) пацієнтів, передня та задня — у 36 (30,3 %), у 16 (13,4 %) пацієнтів — поєднана і алопластика. Виконано лапароскопічні фундоплікації: фундоплікація за Ніссеном — у 96 (80,7 %) пацієнтів, фундоплікація за Тупе — у 12 (10,1 %), фундоплікація за Дору — в 11 (9,2 %) пацієнтів. Фундодіафрагмопексію виконано у 87 (73,1 %). Летальних випадків після оперативних втручань не було. Висновки. Результати дослідження свідчать про високу ефективність лапароскопічних методів у хірургічному лікуванні пацієнтів з ГСОД, добре переносяться пацієнтами і характеризуються невеликим відсотком інтраопераційних і відсутністю післяопераційних ускладнень, що дозволяє визнати їх операціями вибору в лікуванні даної патології.
Цель исследования: оценка диагностических возможностей и результатов хирургического лечения больных с грыжами пищеводного отверстия диафрагмы (ГПОД). Материалы и методы. В отделении хирургии органов пищеварения ГУ «Институт гастроэнтерологии НАМН Украины» за период с 2013 по 2018 год лапароскопические вмешательства по поводу грыж пищеводного отверстия диафрагмы и гастроэзофагеальной рефлюксной болезни были выполнены у 119 пациентов. Результаты. Среди оперированных пациентов у 101 (84,9 %) был установлен диагноз «аксиальная ГПОД (тип І)», у 14 (11,8 %) — «параэзофагеальная ГПОД (тип II)», «смешанная ГПОД с укороченным пищеводом (тип III)» — у 4 (3,4 %). Крурорафия выполнена у 100 % пациентов: задняя — у 67 (56,3 %) пациентов, передняя и задняя — у 36 (30,3 %), у 16 (13,4 %) пациентов — сочетанная и аллопластика. Выполнены лапароскопические фундопликации: фундопликация по Ниссену — у 96 (80,7 %) пациентов, фундопликация по Тупе — у 12 (10,1 %), фундопликация по Дору — у 11 (9,2 %) пациентов. Фундодиафрагмопексия выполнена у 87 (73,1 %). Летальных исходов после оперативных вмешательств не было. Выводы. Результаты исследования свидетельствуют о высокой эффективности лапароскопических методов в хирургическом лечении пациентов с ГПОД, хорошо переносятся пациентами и характеризуются небольшим процентом интраоперационных и отсутствием послеоперационных осложнений, что позволяет признать их операциями выбора в лечении данной патологии.
Background. Evaluating the diagnostic possibilities and results of surgical treatment in patients with hiatal hernia was objective of our study. Materials and methods. One hundred nineteen patients with hiatal hernia underwent laparoscopic surgery at the department of digestive surgery of SI “Institute of Gastroenterology of the NAMS of Ukraine” in 2013–2018. Results. Hiatal hernia type I was diagnosed in 101 (84.9 %) patients, hiatal hernia type II — in 14 (11.8 %), hiatal hernia type III — in 4 (3.4 %). Hernia cruroplasty was performed in 100 % of cases: posterior cruroplasty — in 67 (56.3 %) patients, anterior and posterior (сombined) — in 36 (30.3 %), alloplasty and cruroplasty — in 16 (13.4 %). We used the following options of laparoscopic fundoplication in patients with hiatal hernia: Nissen fundoplication — in 96 (80.7 %) cases, Toupet fundoplication — in 12 (10.1 %), Dor fundoplication — in 11 (9.2 %). Fixing the cuff to the diaphragm crus were performed in 87 (73.1 %) patients. There were no lethal cases after surgery. Conclusions. Results of the study indicate the efficacy of laparoscopic surgery in hiatal hernia, which was well tolerated by patients and characterized by a small percentage of complications, allow you to recognize them as operations of choice in the treatment of this pathology.
Вступ
Грижа стравохідного отвору діафрагми (ГСОД) і гастроезофагеальна рефлюксна хвороба (ГЕРХ) за поширеністю займають одне з провідних місць у сучасній гастроентерології, перебуваючи в структурі захворювань шлунково-кишкового тракту на другому-третьому місцях, конкуруючи з такими захворюваннями, як хронічний холецистит і виразкова хвороба шлунка та дванадцятипалої кишки (ДПК) [1]. ГСОД становлять 98 % усіх гриж діафрагми, а в 50 % випадків не викликають ніяких клінічних проявів і, отже, не діагностуються [2]. У той же час ГСОД відіграють провідну роль в розвитку неспроможності нижнього стравохідного отвору (НСО) і патологічного шлунково-стравохідного рефлюксу [3–5]. При цьому, за даними Європейської і Американської гастроентерологічних асоціацій, якщо ГСОД існує протягом 5–12 років без лікування, то ризик розвитку раку стравоходу зростає на 27 % через 5 років і на 35–49 % — залежно від віку — через 12 років [6].
Консервативна антирефлюксна терапія має симптоматичний характер, через те що не усуває основні причини захворювання — ГСОД і недостатність кардіального переходу [7–9]. Єдиний радикальний спосіб відновити функцію кардіального сфінктера і усунути гастроезофагеальний рефлюкс — оперативне втручання [7, 8, 10]. Останніми роками в хірургічному лікуванні ГСОД пріоритетним напрямком у всьому світі стало використання лапароскопічних втручань, які при необхідному досвіді і навичках хірургічної бригади виконуються в значно більш вигідних умовах порівняно з відкритими операціями, значно зменшують операційну травму, тривалість втручань, кількість інтра- та післяопераційних ускладнень і вигідно відрізняються короткими термінами реабілітації [11–15]. Мета цих операцій — створення оптимальних умов для відновлення антирефлюксного механізму езофагокардіальної зони.
Таким чином, незважаючи на досягнення в хірургії стравоходу, в цьому розділі лапароскопічного лікування залишається безліч дискутабельних питань, пов’язаних з виконанням оптимальної хіатопластики з пластичних матеріалів і без них, раціональної техніки мобілізації і вибору антирефлюксного етапу операції.
Мета роботи: оцінка діагностичних можливостей і результатів хірургічного лікування хворих з грижами стравохідного отвору діафрагми.
Матеріали та методи
У відділенні хірургії органів травлення ДУ «Інститут гастроентерології НАМН України» за період з 2013 по 2018 рік виконано 119 лапароскопічних оперативних втручаннь з приводу ГСОД та ГЕРХ, серед яких 69 (57,9 %) жінок і 50 (42,1 %) чоловіків, середній вік яких становив (43,2 ± 12,6) року. Динаміка оперативних втручань з 2001 по 2018 рік.
Для встановлення та підтвердження діагнозу пацієнтам проводили рентгенологічне дослідження стравоходу, шлунка, ДПК. Рентгенологічне дослідження полягало в оглядовій рентгеноскопії і рентгенографії стравоходу, шлунка, ДПК із застосуванням барію сульфату (код АТС VO8BF02) на апараті OPERAТ90SEX. Застосовувалися спеціальні методики і прийоми для виявлення недостатності стравохідно-шлункового переходу. Поліпозиційна рентгеноскопія проводилася у вертикальному, горизонтальному положенні хворого, в положенні Тренделенбурга, під час підйому апарата, при форсованому диханні. Одним із основних інструментальних методів дослідження у виявленні патології езофагогастродуоденальної зони була езофагогастродуоденоскопія (ЕГДС). ЕГДС виконували у відділенні міні-інвазивних ендоскопічних втручань та інструментальної діагностики за допомогою фіброгастроскопа OLYMPUS GIF Q-20 (Японія) та відеогастроскопа PENTAX ЕG-290 Kp (Японія).
Для дослідження моторної функції стравоходу і тиску на рівні НСО, а також контролю за станом сформованої фундоплікаційної манжети використовувалася стравохідна манометрія. Дослідження виконуються пристроєм для вивчення моторики шлунково-кишкового тракту МНХ-01 (захищений а.с. № 923521 «Пристрій для дослідження моторики біологічного об’єкта», виготовлений компанією «Українські медичні системи»). Відбір хворих на лапароскопічну операцію здійснювали з урахуванням наступних показань: діагноз ГСОД встановлений рентгенологічно і за даними ЕГДС з наявністю ускладнень (езофагіт, ерозії і виразки стравоходу, кровотечі), післяопераційний рецидив.
Результати та обговорення
При макроскопічній оцінці езофагогастральної зони за даними ендоскопічних досліджень у хворих з ГСОД ерозії в н/3 стравоходу виявлені у 82 (68,9 %) хворих, збільшення відстані між EGJ та хіатусом більше 1 см — у 105 (88,2 %) пацієнтів; кардіальна складка 2–3 ступеня відмічена у 84 (70,6 %) хворих, запалення та ерозії в тілі й кардіальному відділі шлунка встановлено у 38 (31,9 %) хворих, пролапс слизової шлунка у стравохід діагностовано у 49 (41,2 %) хворих. Наявність «другого входу» в шлунок була характерною ознакою для параезофагеальної грижі, при цьому перший вхід розташовувався в ділянці слизової шлунка, другий — в ділянці стравохідного отвору діафрагми.
Найбільш поширені зміни, що виявлені при ЕГДС, наведені на рис. 1.
Згідно з Лос-Анджелеською класифікацією, у 33 (27,7 %) хворих був езофагіт ступеня А, у 49 (41,2 %) хворих — ступеня В (рис. 2), ознаки кишкової метаплазії відзначені у 27 (22,7 %) хворих.
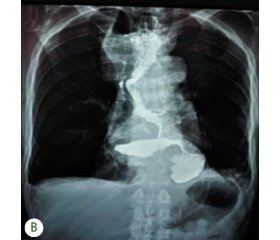
При рентгенологічному дослідженні прямими симптомами ГСОД були: відсутність газового міхура шлунка, переміщення шлунка та дистальної частини стравоходу в грудну порожнину, випрямлення кута Гіса, атипові рухи стравоходу, випадання слизової стравоходу в шлунок.
Серед 119 оперованих пацієнтів у 101 (84,9 %) пацієнта виявлено аксіальну ГСОД (тип I), у 14 (11,8 %) — параезофагеальну ГСОД (тип II), змішану ГСОД з укороченим стравоходом (тип III) — у 4 (3,4 %) (класифікація Allison) (рис. 3).
Залежно від обсягу проникнення органів з черевної в грудну порожнину ГСОД 1 ступеня відзначена у 51 (42,8 %) хворого (рис. 4А), ГСОД 2 ступеня, коли в ділянці стравохідного отвору діафрагми виходили кардія і частина дна шлунка, — у 57 (48 %) хворих (рис. 4Б). Вихід в грудну порожнину дна, тіла або всього шлунка кваліфікується як ГСОД 3 ступеня, визначена у 11 (9,2 %) хворих (рис. 4В).
Манометричні дослідження зони нижнього стравохідного сфінктера дозволили виявити різницю коливань тиску залежно від типу ГСОД (табл. 1, рис. 5–7).
У чверті пацієнтів з ГСОД в зоні кардіального переходу не відмічаються коливання тиску відносно рівня шлунка. В середньому значення знаходяться на рівні (28,7 ± 1,6) мм рт.ст., що може свідчити про часткове збереження в деяких випадках скоротливої функції НСО. Зниження тиску езофагокардіальної зони призводило до порушення запиральної функції НСО, наслідком чого були стравохідні прояви ГЕРХ. У зв’язку з чим при встановленні діагнозу ГСОД і наявності ускладнень (езофагіт, ерозії та виразки стравоходу, дисплазія слизової, анемія, кровотечі, великих розмірів ГСОД з фіксацією в воротах грижі або при післяопераційних рецидивах) виробляли показання до оперативного втручання.
Основними завданнями хірургічного втручання вважаємо: усунення діафрагмальної грижі й надлишкового розширення стравохідного отвору діафрагми за рахунок крурорафії або сітчастих трансплантатів з корекцією антирефлюксної функції НСО за рахунок симетричної фундоплікації, відновлення кута Гіса, мобілізації внутрішньочеревного ділянки стравоходу (не менше 4 см), забезпечення вільного антеградного пасажу їжі. Етапи виконання втручання показані на рисунках 8, 9.
ГСОД великих і гігантських розмірів діагностовано в 11 (9,2 %) хворих. Неможливість зближення ніжок діафрагми і виконання крурорафії послужили показанням для використання сітчастих трансплантатів. У своїй роботі ми використовуємо полегшений політетрафторетиленовий сітчастий трансплантат з периферичним нітиноловим каркасом (ПТФЕ-трансплантати), MMDI (виробництво США) (рис. 10, 11).
Крурорафія була виконана у 100 % пацієнтів: задня крурорафія — у 67 (56,3 %) пацієнтів, передня та задня — у 36 (30,3 %), у 16 (13,4 %) пацієнтів — поєднана крурорафія і алопластика. Лапароскопічні фундоплікації проводили: фундоплікація за Ніссеном — у 96 (80,7 %) пацієнтів, фундоплікація за Тупе — у 12 (10,1 %) та фундоплікація за Дору — в 11 (9,2 %) пацієнтів. Фундодіафрагмопексію провели у 87 (73,1 %). Розподіл пацієнтів за хірургічними втручаннями, виконаними в обстежених хворих, наведено в табл. 2.
Летальних випадків після оперативних втручань не було. Інтраопераційні ускладнення діагностовано у 10 (8,4 %) хворих: пневмоторакс — у 4 (3,4 %) пацієнтів, кровотеча з коротких судин шлунка — у 4 (3,4 %), кровотечі з приводу розриву капсули селезінки — у 2 хворих (1,7 %).
Висновки
Таким чином, у діагностиці ГСОД обов’язковим є езофагогастроскопія, під час якої виділялися характерні ознаки даного захворювання: пролапс слизової шлунка в стравохід — у 49 (41,2 %) пацієнтів, визначення Z-лінії в грудному відділі стравоходу вище діафрагмального отвору, зіяння або неповне змикання кардії, наявність «другого входу» в шлунок. Існують ознаки при рентгенологічному дослідженні, де прямими симптомами були: відсутність газового міхура шлунка, переміщення шлунка та дистальної частини стравоходу в грудну порожнину, випрямлення кута Гіса, випадання слизової стравоходу в шлунок, при цьому ГСОД 1 ступеня відзначена у 51 (42,8 %) хворого, ГСОД 2 ступеня — у 57 (48 %), ГСОД 3 ступеня відзначена в 11 (9,2 %) хворих. Додатковим методом також є манометрія, при якій показники тиску НСО розрізняються залежно від типу ГСОД.
Лапароскопічні операції в лікуванні ГСОД дозволяють мінімізувати травматичність оперативних втручань за рахунок більш адекватного візуального контролю анатомічних утворень, можливості роботи на великій глибині з хорошим збільшенням і оглядом операційного поля, що зменшує число інтраопераційних ускладнень та дозволяє уникнути післяопераційних ускладнень.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів при підготовці даної статті.
Список литературы
1. Калинина Е.А. Технические аспекты лапароскопической пластики грыж пищеводного отверстия диафрагмы: обзор литературы и собственный опыт / Е.А. Калинина, А.Н. Пряхин // Вестник ЮУрГУ. Серия «Образование, здравоохранение, физическая культура». — 2014. — № 14. — С. 54-60.
2. Опыт оперативного лечения грыж пищеводного отверстия диафрагмы / А.Г. Родин, А.И. Никитенко, А.В. Базаев [и др.] // СТМ. — 2012. — № 4. — С. 89-93.
3. Девяткин А.Я. Применение ультразвукового исследования с трехмерной объемной реконструкцией изображения в диагностике грыж пищеводного отверстия диафрагмы / А.Я. Девяткин, А.Н. Чугунов, Э.Н. Гурьев // Практическая медицина. — 2012. — № 9(65). — С. 146-150.
4. Велигодский М.М. Профілактика несприятливих результатів лапароскопічної корекції антирефлюксної функції кардії при грижах стравохідного отвору діафрагми й ахалазії стравоходу / М.М. Велигодський, О.В. Горбуліч, В.В. Комарчук // Одеський медичний журнал. — 2016. — № 3(149). — С. 66-69.
5. Laparoscopic floppy Nissen fundoplication: 11-year follow-up / M. Schietroma, F. De Vita, F. Carlei [et al.] // Surg. Laparosc. Endosc. Percutan. Tech. — 2013. — Vol. 23, № 3. — P. 281-285.
6. Велигоцкий Н.Н. Патофизиологические аспекты функциональных расстройств пищеводно-желудочного перехода / Н.Н. Велигоцкий, А.В. Горбулич // Международный медицинский журнал. — 2007. — № 1. — С. 74-79.
7. Батвинков Н.И. Аксиальная грыжа пищеводного отверстия диафрагмы, осложненная коротким пищеводом / Н.И. Батвинков, И.В. Русин, В.Е. Карпович // Журнал Гродненского государственного медицинского университета. — 2014. — № 2. — С. 119-121.
8. Вансович В.Є. Методика Dor запобігає функціональним розладам після лапароскопічної хіатопластики у хворих на грижу стравохідного отвору діафрагми / Вансович В.Є., Котік Ю.М. // Одеський медичний журнал. — 2015. — № 2(148). — С. 28-30.
9. Толстокоровов А.С. Опыт антирефлюксных операций в хирургии при лечении гастроэзофагеальной рефлюксной болезни / Толстокоровов А.С., Хуболов А.М., Коваленко Ю.В. // Саратовский научно-медицинский журнал. — 2015. — Т. 11, № 4. — С. 583-587.
10. Elgandashvili D., Kiladze M. Laparoscopic surgery of hiatal herniand gastroesophageal reflux disease // Georgian Med. News. — 2014. — 1(231). — Р. 17-20.
11. Волчкова И.С. Комплексная сравнительная оценка эзофагокардиомиотомии при ахалазии кардии / И.С. Волчкова // Фундаментальные исследования. — 2011. — № 10. — С. 49-52.
12. Music-based memory enhancement in Alzheimer’s disease: promise and limitations / N.R. Simmons-Stern, R.G. Deason, B.J. Brandler [et al.] // Neuropsychologia. — 2012. — Vol. 50(14). — Р. 3295-3303.
13. Furnée Surgical Reintervention After Failed Antireflux Surgery: A Systematic Review of the Literature / Edgar J.B. Furnée, A. Draaisma, M.J. Broeders [et al.] // J. Gastrointest. Surg. — 2009. — Vol. 13(8). — Р. 1539-1549.
14. Pervasive Computing Technologies to Continuously Assess Alzheimer’s Disease Progression and Intervention Efficacy / Bayard E. Lyons, Daniel Austin, Adriana Seelye [et al.] // Front. Aging Neurosci. — 2015. — Vol. 7. — Р. 102.
15. Paraesophageal and parahiatal hernias in an Asian acute care tertiary hospital: an underappreciated surgicalcondition / Y.X. Koh, L.W. Ong, J. Lee, A.S. Wong // Singapore Med. J. — 2016. — Vol. 15. — doi: 10.11622/smedj.2016018.

/17-1.jpg)
/18-1.jpg)
/19-1.jpg)
/19-2.jpg)
/19-3.jpg)
/20-1.jpg)
/21-1.jpg)