Журнал «Здоровье ребенка» Том 14, №3, 2019
Вернуться к номеру
Харчова алергія на білок коров’ячого молока чи непереносимість лактози? Принципи диференціальної діагностики й дієтотерапії
Авторы: Няньковський С.Л., Няньковська О.С., Троцький Г.М., Камуть Н.В.
Львівський національний медичний університет імені Данила Галицького, м. Львів, Україна
Рубрики: Педиатрия/Неонатология
Разделы: Справочник специалиста
Версия для печати
Клінічні гастроінтестинальні прояви алергії на білок коров’ячого молока й лактазної недостатності, такі як діарея, здуття, кольки й зригування, є доволі схожими, через що часто виникають помилки в діагнозах і методах харчової корекції. Такі діагнози, як «алергія на молоко», «непереносимість молока», а також «непереносимість лактози», нерідко використовуються без чіткого розуміння різних механізмів, що лежать в їх основі, і наслідків, які може мати неправильна дієтотерапія. У статті розглянуто відмінності між алергією на білок коров’ячого молока й непереносимістю лактози. Подано алгоритм диференціальної діагностики харчової алергії на білок коров’ячого молока й лактазної недостатності в дитини, що дає можливість вчасно встановити правильний діагноз і призначити необхідне лікування. Своєчасне й коректне харчове втручання істотно зменшує ризик ускладнень і подальшого розвитку захворювань, має позитивний економічний ефект і дозволяє покращити якість життя дітей і їх родин.
Клинические гастроинтестинальные проявления аллергии на белок коровьего молока и лактазной недостаточности, такие как диарея, вздутие, колики и срыгивания, довольно схожи, из-за чего часто возникают ошибки в диагнозах и методах пищевой коррекции. Такие диагнозы, как «аллергия на молоко», «непереносимость молока», а также «непереносимость лактозы», нередко используются без четкого понимания различных механизмов, лежащих в их основе, и последствий, которые может иметь неправильная диетотерапия. В статье рассмотрены различия между аллергией на белок коровьего молока и непереносимостью лактозы. Представленный алгоритм дифференциальной диагностики пищевой аллергии на белок коровьего молока и лактазной недостаточности у ребенка дает возможность вовремя поставить верный диагноз и назначить необходимое лечение. Своевременное и корректное пищевое вмешательства существенно уменьшает риск осложнений и дальнейшего развития заболеваний, имеет положительный экономический эффект и позволяет улучшить качество жизни детей и их семей.
Clinical gastrointestinal manifestations of cow’s milk protein allergy and lactase deficiency such as diarrhea, bloating, colic, and regurgitation are quite similar, which often lead to errors in diagnoses and methods of nutritional correction. Diagnoses such as milk allergy, milk intolerance, as well as lactose intolerance are often used without a clear understanding of the various underlying mechanisms and the consequences that may result from improper diet therapy. The article deals with the differences between cow’s milk protein allergy and lactose intolerance. The article presents the algorithm of differential diagnosis of cow’s milk protein allergy and lactase deficiency in a child, which enables to correctly determine the diagnosis and prescribe necessary treatment in a timely manner. Timely and correct food intervention significantly reduces the risk of complications and further development of diseases, has a positive economic effect and helps to improve the quality of life of children and their families.
діти раннього віку; діарея; кольки; харчова алергія; лактозна непереносимість; дієтотерапія
дети раннего возраста; диарея; колики; пищевая аллергия; лактазная непереносимость; диетотерапия
infants; diarrhea; colic; food allergy; lactose intolerance; diet therapy
Кількість людей, які страждають від алергічної патології, у всьому світі стрімко зростає. Навіть важко собі уявити, що зараз уже до 40 % людей мають якусь алергічну патологію, починаючи від харчової алергії й атопічного дерматиту й закінчуючи алергічними ринітами, бронхіальною астмою й анафілактичними реакціями. За прогнозом, у 2025 році 50 % людства, тобто кожен другий, ймовірно, будуть страждати від алергії. Одним з найпоширеніших алергенів, з якими стикаються діти раннього віку, є білок коров’ячого молока (БКМ). У дітей раннього віку атопія найчастіше починається з харчової алергії, вважається, що 6–8 % дітей віком до 3 років мають харчову алергію і до 4,9 % — алергію на білок коров’ячого молока (АБКМ) [1, 2].
Позитивним моментом є те, що майже в половини дітей при своєчасній корекції харчування клінічні прояви АБКМ зменшуються або зникають у кінці першого року життя, майже у 80 % — протягом перших 3 років життя [3, 4]. У той же час у дітей раннього віку такі клінічні прояви, що в батьків і лікарів викликають підозру на АБКМ (а саме висип, кольки, запор, діарея, зригування), виникають у 4 рази частіше, ніж у результаті діагностується АБКМ [5].
Особливістю дітей раннього віку є те, що в них доволі часто зустрічаються різноманітні форми лактазної недостатності. У перші місяці життя найчастіше буває так звана транзиторна (тимчасова) лактазна недостатність, яка пов’язана з тим, що в частини дітей відбувається пізній старт синтезу ферменту лактази у ворсинках кишечника. Крім того, є низка клінічних станів, які можуть призводити до часткової вторинної лактазної недостатності, до них належать гострі кишкові інфекції, харчова алергія, целіакія, прийом антибіотиків тощо.
Лактазна недостатність
Що відбувається, якщо ферменту лактази синтезується недостатньо? Якщо дисахарид лактоза своєчасно не розщепився в тонкому кишечнику ферментом лактазою на моносахариди, він накопичується у просвіті товстого кишечника, де під впливом бактерій відбувається своєрідне бродіння з утворенням органічних кислот і газів, розтягненням стінок кишечника. Це може супроводжуватися рідкими пінистими випорожненнями з кислим запахом, відходженням газів, кольками, болем і здуттям живота [6].
Маніфестація клінічних проявів лактазної недостатності частіше припадає на 2–4-й тиждень життя, коли збільшується добовий об’єм спожитого дитиною молока, а грудне молоко «дозріває», у ньому збільшується вміст лактози. У немовлят може з’являтись і посилюватись зригування у зв’язку з підвищенням внутрішньочеревного тиску, починаються кишкові кольки [7].
Алергія на коров’яче молоко
АБКМ може бути або імуноглобулін-Е-залежною (у вигляді реакції негайного типу) або не-IgE-залежною (реакція сповільненого типу, що реалізується за допомогою клітинного механізму). IgE-залежні реакції зазвичай мають місце відразу після прийому БКМ або через короткий проміжок часу, тоді як при IgE-незалежному механізмі розвитку алергії характерні реакції спостерігаються в перші 48 годин після надходження алергену. Незважаючи на різний час виникнення симптомів, у будь-якому варіанті розвитку специфічних проявів імунна система є залученою в патологічний процес. Також слід зауважити, що в одного пацієнта можуть виникати обидва типи реакції. Реакції негайного й сповільненого типу можуть поєднуватися у таких випадках, як атопічний дерматит, алергічний езофагогастроентерит тощо.
Реакції негайного й сповільненого типу можуть відрізнятись не тільки за часом виникнення клінічної симптоматики після споживання алергену, але й за клінічними симптомами (табл. 1) [8].
Слід зауважити, що клінічні симптоми АБКМ можуть залежати й від віку дитини (табл. 2).
У зв’язку з тим, що клінічні прояви в дітей раннього віку при АБКМ і лактазній недостатності, такі як діарея, здуття, кольки й зригування, схожі, у медичній практиці доволі часто виникають помилки в діагнозах. Такі діагнози, як «алергія на молоко», «непереносимість молока», а також «непереносимість лактози», часто використовуються без чіткого розуміння різних механізмів, що лежать в їх основі, і наслідків, які може мати неправильна дієтотерапія. За останні 15 років було багато дискусій щодо класифікації реакцій на продукти харчування, включно з молоком. У даний час прийнята класифікація, яка враховує механізм, що спричиняє виникнення клінічних симптомів. Слід враховувати, що при АБКМ відбувається імунна реакція, а при лактозній непереносимості — неімунно-опосередкована реакція внаслідок дефіциту відповідного ферменту [1, 2].
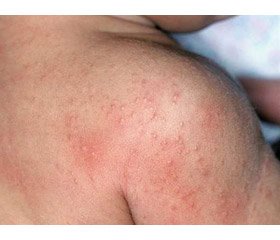
Навіть досвідчені лікарі можуть сплутати клінічні симптоми АБКМ і лактазної недостатності. На що варто звернути увагу: для непереносимості лактози характерні тільки симптоми ураження гастроінтестинального тракту, наприклад здуття, діарея, кольки, а при АБКМ крім ураження гастроінтестинального тракту зазвичай спостерігається ураження інших органів і систем, наприклад шкіри й дихальної системи.
У той же час існують доволі прості діагностичні тести, які можуть допомогти розібратись у діагнозі. Якщо підозрюється АБКМ, то доцільно застосувати елімінаційну дієту, що заснована на виключенні БКМ із раціону дитини. Якщо дитина перебуває на грудному вигодовуванні, елімінаційну дієту призначають матері-годувальниці, виключаючи не тільки коров’яче молоко, але й усі продукти на його основі, такі як сир, кефір, йогурт, вершкове масло, яловичину й телятину. Якщо дитина знаходиться на штучному вигодовуванні, її слід повністю перевести на суміші зі значним (екстенсивним) гідролізом білка, наприклад Nutrilon Пепті (містить 100 % сироваткового білка зі значним гідролізом). За різними джерелами, при харчуванні дитини із симптомами АБКМ покращення клінічної симптоматики відбувається протягом 4–6 тижнів. Після стабілізації стану для уточнення діагнозу можливо провести провокаційну пробу, повернувши БКМ у раціон дитини, проте це слід робити дуже обережно, краще у відповідних медичних установах [8, 9].
Якщо підозрюється лактазна недостатність, то слід застосувати елімінаційну дієту, що базується на виключенні або істотному зменшенні кількості лактози в раціоні дитини. При цьому виключають молочні продукти й усі продукти, що містять лактозу, включно з коров’ячим молоком, морозивом, йогуртом, сиром тощо. На відміну від АБКМ, дитина може вживати безлактозне молоко й безлактозні молочні продукти.
Якщо дитина перебуває на грудному вигодовуванні й не підозрюється первинна, повна лактазна недостатність, прикладати дитину під час годування слід тільки до однієї груді, а до другої — в наступне годування. Оскільки переднє грудне молоко містить багато лактози, то при прикладанні за одне годування до двох грудей дитина може отримати забагато лактози, що буде не відповідати її фізіологічним можливостям щодо гідролізу цього цукру. Окрім того, з діагностичною метою рекомендується перед кожним годуванням додавати фермент лактазу, спостерігаючи за змінами стану дитини.
Якщо дитина перебуває на штучному вигодовуванні, їй слід призначити безлактозну суміш, наприклад Nutrilon Безлактозний. Однак слід пам’ятати, що дана суміш не підходить дітям із АБКМ, оскільки містить цільний, нерозщеплений білок. При переході на безлактозну суміш покращення стану дитини зазвичай настає протягом 48 годин. Повернення лактози в раціон малюка теж є своєрідною провокаційною пробою, при якій спостерігається повернення відповідних клінічних симптомів (табл. 3) [9].
Якщо в дитини раннього віку з хронічною діареєю, кольками, здуттям дані симптоми не пов’язані з гострими кишковими інфекціями, немає підвищеної температури тіла, слід оцінити наявність симптомів з боку інших органів і систем, таких як шкіра, дихальна система тощо. За їх наявності, наприклад, якщо в дитини спостерігається сухість шкіри, висип і свербіж, підозрюється АБКМ і застосовується діагностична елімінаційна дієта з виключенням БКМ на 4–6 тижнів (при штучному вигодовуванні призначаються суміші зі значним гідролізом білка, наприклад Nutrilon Пепті, до якої толерантні 97–98 % дітей з АБКМ). Проте у 2–3 % дітей з АБКМ може виникнути потреба в призначенні амінокислотної суміші, що є резервом саме для тяжких випадків АБКМ. Якщо спостерігається позитивна динаміка, то рекомендується провести провокаційну пробу з БКМ, підтвердити діагноз харчової алергії на БКМ і продовжити відповідну дієту мінімум на 6 місяців. При проведенні дієтотерапії необхідно пам’ятати, що потрібно виключити БКМ повністю, оскільки навіть зовсім невелика кількість БКМ може спровокувати тяжку алергічну реакцію [10, 11].
Якщо при проведенні діагностичної елімінаційної дієти на БКМ позитивного результату немає, слід призначити консультацію вузьких спеціалістів і провести необхідну диференціальну діагностику.
У випадку, якщо в дитини раннього віку є часта діарея, кольки, здуття живота і ці симптоми не пов’язані з гострими кишковими інфекціями, у дитини немає підвищеної температури тіла, слід оцінити наявність характерних симптомів з боку інших органів і систем, таких як шкіра, дихальна система й слизові оболонки. За їх відсутності слід запідозрити непереносимість лактози. У цьому випадку з метою диференціальної діагностики призначається елімінаційна дієта з виключенням лактози на 48 годин. При позитивній динаміці є висока ймовірність встановлення діагнозу лактазної недостатності. Тоді слід продовжити безлактозну чи низьколактозну дієту. Варіантами вибору при штучному вигодовуванні залежно від ступеня лактазної недостатності є спеціальне дитяче харчування:
— низьколактозні дитячі кисломолочні суміші, вироблені за допомогою спеціальних пробіотичних бактерій, що забезпечують високу галактозидазну активність і відповідний пробіотичний ефект харчування. Такі суміші вже мають в готовому продукті доволі високий рівень ферменту лактази, що дозволяє дитині легше перетравити молочний цукор (лактозу) і запобігає розвитку функціональних розладів — діареї, метеоризму й кольок. Важливо, щоб дитячі кисломолочні суміші мали наближене до грудного молока рН, добре сприймалися дітьми, не сприяли виникненню ацидозу. Прикладом таких сумішей є Nutrilon Кисломолочний;
— низьколактозні дитячі молочні суміші, що додатково містять частково гідролізований сироватковий білок і пребіотики — комплекс галактоолігосахаридів і фруктоолігосахаридів, які впливають на формування адекватного мікробіоценозу кишок, відповідних імунних реакцій і харчової толерантності, що, у свою чергу, веде до зменшення функціональних діарей, кольок, зригувань тощо. Особливо важливим є максимальне наближення комплексу олігосахаридів у сумішах за функціональними властивостями до олігосахаридів грудного молока. У клінічних дослідженнях доведено високу ефективність комплексу галактоолігосахаридів і фруктоолігосахаридів у співвідношенні 9 : 1 в оптимальній концентрації 0,8 г на 100 мл суміші, що за функціональними властивостями максимально наближено до ефективності олігосахаридів грудного молока. Прикладом таких сумішей є Nutrilon Комфорт;
— безлактозні дитячі молочні суміші, прикладом яких є Nutrilon Безлактозний [6].
Тривалість дієти з обмеженням лактози залежить від причини виникнення лактазної недостатності. Якщо, наприклад, причиною лактазної недостатності є тяжка гостра кишкова інфекція, то призначати безлактозну чи низьколактозну дієту слід на 6 тижнів, оскільки саме стільки часу необхідно на відновлення ворсинок кишечника, що синтезують фермент лактазу. У випадку штучного вигодовування можна використовувати безлактозні суміші, наприклад Nutrilon Безлактозний, або низьколактозні суміші Nutrilon Комфорт чи Nutrilon Кисломолочний. При цьому необхідно зауважити, що дані суміші не можуть призначатись при АБКМ через відсутність значного ступеня гідролізу білка.
Якщо діагностична елімінаційна дієта з виключенням лактози на 48 годин не привела до позитивної динаміки клінічних симптомів, необхідно провести диференціальну діагностику з АБКМ. Для цього слід застосувати діагностичну елімінаційну дієту з виключенням БКМ на 4–6 тижнів, при штучному вигодовуванні слід використовувати суміші зі значним гідролізом білка, наприклад Nutrilon Пепті. Більшість дітей з АБКМ будуть мати позитивну динаміку на суміші зі значним гідролізом білка (амінокислотні суміші — це резерв для тяжких випадків) [9]. У практичній діяльності для диференціальної діагностики можливо застосовувати алгоритм, який наведений нижче (рис. 1).
Також слід пам’ятати, що в дитини може бути вторинна лактазна недостатність, що виникла на фоні й унаслідок гастроінтестинальної форми АБКМ. У такій ситуації необхідно не тільки виключити БКМ з раціону харчування матері або дитини (залежно від типу вигодовування), але й виключити чи зменшити кількість лактози в раціоні дитини. У випадку грудного вигодовування дитина перед кожним годуванням молоком матері повинна отримати відповідну дозу ферменту лактази. Тобто перед кожним годуванням дитини слід додати фермент до невеликої кількості зцідженого грудного молока (доза залежить від віку дитини згідно з інструкцією), залишити на 5–10 хвилин для ферментації й дати дитині це молоко на початку грудного годування.
У випадку штучного вигодовування може бути призначена суміш на основі значного гідролізу білка, яка не містить лактозу, наприклад Nutrilon Мальабсорбція. Через 6 тижнів, коли ворсинки кишечника, що синтезують фермент лактазу, відновляться, можна спробувати перевести дитину на суміш зі значним гідролізом білка і зниженою кількістю лактози, наприклад Nutrilon Пепті. У будь-якому випадку при встановленні діагнозу АБКМ елімінація БКМ має тривати мінімум 6 місяців [12].
При елімінації БКМ у зв’язку з існуванням перехресних реакцій із молоком ссавців козяче та інше молоко недоцільно використовувати для дітей з АБКМ. Суміші на основі соєвого молока також не підходять через існування перехресних реакцій, крім того, вони не рекомендовані дітям перших 6 місяців життя через наявність ізофлавоноїдів, що можуть мати негативний естрогенний вплив на організм маленької дитини [11].
Висновки
Існують значні відмінності між АБКМ і непереносимістю лактози. Важливо вчасно встановити правильний діагноз і призначити необхідне лікування, що істотно зменшує ризик ускладнень і подальшого розвитку захворювань, покращує якість життя дітей і їх родин.
Конфлікт інтересів. Не заявлений.
1. National Institute for Health and Care Excellence. Food allergy in children and young people: diagnosis and assessment of food allergy in children and young people in primary care and community settings. CG 116. 2011. — https://www.nice.org.uk/guidance/cg116/evidence/full-guideline-136470061 (accessed 27 Jun 2016).
2. Fiocchi A., Brozek J., Schоnemann H. et al. World Allergy Organization (WAO) diagnosis and rationale for action against cow’s milk allergy (DRACMA) guidelines // World Allergy Organ. J. — 2010. — 3(4). — Р. 57-161.
3. Wood R.A. The natural history of food allergy // Pediatrics. — 2003. — Vol. 111. — P. 1631-1637.
4. Host A., Halken S., Jacobsen H.P., Christensen A.E., Herskind A.M., Plesner K. Clinical course of cow’s milk protein allergy/intolerance and atopic diseases in childhood // Pediatr. Allergy Immunol. — 2002. — Vol. 13. — P. 23-28.
5. Rona R.J., Keil T., Summers C., Gislason D., Zuidmeer L., Sodergren S., Sigurdardottir T., Lindner T., Goldhahn K., Dahlstrom J. The prevalence of food allergy. A meta-analysis // J. Allergy Clin. Immunol. — 2007. — Vol. 120. — P. 638-646.
6. Няньковська О.С. Сучасні погляди на функціональні кольки в немовлят / О.С. Няньковська // Здоровье ребенка. — 2017. — Т. 12, № 2. — С. 284-287.
7. Марушко Ю.В. Проблема кишкових кольок та лактазна недостатність у дітей / Ю.В. Марушко, Т.В. Іовіца, М.А. Аль Наджар // Современная педиатрия. — 2012. — № 2. — C. 114-119.
8. Шадрін О.Г., Няньковський С.Л., Добрянський Д.О., Белоусова О.Ю., Недєльська С.М., Івахненко О.С., Клименко В.А., Яцула М.С., Уманець Т.Р., Гайдучик Г.А. Особливості діагностики та підходи до лікувально-профілактичного харчування дітей раннього віку з алергією до білка коров’ячого молока: Методичні рекомендації МОЗ України 0-754. — К.: Люди в білому, 2014. — 28 с.
9. Differentiating milk allergy (IgE and non-IgE mediated) from lactose intolerance: understanding the underlying mechanisms and presentations / Walsh J., Meyer R., Shah N., Quekett J., Fox A.T. // British Journal of General Practice. — 2016. — 66(649). — e609-11 doi: 10.3399/bjgp16X686521.
10. National Institute for Health and Care Excellence. Cows’ milk protein allergy in children. — 2015. http://cks.nice.org.uk/cowsmilk-protein-allergy-in-children (accessed 27 Jun 2016).
11. Lozinsky A.C., Meyer R., Anagnostou K. et al. Cow’s milk protein allergy from diagnosis to management: a very different journey for general practitioners and parents // Children. — 2015. — 2(3). — 317-329.
12. Algorithms for managing infant constipation, colic, regurgitation and cow’s milk allergy in formula-fed infants / Vandenplas Y., Alarcon P., Alliet P. [et al.] // Acta Paediatr. — 2015. doi: 10.1111/apa.12962.

/44-1.jpg)
/45-1.jpg)
/46-1.jpg)
/47-1.jpg)