Резюме
Актуальність. Поєднані переломи п’яткової та таранної кісток у 35–43 % випадків зустрічаються у складі політравми. Нечисленні джерела вітчизняної та зарубіжної літератури свідчать про те, що ця проблема до сьогодні є однією з найбільш спірних. Мета: визначити особливості лікувальної тактики у пацієнтів з поєднаними ушкодженнями п’яткової та таранної кісток. Матеріали та методи. Під наглядом перебували 23 пацієнта з 51 ушкодженням кісток заднього відділу стопи. Поетапно спочатку виконані металоостеосинтез гвинтами та спицями відкритих (4) і закритих (11) переломів таранної кістки, остеосинтез після відкритого (2) і закритого (5) усунення підтаранного вивиху стопи. Потім проведено інструментальну репозицію п’яткової кістки за Westhues у нашій модифікації (7), черезшкірний остеосинтез розробленим пристроєм (2), комбінований (6) і занурювальний остеосинтез пластиною (4). Функціональні результати проаналізовані з використанням шкали AOFAS і визначення больового індексу функції стопи (FFI) через 6 і 12 місяців після оперативного лікування. Результати. Вивчено найближчі та віддалені результати оперативного лікування у 19 пацієнтів. Порівняння в динаміці значень опитувальника за шкалою AOFAS показало збільшення розбіжностей у хворих з ушкодженнями таранної та п’яткової кісток залежно від термінів лікування, що становило до 12 міс. 69,8 ± 5,9 та 74,7 ± 9,6 бала відповідно. Порівняння підсумкових значень шкали за опитувальником FFI показало, що через рік після травми відзначалося зменшення показника — 4,5 ± 0,3 та 9,4 ± 0,3 бала відповідно. Найкращі показники відзначені в динаміці у 9 пацієнтів із підтаранними вивихами стопи за шкалою AOFAS (95,8 ± 1,9 бала), а також за опитувальником FFI (3,8 ± 0,1 бала). Взагалі відзначалося поліпшення функціонального стану стоп через рік після остеосинтезу (AOFAS — 88,2 ± 7,8; FFI — 8,2 ± 5,5). Сумарна оцінка позитивних результатів лікування становила 89,47 %, незадовільних — 10,53 %. Висновки. Активна хірургічна тактика лікування при поєднаних пошкодженнях кісток заднього відділу стопи дозволяє отримати кращі віддалені функціональні результати.
Актуальность. Сочетанные переломы пяточной и таранной костей в 35–43 % случаев встречаются в составе политравмы. Немногочисленные источники отечественной и зарубежной литературы свидетельствуют о том, что эта проблема до настоящего времени является одной из наиболее спорных. Цель: определить особенности лечебной тактики у пациентов с сочетанными повреждениями пяточной и таранной костей. Материалы и методы. Под наблюдением находились 23 пациента с 51 повреждением костей заднего отдела стопы. Поэтапно вначале использован металлоостеосинтез винтами и спицами открытых (4) и закрытых (11) переломов таранной кости, остеосинтез после открытого (2) и закрытого (5) устранения подтаранного вывиха стопы. Затем произведены инструментальная репозиция пяточной кости по Westhues в нашей модификации (7), чрескожный остеосинтез разработанным устройством (2), комбинированный (6) и погружной остеосинтез пластиной (4). Функциональные результаты проанализированы с использованием шкалы AOFAS и определения болевого индекса функции стопы (FFI) через 6 и 12 месяцев после оперативного лечения. Результаты. Изучены ближайшие и отдаленные результаты оперативного лечения у 19 пациентов. Сравнение в динамике значений опросника шкалы AOFAS показало увеличение различий у больных с повреждениями таранной и пяточной костей в зависимости от сроков лечения, составив к 12 мес. 69,8 ± 5,9 и 74,7 ± 9,6 балла соответственно. Сравнение итоговых значений шкалы по опроснику FFI показало, что через год после травмы отмечалось уменьшение показателя опросника — 4,5 ± 0,3 и 9,4 ± 0,3 балла соответственно. Лучшие показатели отмечены в динамике у 7 пациентов с подтаранными вывихами стопы по шкале AOFAS (95,8 ± 1,9 балла), а также по опроснику FFI (3,8 ± 0,1 балла). В целом отмечалось улучшение функционального состояния стоп через год после остеосинтеза (AOFAS — 88,2 ± 7,8; FFI — 8,2 ± 5,5). Суммарная оценка положительных результатов лечения составила 89,47 %, неудовлетворительных — 10,53 %. Выводы. Активная хирургическая тактика лечения при сочетанных повреждениях костей заднего отдела стопы позволяет получить наилучшие отдаленные функциональные результаты.
Background. Combined fractures of calcaneus and talus bones in 35–43 % of cases occur in polytrauma. The small number of domestic and foreign literature publications indicates this problem to be still one of the most controversial. The purpose was to determine the features of the therapeutic tactics in patients with combined damages to the posterior part of the foot. Materials and methods. Twenty-three patients were observed, who had 51 injuries of the posterior part of the foot. First step-by-step there were performed metallic osteosynthesis of open (4) and closed (11) fractures of the talus with screws and wires, among them there were open (2) and closed (5) elimination of subtalar dislocation of the foot. Then instrumental reposition of the calcaneus by Westhues in our modification (7), percutaneous osteosynthesis by the device developed (2), combined (6) and external osteosynthesis with the plate (4) were performed. Functional results were analyzed using the AOFAS scale and determination of the foot pain index (FFI) 6 and 12 months after surgery. Results. The immediate and follow-up results of surgical treatment in 19 patients were studied. Comparison in the dynamics of the values of the questionnaire of the AOFAS scale showed increasing of differences in patients with lesions of the talus and calcaneal bones, depending on the duration of treatment, reaching to 12 months, 69.8 ± 5.9 and 74.7 ± 9.6 points, respectively. Comparison of the final values of the scale of the FFI questionnaire showed that a year after the injury there was a decrease in the index of the questionnaire, 4.5 ± 0.3 and 9.4 ± 0.3 points, respectively. The most positive indicators were noted in the dynamics in 9 patients with rammed foot dislocations on the AOFAS scale (95.8 ± 1.9 points), as well as in the FFI questionnaire (3.8 ± 0.1 points). In general, there was an expressed improvement in functional status of the foot a year after osteosynthesis (AOFAS 88.2 ± 7.8; FFI 8.2 ± 5.5). The total evaluation of positive results was 89.47 %, unsatisfactory — 10.53 %. Conclusions. Active surgical treatment tactics in case of injuries of the posterior part of the foot allow obtaining the best follow-up functional results.
Введение
Среди костей предплюсны, включающих пяточную и таранную кости, сочетанные переломы в 35–43 % случаев встречаются в составе политравмы [1]. Относительная редкость изолированных переломов пяточной кости (1–4 %) по отношению ко всем переломам костей скелета при множестве классификаций и многообразии форм проявления этой патологии создает определенные трудности в выборе оптимального метода лечения. В структуре переломов опорно-двигательной системы человека еще реже (вывихи — 1–2,5 %, переломы — 0,17–0,7 %) отмечаются повреждения таранной кости, при которых страдает не только функция трех суставов, но и биомеханика всей стопы [2].
Уникальное анатомическое строение и положение данных костей делают их уязвимыми по отношению к травмам, диагностике и лечению которых не всегда уделяется должное внимание, поскольку в раннем посттравматическом периоде политравмы приоритетным является жизнеобеспечение пострадавших. Среди травматологов до сих пор не сформировалось достаточно определенного подхода к переломам данной локализации по всем вопросам их классификации, диагностики и выработки адекватной тактики лечения [3].
Результаты лечения зависят от тяжести сочетанных повреждений таранной и пяточной костей, при которых количество неблагоприятных исходов достигает 75 %. Последствия сочетанных повреждений костей заднего отдела стопы не могут угрожать жизни пациентов, но от 23,5 до 78 % пострадавших часто становятся неработоспособными и признаются инвалидами II–III групп [4, 5]. Немногочисленные источники отечественной и зарубежной литературы свидетельствуют о том, что эта проблема до настоящего времени является одной из наиболее спорных и наименее разрешенных [6, 7].
Цель работы: определить особенности лечебной тактики у пациентов с сочетанными повреждениями костей заднего отдела стопы.
Материал и методы
Исследование проведено на базе клиники травматологии и ортопедии Одесского национального медицинского университета в период с 2006 по 2019 г. В ретроспективный анализ включены 23 пациента с сочетанными повреждениями костей заднего отдела стопы, находившихся на лечении в отделениях травматологии ГКБ № 11. Среди оперированных пострадавших в возрасте от 17 до 63 лет (средний возраст — 36,6 ± 10,8 года) основную долю составили мужчины — 15 (65,22 %) человек, женщины — 8 (34,78 %). Для большинства из них механизмом получения травмы было падение с высоты на ноги — 19 (82,61 %) случаев и дорожно-транспортные происшествия — 4 (17,39 %).
При поступлении в стационар для выявления характера повреждений были выполнены в стандартных и специальных (Broden, Canale) проекциях рентгенография и компьютерная томография (КТ) заднего отдела стопы. В соответствии с полученными результатами верификация типов переломов пяточной кости произведена по модифицированной нами классификации Essex-Lopresti (1952), таранной кости — по классификации L. Hawkins (1970) в модификации Marti & Veber (1978). У 23 пострадавших было отмечено 51 повреждение заднего отдела стопы (табл. 1).
/127.jpg)
Из данных табл. 1 следует, что у 15 пациентов были отмечены переломы 19 пяточных костей (8 левых и 11 правых). Билатеральные переломы составили 4 (21,05 %) случая. По характеру имели место внесуставные повреждения пяточной кости у двоих больных, внутрисуставные — у 17 (89,47 %). Среди последних языковидные переломы отмечены в 4 наблюдениях, импрессионные — в 8, раздробленные — в 5. Снижение угла Böhler’s до 0° (смещение II степени) наблюдали в 12 (70,59 %) случаях, во всех остальных случаях отмечался отрицательный угол Böhler’s в пределах 5–23° (смещение III степени) с вовлечением в повреждение пяточно-кубовидного сустава.
Переломы 24 таранных костей выявлены у 23 больных (14 левых и 10 правых). Локализация данных повреждений была следующей: переломы I типа отмечены в 4 случаях (16,67 %), II типа — в 10 (41,66 %), III типа — в 8 (33,34 %) и IV типа — в 2 (8,33 %). Среди поступивших больных подтаранные вывихи стопы диагностированы у 8 пострадавших (34,78 %). Медиальный вывих стопы выявлен у 6 пациентов, у которых в 2 случаях он сочетался с переломом латерального отростка, в 1 — заднего отростка, в 3 — шейки таранной кости. Латеральный вывих стопы был отмечен у 2 пациентов и в обоих случаях сочетался с переломом блока таранной кости.
Открытые переломы и вывихи заднего отдела стопы I–II степени (по Gustilo-Anderson, 1976) наблюдались у 2 больных, IIIА и IIIВ степени тяжести — у 3, из них двусторонние открытые повреждения были у одного пациента.
Оказание помощи пострадавшим в лечебном учреждении всегда основано на принципах неотложной хирургии, а тактика хирургического лечения была выбрана адекватно характеру травмы. В ургентном порядке выполняли одномоментное оперативное лечение больных с закрытыми (открытыми) переломовывихами таранной кости и переломами пяточной кости, а также при подтаранных вывихах стопы.
На первом этапе при ипсилатеральных повреждениях абсолютным показанием к оперативным вмешательствам были открытые переломы. После обработки ран и адекватной открытой репозиции у 2 пациентов с переломами таранной кости (тип III) применили внутреннюю трансартикулярную фиксацию отломков перкутанно проведенными спицами Киршнера. Вторым этапом производили вмешательства на пяточной кости — закрытая одномоментная инструментальная репозиция (ЗОИР) по Westhues в нашей модификации [8]. Следует отметить, что первичную хирургическую обработку (ПХО) ран производили только при повреждениях I–II степени тяжести, после остеосинтеза ведение ран IIIА и IIIВ степени включало общепринятые принципы гнойной хирургии: наложение аппарата внешней фиксации (АВФ), затем — вторичных швов в течение первой недели после операции. Открытое ведение раневого процесса позволило избежать развития краевых некрозов кожи. При подобных закрытых переломах таранной (тип II) и пяточной костей в 2 случаях использовали чрескостный остеосинтез разработанным нами устройством [9].
При контралатеральных открытых повреждениях таранной кости (тип II) в одном случае использовали закрытую репозицию и погружной остеосинтез спонгиозным винтом ∅ 4,5 мм с применением заднелатерального доступа как наименее травматичного. После наложения гипсовой повязки завершали операцию на противоположной стороне комбинированным остеосинтезом пяточной кости — ЗОИР по Westhues + АВФ. С целью предотвращения длительного сдавливания заднего большеберцового сосудисто-нервного пучка применили открытую репозицию закрытых переломовывихов таранной кости (III–IV тип) в первые сутки после поступления. В 1 случае использовали передне-срединный доступ, в 4 — медиальный с остеотомией медиальной лодыжки. После репозиции погружной остеосинтез производили канюлированными винтами Herbert’s ∅ 2,7–3,5 мм либо спонгиозными винтами и деротационной спицей Киршнера с последующим наложением гипсовой повязки. При репозиции пяточной кости на противоположной стороне использовали комбинированный остеосинтез.
В остром периоде травмы были устранены 4 из 5 закрытых подтаранных вывихов стопы с последующим открытым погружным остеосинтезом таранной кости (типы II–III). Причиной неудачи закрытого устранения медиального вывиха была интерпозиция сухожилий малоберцовых мышц, что явилось показанием к применению открытого вправления и погружного остеосинтеза таранной кости (тип III). Подтаранный вывих стопы был открытым в 2 наблюдениях, выявленные при обследовании мелкие фрагменты краевых переломов таранной кости (тип I) синтезированы спицами только в одном случае. После ПХО раны и устранения вывиха применяли транспедикулярную фиксацию стопы по А.В. Каплану (1956) с наложением гипсовой повязки «сапожок».
Лечебная тактика при переломах таранной кости и билатеральном переломе пяточной кости имела свои особенности у 3 пострадавших. В плановом порядке на 7–10-е сутки после травмы применяли открытую репозицию закрытых переломов таранной кости (тип II), используя переднемедиальный доступ и погружной остеосинтез спонгиозными винтами ∅ 3,5–4,0 мм. При репозиции пяточной кости использовали ЗОИР по Westhues на стороне повреждения таранной кости с последующим наложением гипсовой повязки. На контралатеральной стороне производили погружной остеосинтез пяточной кости неблокируемой пластиной «Остеосинтез» (Рыбинск) как наиболее доступной для региона. Подобная тактика предпринята у одного больного при переломе пяточной кости и билатеральном переломе таранной кости — погружной остеосинтез таранной кости (тип III) + ЗОИР пяточной кости по Westhues на одной стороне, на другой — гипсовая повязка при переломе заднего отростка таранной кости (тип I) без смещения.
В послеоперационном периоде для профилактики развития аваскулярного некроза таранной кости назначали дезагреганты, реотропные и метаболические препараты. В случаях ипсилатеральных переломов таранной и пяточной костей на следующий день после операции разрешали ходьбу с помощью вспомогательных средств опоры без нагрузки на поврежденную стопу. Удаление перкутанно введенных спиц в таранную кость выполняли через 6–8 недель, демонтаж АВФ производили через 10–12 недель с момента операции при наличии признаков сращения на контрольных рентгенограммах.
Тактика ведения послеоперационных больных с контралатеральными переломами таранной и пяточной костей, а также билатеральными переломами пяточной кости практически ничем не отличалась. Исключением для них было только ограничение опорной функции обеих стоп на весь срок иммобилизации. При погружном остеосинтезе рассматриваемых повреждений внешняя иммобилизация задней гипсовой лонгетой продолжалась в течение 10–14 дней до снятия швов. После ЗОИР пяточной кости по Westhues накладывали циркулярную гипсовую повязку до коленного сустава с вырезанным «окном» в области пятки сроком до 10–12 недель.
После устранения подтаранных вывихов стопы и остеосинтеза таранной кости во всех случаях разрешали ходьбу с помощью костылей без нагрузки на поврежденную конечность на следующий день после закрытого вправления или операции. Внешнюю иммобилизацию проводили гипсовой повязкой в течение 6–10 недель.
После прекращения иммобилизации реабилитационные мероприятия (массаж, физиотерапевтическое лечение и ЛФК) были направлены на восстановление функции поврежденной конечности. Дозированную нагрузку в течение 4 недель на стороне повреждения разрешали, используя дозатор нагрузки на нижнюю конечность, который располагался в обуви под пяткой пациента. Анализатор нагрузки Rehabilistep [10] разработан и ранее успешно апробирован на кафедре при других повреждениях нижней конечности, поэтому позволяет наиболее точно контролировать величину оптимальной весовой нагрузки за счет использования современных инновационных цифровых технологий. Винты из заднего отдела стопы удаляли через 12–18 месяцев после операции. Рекомендовали ношение супинатора либо ортопедической обуви на протяжении одного года.
Функциональные результаты проанализированы с использованием шкалы Американского ортопедического общества стопы и голеностопного сустава (AOFAS) и определения болевого индекса функции стопы (FFI) через 6 и 12 месяцев после оперативного лечения.
Результаты и их обсуждение
Ближайшие (6 мес.) и отдаленные (до 5 лет) результаты оперативного лечения изучены только у 19 пациентов с повреждениями костей заднего отдела стопы по не зависящим от нас причинам. Комплексная оценка результатов проведена с использованием КТ, клинико-рентгенологических исследований и анкетирования в зависимости от сроков наблюдения (табл. 2).
/129_2.jpg)
Сравнение в динамике значений опросника шкалы AOFAS показало наличие различий у 13 больных с повреждениями пяточной кости в зависимости от сроков лечения. Так, данный показатель через 6 месяцев после начала лечения у пациентов был минимальным, составив 56,0 ± 5,2 балла. Через 12 месяцев отмечалось возрастание показателя шкалы до 74,7 ± 9,6 балла. Сравнение итоговых значений шкалы по опроснику FFI показало, что через 6 месяцев после травмы показатель опросника был довольно высоким — 22,1 ± 1,8 балла. Через 12 месяцев отмечалось уменьшение показателя опросника до 9,4 ± 0,3 балла. Также выявлено, что средняя потеря коррекции угла Böhler’s у оперированных больных составила 3,1 ± 0,2°, что объясняется нарушением соблюдения рекомендуемых сроков иммобилизации и осевой нагрузки в послеоперационном периоде. У 2 пациентов (15,38 %) развились дегенеративные изменения, потребовавшие произвести подтаранный артродез.
У 19 больных с повреждениями таранной кости сравнение в динамике значений опросника шкалы AOFAS также показало наличие различий после начала лечения, которые составили 50,4 ± 1,2 и 69,8 ± 5,9 балла соответственно. Сравнение суммарных значений шкалы по опроснику FFI показало, что спустя 6 месяцев показатели были на уровне 17,5 ± 0,6 балла, а через 12 месяцев значение данного параметра снизилось до 4,5 ± 0,3 балла. Признаки асептического некроза блока таранной кости без его пролапса отмечены у одного пациента (5,26 %).
Лучшие показатели отмечены в динамике у 7 пациентов с подтаранными вывихами стопы по шкале AOFAS, составив 89,4 ± 3,2 и 95,8 ± 1,9 балла соответственно, а также по опроснику FFI — 19,2 ± 0,2 и 3,8 ± 0,1 балла. В связи с болевым синдромом в отдаленном периоде после травмы у 2 больных произведено удаление мелких фрагментов несросшихся краевых переломов таранной кости.
Полученная разница показателей свидетельствует об улучшении функции стопы в значительной динамике повышения шкалы AOFAS (88,2 ± 7,8) и снижении значений опросника FFI (8,2 ± 5,5), что является критерием эффективности использованной нами активной лечебной хирургической тактики. Различие между результатами лечения больных с рассматриваемыми повреждениями достоверно (р < 0,05).
По данным клинической оценки функционального состояния заднего отдела стопы, результаты хирургического лечения через год после операции оценены нами как отличные у 9 (47,37 %) пациентов, как хорошие — у 5 (26,31 %), удовлетворительные — у 3 (15,79 %) и как неудачные — у 2 (10,53 %), из них на II и III группу инвалидности освидетельствованы двое пострадавших. В течение восьми месяцев 7 из 10 работающих пациентов вернулись к прежнему труду.
Для иллюстрации приводим клинический пример.
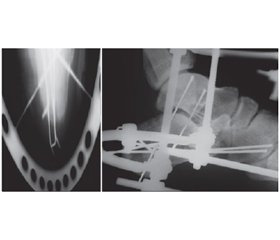
Пациент Т., 32 лет, и/б № 11546, доставлен в клинику после автодорожной травмы. В результате клинико-рентгенологического обследования установлен открытый перелом правой таранной кости (тип II) и закрытый внутрисуставной языковидный перелом левой пяточной кости со смещением отломков — отрицательный угол Böhler’s 24° (рис. 1).
/129.jpg)
Определяется рваная рана внутренней поверхности правой стопы II степени тяжести по Gustilo-Anderson (1976). После короткой предоперационной подготовки больному в ургентном порядке выполнено одномоментное оперативное вмешательство на двух сегментах поэтапно: ПХО раны, закрытая репозиция и внутренняя фиксация через задненаружный доступ правой таранной кости спонгиозным винтом ∅ 4,5 мм, затем произведен закрытый комбинированный остеосинтез (репозиция по Westhues + АВФ) левой пяточной кости. Достигнуто восстановление анатомии обеих костей (рис. 2). Аппарат демонтирован спустя 3 мес. после операции, винт из таранной кости удален через 12 мес. При обследовании на контрольных рентгенограммах левой стопы через 8 мес. после травмы определяется консолидация пяточной кости с признаками остеопороза. На рентгенограммах правой стопы через 2 года достигнута консолидация таранной кости без признаков асептического некроза (рис. 3). По данным анкетирования (AOFAS — 92 балла, FFI — 5 баллов) результат лечения расценен как отличный.
/130.jpg)
Выводы
Полученные данные свидетельствуют о том, что в сравнении с традиционным подходом к ведению пострадавших с сочетанными повреждениями заднего отдела стопы использованная нами активная одномоментная хирургическая тактика клинически более эффективна, способствует снижению частоты осложнений, более быстрому восстановлению функции стопы, ускорению социальной и трудовой реабилитации данной категории пациентов.
Конфликт интересов. Автор заявляет об отсутствии какого-либо конфликта интересов и собственной финансовой заинтересованности при подготовке данной статьи.
Список литературы
1. Ahrberg A.B., Leimcke B., Tiemann A.H. et al. Missed foot fractures in polytrauma patients: a retrospective cohort study. Patient Saf. Surg. 2014. Vol. 8, № 1. P. 10.
2. Кулик В.И., Карпцов В.И. Лечение тяжелых и осложненных переломов таранной и пяточной костей. Повреждения и заболевания стопы. Л., 1979. Вып.4. С. 15-19.
3. Бондарев В.Б., Каленский В.О., Иванов П.А. Особенности повреждений заднего отдела стопы у пациентов с сочетанной травмой. Журнал им. Н.В. Склифосовского «Неотложная медицинская помощь». 2016. № 2. С. 20-24.
4. Коновальчук Н.С., Сорокин Е.П., Ласунский С.А. и др. Основные источники болевого синдрома у пациентов с последствиями переломов пяточной кости: обзор литературы и клинические наблюдения. Современные проблемы науки и образования [электронный ресурс]. 2018. № 2. C. 19. DOI: 10.17513/spno. 27465.
5. Лябах А.П., Анкін М.Л., Турчин А.М. Оперативне лікування закритих переломів таранної кістки. Травма. 2011. Том 12, № 2. С. 68-71.
6. Каленский В.О., Иванов П.А., Шарифуллин Ф.А., Забавская О.А. Сравнение трех способов лечения переломов пяточной кости. Травматология и ортопедия России. 2018. № 3 (24). С. 103-112. DOI: 10.21823/2311-2905-2018-24-3-103-112.
7. Королев М.А., Ярмак Д.О., Мирошникова Е.А. и др. Ошибки диагностики и особенности лечения переломов костей стопы при сочетанной и множественной травме. Вестник РГМУ. 2016. № 3. С. 48-55. DOI: 10.24075/brsmu.2016-03-07.
8. Пат. 125128 Україна, МПК (2018) А61B 17/58 (2006.01). Спосіб малоінвазивного остеосинтезу переломів п’яткової кістки / О.І. Бодня; заявник та патентовласник Бодня Олександр Іванович. u2017 12822; заявл. 22.12.2017; опубл. 25.04.2018. Бюл. № 8. 5 с.
9. Бодня А.И., Сухин Ю.В. Внеочаговый чрескостный остеосинтез переломов таранной и пяточной костей. Травма. 2007. Т. 8, № 3. С. 349-352.
10. Бодня А.И., Сухин Ю.В., Данилов П.В. Реабилитация больных после травм заднего отдела стопы. Літопис травматології та ортопедії. 2018. 3–4 (39–40). С. 57-60. Режим доступу: http://nbuv.gov.ua/UJRN/Lto_2018_3-4_14.

/127.jpg)
/129_2.jpg)
/129.jpg)
/130.jpg)