Журнал «Медицина неотложных состояний» №8(103), 2019
Вернуться к номеру
Вплив гіпотиреозу на добовий профіль артеріального тиску у хворих на артеріальну гіпертензію за результатами амбулаторного моніторування артеріального тиску
Авторы: Целуйко В.Й.(1), Корчагіна Д.А.(1, 2)
(1) — Харківська медична академія післядипломної освіти, м. Харків, Україна
(2) — ДУ «Інститут проблем ендокринної патології ім. В.Я. Данилевського НАМН України», м. Харків, Україна
Рубрики: Медицина неотложных состояний
Разделы: Клинические исследования
Версия для печати
Мета: вивчити особливості добового профілю артеріального тиску у хворих на артеріальну гіпертензію (АГ) у поєднанні з гіпотиреозом за даними амбулаторного моніторування артеріального тиску. Матеріали та методи. У дослідження ввійшли 50 хворих на АГ із супутнім гіпотиреозом. Залежно від рівня тиреотропного гормону (ТТГ) в сироватці крові хворі були розподілені на дві групи по 25 пацієнтів із компенсованим (І група) і декомпенсованим гіпотиреозом (ІІ група). Критерієм компенсації вважали рівень ТТГ 4,4 мМО/л. Контрольну групу становили 30 пацієнтів з АГ, у яких була виключена дисфукція щитоподібної залози. Виконано співставлення основних показників амбулаторного моніторування артеріального тиску залежно від компенсації гіпотиреозу, оцінка добового індексу систолічного артеріального тиску. Проведений регресійний аналіз для виявлення зв’язку клініко-анамнестичних чинників і показників з розвитком діастолічної дисфункції за Е/А. Результати. За результатами оцінки показників амбулаторного моніторування артеріального тиску встановлено, що хворі зі зниженою функцією щитоподібної залози мали більш значущі зміни добового профілю артеріального тиску, тоді як середні значення офісного артеріального тиску не мали вірогідних відмінностей між групами. Для хворих з артеріальною гіпертензією і супутнім гіпотиреозом характерне недостатнє зниження артеріального тиску в нічний час, про що свідчить більш питома вага пацієнтів з рівнем добового індексу менше 10 серед цих пацієнтів (р = 0,001). Згідно з результатами ROC-аналізу, тривалість замісної гормональної терапії > 6 років дозволяє прогнозувати зниження добового індексу систолічного артеріального тиску з чутливістю 82,1 % і специфічністю 57,1 %. При зниженні добового індексу (9,12) у хворих на артеріальну гіпертензію у поєднанні з гіпотиреозом частіше можливий розвиток діастолічної дисфункції (показник Е/А), про що свідчать результати ROC-аналізу з чутливістю 86,4 % та специфічністю 46,2 %. Висновки. Таким чином, хворим з артеріальною гіпертензією і супутнім гіпотиреозом показано проведення амбулаторного моніторування артеріального тиску для виявлення нічної гіпертензії і корекції антигіпертензивної терапії. З урахуванням отриманих результатів антигіпертензивна терапія має бути спрямована не лише на зниження артеріального тиску, але й на нормалізацію добового індексу.
Цель: изучить особенности суточного профиля артериального давления у больных артериальной гипертензией (АГ) с сопутствующим гипотиреозом по данным амбулаторного мониторирования артериального давления. Материалы и методы. В исследование вошли 50 больных АГ с сопутствующим гипотиреозом. В зависимости от уровня тиреотропного гормона (ТТГ) в сыворотке крови больные были распределены на две группы по 25 пациентов с компенсированным (І группа) и декомпенсированным гипотиреозом (ІІ група). Критерием компенсации считали уровень ТТГ 4,4 мМЕ/л. Контрольную группу составили 30 пациентов с АГ, у которых была исключена дисфукция щитовидной железы. Выполнено сопоставление основных показателей амбулаторного мониторирования артериального давления в зависимости от компенсации гипотиреоза; оценка суточного индекса систолического артериального давления. Проведен регрессионный анализ для выявления связи клинико-анамнестических факторов и показателей с развитием диастолической дисфункции по Е/А. Результаты. По результатам оценки показателей амбулаторного мониторирования артериального давления установлено, что больные со сниженной функцией щитовидной железы имели более значимые изменения суточного профиля артериального давления, в то время как средние значения офисного артериального давления не имели достоверных различий между группами. Для больных с артериальной гипертензией и сопутствующим гипотиреозом характерно недостаточное снижение артериального давления в ночное время, о чем свидетельствует больший удельный вес пациентов с уровнем суточного индекса менее 10 среди этих пациентов (р = 0,001). Согласно результатам ROC-анализа, длительность заместительной гормональной терапии > 6 лет позволяет прогнозировать снижение суточного индекса систолического артериального давления с чувствительностью 82,1 % и специфичностью 57,1 %. При снижении суточного индекса (9,12) у больных с артериальной гипертензией в сочетании с гипотиреозом чаще возможно развитие диастолической дисфункции (показатель Е/А), о чем свидетельствуют результаты ROC-анализа с чувствительностью 86,4 % и специфичностью 46,2 %. Выводы. Таким образом, больным с артериальной гипертензией и сопутствующим гипотиреозом показано проведение амбулаторного мониторирования артериального давления для выявления ночной гипертензии и коррекции антигипертензивной терапии. С учетом полученных результатов антигипертензивная терапия должна быть направлена не только на снижение артериального давления, но и на нормализацию суточного индекса.
Background. The purpose was to study characteristics of the daily blood pressure profile in hypertensive patients with concomitant hypothyroidism based on outpatient blood pressure monitoring results. Materials and methods. The study included 50 patients with hypertension and concomitant hypothyroidism. Depending on the serum level of thyroid-stimulating hormone (TSH), the patients were divided into two groups of 25 patients with compensated (Group 1) and decompensated hypothyroidism (Group 2). TSH level of 4.4 mIU/L was considered as the compensation criterion. The control group consisted of 30 patients with hypertension and excluded thyroid dysfunction. The main indicators of outpatient blood pressure monitoring, depending on the compensation of hypothyroidism, were compared. The daily systolic blood pressure index was estimated. Regression analysis was carried out to identify the relationship between clinical and anamnestic factors and indicators with the development of diastolic dysfunction by E/A ratio. Results. Based on the results of the outpatient blood pressure monitoring assessment, the patients with reduced thyroid function were found to have more significant changes in the daily blood pressure profile, whereas the average values of office blood pressure did not significantly differ between the groups. The patients with hypertension and concomitant hypothyroidism are characterized by an insufficient reduction in blood pressure at night, as evidenced by a greater proportion of patients with a daily index of less than 10 among these patients (p = 0.001). According to the results of ROC analysis, the duration of hormone replacement therapy > 6 years can predict a decrease in the daily systolic blood pressure index with a sensitivity of 82.1 % and specificity of 57.1 %. With a decrease in the daily index of ≤ 9.12 in patients with hypertension combined with hypothyroidism, diastolic dysfunction (E/A) is more likely to develop, as evidenced by the results of ROC analysis with a sensitivity of 86.4 % and a specificity of 46.2 %. Conclusions. Outpatient blood pressure monitoring is thus indicated in hypertensive patients with concomitant hypothyroidism to detect night hypertension and correct antihypertensive therapy. Based on these findings, antihypertensive therapy should be aimed not only at lowering blood pressure, but also on the normalization of the daily index.
артеріальний тиск; артеріальна гіпертензія; гіпотиреоз; антигіпертензивна терапія
артериальное давление; артериальная гипертензия; гипотиреоз; антигипертензивная терапия
blood pressure; arterial hypertension; hypothyroidism; antihypertensive therapy
Вступ
Артеріальна гіпертензія (АГ) є модифікованим фактором ризику. Зниження артеріального тиску (АТ) може суттєво знизити розвиток серцево-судинних ускладнень (ССУ) та смертність. Незважаючи на великий вибір антигіпертензивних препаратів (АГП), у тому числі і комбінованих, в Україні, залишається недостатній контроль АТ, що потребує диференційованого вибору методик контролю АТ [1, 2].
Відомо, що домашнє моніторування АТ хворими підвищує ступінь їх залучення та підвищує комплаєнс до лікування АГ [3], але не дозволяє оцінити характеристику добового ритму АТ. Амбулаторне моніторування АТ (АМАТ) дає змогу не лише визначити середні показники АТ, а й оцінити ступінь нічного зниження з визначенням добового індексу АТ (ДІ), величини ранкового підйому (ВРП) АТ [4, 5]. Недостатнє зниження АТ вночі асоціюється з ураженням органів-мішеней та підвищеним ризиком ССУ [3, 6] і потребує урахування цієї обставини при визначенні режиму призначення АГП. Показники АМАТ є більш значущими у розвитку ССУ, серцево-судинної та загальної смертності [7]. На даний час велику увагу приділяють вивченню впливу нічної хронотерапії на контроль АТ і зниженню ССУ порівняно з традиційним прийомом антигіпертензивної терапії вранці. За результатами найбільшого хронотерапевтичного дослідження МАРЕС (Ambulatory Blood Preassure Monitoring in the Prediction of Cardiovascular Events and Efficacy of Cronotherapy), пацієнти, які приймали антигіпертензивну терапію ввечері, у більшому відсотку випадків досягали цільових рівнів АТ за даними АМАТ порівняно з ранішнім прийомом. Також у дослідженнях ADA, AHA було продемонстровано, що необхідно прагнути покращення саме нічного АТ та призначати один і більше АГП на ніч.
Показники ВРП свідчать про динаміку АТ в ранішні часи і є важливими у профілактиці мозкових інсультів.
Дані щодо особливостей профілю артеріального тиску при гіпотиреозі (ГТ) нечисленні, але важливі для призначення адекватної терапії. Вважалось, що у хворих на ГТ проатерогенний ефект залежить не лише від дисліпідемії, але й від наявності діастолічної гіпертензії [8]. У дослідженнях Wirtwein et al. (2018) було доведено, що недостатнє зниження рівня нічного АТ пов’язано з поширеністю атеросклерозу за результатами коронарографії [9]. Тому хронотерапія повинна бути направлена не лише на зниження АТ, а й на нормалізацію добового ритму АТ.
Мета: вивчити особливості добового профілю АТ у хворих на АГ у поєднанні з ГТ за даними амбулаторного моніторування артеріального тиску.
Матеріали та методи
У дослідження ввійшли 50 хворих на АГ, у яких при обстеженні з 2017 до 2018 р. у ДУ «Інститут проблем ендокринної патології ім. В.Я. Данилевського НАМН України» був діагностований або підтверджений ГТ. Критеріями включення до дослідження були: вік більше за 18 років; рівень тиреотропного гормону (ТТГ) > 4,4 мМО/л у сироватці крові та/або прийом замісної гормональної терапії (ЗГТ) з приводу зниження функції щитоподібної залози (ЩЗ); рівні систолічного АТ (САТ) > 140 мм рт.ст. та/або діастолічного АТ (ДАТ) > 90 мм рт.ст. та/або прийом антигіпертензивної терапії.
Критеріями виключення були цукровий діабет, вади серця, фракція викиду лівого шлуночка ≤ 40 %, швидкість клубочкової фільтрації (ШКФ) ≤ 30 мл/хв та наявність онкопатології. Відповідно до Гельсінської декларації всі пацієнти були інформовані про цілі і методи даного клінічного дослідження і дали згоду на участь у ньому.
Стадію, ступінь та ризик АГ визначали відповідно до рекомендацій Європейського товариства кардіологів (ESH/ESC, 2018) [3]. Діагноз гіпотиреозу був встановлений згідно з рекомендаціями Американської асоціації клінічних ендокринологів та Американської тиреоїдної асоціації з діагностики та лікування гіпотиреозу у дорослих (2012) [10]. Компенсацію ГТ оцінювали за рівнем ТТГ, критерієм компенсації вважали рівень ТТГ < 4,4 мМО/л. Кожен пацієнт був обстежений і консультований ендокринологом і кардіологом. За необхідності призначали або здійснювали корекцію антигіпертензивної терапії та замісної гормональної терапії.
Контрольну групу становили 30 пацієнтів з АГ, у яких при обстеженні в поліклініці ДУ «Інститут проблем ендокринної патології ім. В.Я. Данилевського НАМН України» була виключена патологія ЩЗ. За головними клініко-анамнестичними показниками обстежені хворі на АГ у поєднанні з ГТ та контрольна група були статистично порівнянними (табл. 1).
Комплекс обстеження становили загальноклінічні та інструментальні методи. Офісний АТ вимірювали тричі з інтервалом 2 хвилини та обчислювали середнє арифметичне для САТ і ДАТ. Визначався рівень креатинину і показників ліпідного обміну: рівня загального холестерину (ЗХ), холестерину ліпопротеїдів низької щільності (ХС ЛПНЩ), холестерину ліпопротеїдів високої щільності, рівень тригліцеридів (ТГ) та коефіцієнту атерогенності. Розрахунок ШКФ здійснений за формулою CKD-EPI.
АМАТ здійснювали на апараті АВРМ 04 (фірма Meditech, Угорщина). Виміри проводили кожні 15 хвилин вдень і кожні 30 хвилин вночі. Аналізували такі показники: середні добові значення систолічного АТ, діастолічного АТ та середні показники САТ і ДАТ (сСАТ і сДАТ) вдень, вночі; індекс часу (ІЧ) гіпертензії САТ, ДАТ та індекс площі (ІП) гіпертензії САТ, ДАТ; величина ранкового підйому САТ. Добовий профіль АТ вивчали за показником добового індексу.
Статистичну обробку отриманих даних проведено за допомогою пакета програм Statistica 13.0. При нормальному розподілі кількісні ознаки були наведені у вигляді середнє ± стандартне відхилення (М ± σ). Вірогідність результатів оцінювалась за t-критерієм Стьюдента для залежних та незалежних вибірок. У разі розподілу даних, що відрізнявся від нормального, їх подавали у вигляді медіани і міжквартильного діапазону (Me (25; 75)) і використовували критерій Манна — Уїтні. Відмінності досліджуваних ознак визнавались статистично значущими при вірогідності справедливості нульової гіпотези менше 5 % (р < 0,05). Оцінку значимості відмінності частот розраховували за допомогою критерію Пірсона.
З метою виявлення зв’язку між досліджуваними показниками та порівняння відносного внеску кожної незалежної змінної в передбачення залежної змінної проводили багатофакторний регресійний аналіз і розраховували стандартизовані регресійні коефіцієнти — бета та звичайні регресійні коефіцієнти — В. Коефіцієнти регресії вважали статистично вірогідними при значенні р < 0,05. Був застосований ROC-аналіз (Receiver Operating Characteristic curve analysis) з розрахунком площі під ROC-кривою, чутливості та специфічності, а також порогової точки або точки відсічення. Якість моделі вважали відмінною при значенні площі під кривою (AUC) 0,9–1,0; дуже хорошою — при значенні 0,8–0,9; хорошою — при значенні 0,7–0,8; середньою — при значенні 0,6–0,7; незадовільною — при значенні < 0,6.
Результати та обговорення
Залежно від рівня ТТГ обстежені хворі на АГ у поєднанні з ГТ були розподілені на дві групи. До І групи ввійшли 25 (50 %) пацієнтів з компенсованим гіпотиреозом, середнє значення ТТГ в групі становило 1,04 ± 0,53 мМО/л (табл. 2). ІІ групу становили інші 25 (50 %) хворих, у яких при включенні до дослідження рівень ТТГ був більшим за 4,4 мМО/л. У цій групі середнє значення ТТГ становило 20,91 ± 20,36 мМО/л (Ме 20; 36).
Групи не відрізнялись між собою за віком, статтю, тривалістю АГ та ЗГТ, рівнями офісного САТ. Середнє значення ДАТ порівняно з контрольною групою було вірогідно більшим як у І групі (рІ–к = 0,005), так і у ІІ групі (рІІ–к = 0,0002).
Відсоток хворих з дисліпідемією у ІІ групі обстежених хворих був вірогідно більшим, ніж у І (p < 0,05), та порівняно з контрольною групою (p < 0,05).
Аналіз показників АМАТ довів, що хворі на АГ зі зниженою функцією ЩЗ мали більш виражені зміни добового профілю АТ (табл. 3), що співпадає з раніше отриманими даними [11], у той час як середні значення офісного САТ не мали вірогідних відмінностей (pI–II = 0,9, pI–к = 0,9, pIІ–к = 0,8). Показники АМАТ є більш доказовими у прогностичному значенні, ніж показники офісного АТ, насамперед завдяки нічним вимірюванням АТ [12]. Хворі на ГТ мають вищий ризик розвитку маскованої гіпертензії порівняно з еутиреоїдними хворими [13, 14], а маскована гіпертензія пов’язана з більш високим ризиком смерті, ніж стійка гіпертензія [7].
Встановлено, що значення сСАТ у І та контрольній групі обстежених хворих були вірогідно нижчими, ніж у ІІ групі (рІ–ІІ < 0,001, рІІ–к < 0,001). Найнижчі показники середнього добового САТ були у контрольній групі (рІ–к = 0,003, рІІ–к < 0,001), проте середні показники САТ вдень вірогідних відмінностей у І та контрольній групі не мали (рІ–к = 0,133). Найвищі показники середнього САТ вдень (рІ–ІІ < 0,001, рІІ–к < 0,001) були у ІІ групі. Показники сСАТ вночі були найвищими у ІІ групі та найнижчими у контрольній групі (рІ–ІІ < 0,001, рІ–к < 0,001, рІІ–к < 0,001). Рівень САТ вночі є більш важливим фактором для прогнозу ССУ, ніж САТ у денний час [3, 12, 15, 16]. Для хворих з АГ та зниженою функцією щитоподібної залози характерно недостатнє зниження АТ вночі, про що свідчить більша питома вага хворих зі зниженим ДІ САТ менше за 10 серед цих пацієнтів (р = 0,001) (рис. 1), що співпадає з раніше проведеними дослідженнями [17]. Недостатнє зниження АТ вночі (non-dipper) (рII–к = 0,054) та стійке підвищення АТ уночі (night-peaker) (рII–к = 0,038) частіше зустрічалось у ІІ групі, ніж у контрольній (табл. 4). Це може свідчити про необхідність призначення АГТ у вечірній час, але потребує подальшого вивчення.
Розподіл хворих у групах обстежених та контрольній групі за ступенем нічного зниження САТ наведено на рис. 1.
Частка часу, упродовж якого САТ перевищував норму, а саме ІЧ САТ, була вища у ІІ групі обстежених хворих (рІ–ІІ < 0,001, рІІ–к < 0,001) як і ІП САТ (рІ–ІІ < 0,001, рІІ–к < 0,001); не було вірогідних відмінностей між І та контрольною групою за ІЧ САТ (рІ–к = 0,643) та ІП САТ (рІ–к = 0,746).
Середні значення добового ДАТ були вищими у ІІ групі обстежених хворих (рІ–ІІ < 0,001, рІІ–к = 0,008); сДАТ день (рІ–ІІ < 0,001, рІІ–к < 0,001), сДАТ ніч (рІ–ІІ < 0,001, рІІ–к < 0,001), ніж у І та контрольній групі.
Високий ДАТ пов’язаний зі збільшенням ризику ССУ у більш молодих осіб (< 50 років) [3], середній вік хворих на АГ та ГТ у нашому дослідженні був 56,35 ± 9,32 року, у контрольній групі — 56,23 ± 7,64 року, і з цієї позиції розглядати підвищення ДАТ в них не було потреби.
Для ідентифікації незалежних факторів впливу на рівень ДІ САТ проведено уні- та мультиваріативний логістичний аналіз, який наведений у табл. 5.
Виявлено асоціацію між зниженням рівня ДІ САТ і тривалістю ЗГТ (відношення шансів (ВШ) 1,221, 95% довірчий інтервал (ДІ) 1,06–1,41, р = 0,0061) та збільшенням розміру лівого передсердя (ВШ 4,361, 95% ДІ 1,17–16,25, р = 0,0282).
Для визначення предикторної цінності тривалості ЗГТ щодо зниження ДІ САТ лівого шлуночка у хворих на АГ був проведений ROC-аналіз, в який були включені хворі І, ІІ групи (рис. 2).
Проведений ROC-аналіз тривалості ЗГТ встановив помірну діагностичну цінність (AUC = 0,7, 95% ДІ 0,52–0,82, p = 0,025) і дозволив з чутливістю 82,1 % і специфічністю 57,1 % встановити точку розподілу тривалості ЗГТ > 6 років, при якому частіше спостерігається зниження ДІ САТ у хворих на АГ та ГТ.
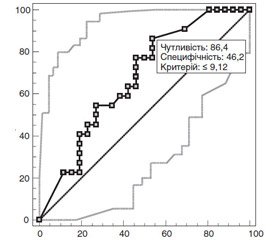
Для визначення предикторної цінності ДІ САТ щодо зниження діастолічної функції (за показником Е/А) лівого шлуночка у хворих на АГ був проведений ROC-аналіз, в який були включені хворі І, ІІ групи (рис. 3).
Проведений ROC-аналіз показника ДІ САТ встановив помірну діагностичну цінність (AUC = 0,7, 95% ДІ 0,52–0,82, p = 0,025) і дозволив з чутливістю 86,4 % і специфічністю 46,2 % встановити точку розподілу ДІ САТ ≤ 9,12, при якому частіше спостерігається розвиток діастолічної дисфункції (за показником Е/А) у хворих на АГ та ГТ.
З метою уточнення характеру зв’язку збільшення розміру лівого передсердя у хворих на АГ при наявності гіпотиреозу було проведено покроковий регресійний аналіз (табл. 6). Для визначення інформативності отриманої регресійної моделі за допомогою дисперсійного аналізу була проведена оцінка значущості коефіцієнта детермінації (R2 = 0,62). Значення F-критерію становило 8,298 (p < 0,001).
Згідно з отриманою регресійною моделлю, незалежними чинниками, що пов’язані з розвитком збільшення лівого передсердя у хворих на АГ за наявності гіпотиреозу, є вік, ІМТ, максимальна частота серцевих скорочень, тривалість ЗГТ, індекс маси міокарда лівого шлуночка, ЗХ, ХС ЛПНЩ.
Висновки
1. Хворим на артеріальну гіпертензію з коморбідним гіпотиреозом показане амбулаторне моніторування артеріального тиску, що обумовлене можливою наявністю недостатнього нічного зниження артеріального тиску, про що свідчить більш питома вага хворих зі зниженим рівнем добового індексу систолічного артеріального тиску менше за 10 серед цих пацієнтів (р = 0,001) порівняно з хворими на артеріальну гіпертензію.
2. Хворі на артеріальну гіпертензію, асоційовану з декомпенсованим гіпотиреозом, мали більш виражені зміни показників добового артеріального тиску, а саме: вищі середні рівні добового систолічного артеріального тиску, систолічного артеріального тиску вдень, систолічного артеріального тиску вночі, індекс часу гіпертензії систолічного артеріального тиску, індекс площі гіпертензії систолічного артеріального тиску, величини ранкового підйому систолічного артеріального тиску, у той час як середні значення офісного систолічного артеріального тиску не мали вірогідних відмінностей між групами.
3. При зниженні рівня добового індексу систолічного артеріального тиску ≤ 9,12 у хворих на артеріальну гіпертензію у поєднанні з гіпотиреозом частіше спостерігається розвиток діастолічної дисфункції (за показником Е/А), про що свідчать результати ROC-аналізу з чутливістю 86,4 % та специфічністю 46,2 %.
4. Виявлено асоціацію між зниженням рівня добового індексу систолічного артеріального тиску та тривалістю замісної гормональної терапії (ВШ 1,221, 95% ДІ 1,06–1,41, р = 0,0061); між зниженням рівня добового індексу систолічного артеріального тиску та збільшенням розміру лівого передсердя (ВШ 4,361, 95% ДІ 1,17–16,25, р = 0,0282). За результатами ROC-аналізу тривалість ЗГТ > 6 років дозволяє прогнозувати зниження добового індексу систолічного артеріального тиску з чутливістю 82,1 % та специфічністю 57,1 %.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів та власної фінансової зацікавленості при підготовці даної статті.
1. Целуйко В.И. Реалии лечения артериальной гипертензии в Украине: результаты когортного исследования СИСТЕМА-2. Український кардіологічний журнал. 2018. № 1. С. 13-19.
2. Лутай М.І. Ефективність комбінованої терапії артеріальної гіпертензії в Україні: результати багатоцентрового дослідження ТРІУМФ. Український кардіологічний журнал. 2016. № 4. С. 17-28.
3. Williams В., Mancia G., Spiering W. et al. Guidelines for the management of arterial hypertension. Eur. Heart J. 2018. Vol. 39(33). Р. 3021-3104.
4. Zawadzki M.J., Small A.K., Gerin W. Ambulatory blood pressure variability: a conceptual review. Blood pressure monitoring. 2017. Vol. 22(2). Р. 53-58.
5. Myers M.G. The relationship between automated off iceandawake ambulatory blood pressure may be different at thresholds for diagnosis and target for therapy. Canadian Journal of Cardiology. 2018. Vol. 34(1). Р. 8-10.
6. Turner J.R., Viera A.J., Shimbo D. Ambulatory blood pressure monitoring in clinical practice: a review. The American journal of medicine. 2015. Vol. 128(1). Р. 14-20.
7. Banegas J.R., Ruilope L.M., Dela Sierra A. et al. Relationship between clinic and ambulatory blood-pressure measurement sand mortality. New England Journal of Medicine. 2018. Vol. 378(16). Р. 1509-1520.
8. Мітченко О.І., Логвиненко А.О., Романов В.Ю. Добовий профіль артеріального тиску та структурно-функціональний стан міокарда у хворих з метаболічним синдромом та дисфункцією щитоподібної залози, оптимізація лікування. Український кардіологічний журнал. 2010. № 4. С. 70-77.
9. Wirtwein M., Gruchala M., Sobiczewski W. Diurnalblood pressure profile and coronary atherosclerosis extenta rerelated to cardiovascular complications. Blood pressure. 2017. Vol. 26(2). Р. 81-86.
10. Garber J.R., Cobin R.H., Gharib H. et al. Clinical Practice Guidelines for Hypothyroidism in Adults: Cosponsored by the American Association of Clinical Endocrinologist sand the American Thyroid Association. Endocr. Pract. 2012. Vol. 18(6). Р. 988-1028.
11. Скаржинская Н.С., Чесникова А.И., Сафроненко В.А. Особенности артериальной гипертензии у больных гипотиреозом, пути медикаментозной коррекции. Артериальная гипертензия. 2016. № 4. С. 401-413.
12. Mancia G., Verdecchia Р. Clinical value of ambulatory blood pressure: evidence and limits. Circulation research. 2015. Vol. 116(6). Р. 1034-1045.
13. Piantanida Е., Gallo D., Verones G. et al. Masked hypertension in newly diagnosed hypothyroidism: a pilot study. Journal of endocrinological investigation. 2016. Vol. 39(10). Р. 1131-1138.
14. Ateş İ., Altay M., Kaplan M. et al. Is thyroid function associated with masked hypertension? Anatolian journal of cardiology. 2016. Vol. 16(8). Р. 644-644.
15. Tadic М., Cuspidi С., Pencic-Popovic В. et al. The influence of night-time hypertension on left ventricular mechanics. International journal of cardiology. 2017. Vol. 243. Р. 443-448.
16. Farah R., Makhoul N., Arraf Z., Khamisy-Farah R. Switching therapy to bed time for uncontrolled hypertension with a non dipping pattern: a prospective randomized-controlled study. Blood pressure monitoring. 2013. Vol. 18(4). Р. 227-231.
17. Demirel M., Gürsoy G., Yıldız M. Does Treatment of Either Hypothyroidy or Hyperthyroidy Affect Diurnal Blood Pressure. Archives of Iranian Medicine (AIM). 2017. Vol. 20(9). Р. 572-580.

/69-1.jpg)
/70-1.jpg)
/71-1.jpg)
/72-1.jpg)
/72-2.jpg)
/72-3.jpg)
/73-1.jpg)