Резюме
Актуальність. Одними з найпоширеніших переломів є переломи дистального метаепіфіза променевої кістки (ПДМЕПК). Важливим напрямком поліпшення результатів лікування є вдосконалення реабілітаційного комплексу починаючи з ранніх етапів. Мета: поліпшити результати консервативного лікування ПДМЕПК шляхом проведення раннього комплексного реабілітаційного лікування з використанням топічних форм протизапальних, знеболюючих і протинабрякових препаратів. Матеріали та методи. Під наглядом перебувало 69 постраждалих із ПДМЕПК зі зміщенням. Корекція проводилася після введення в гематому 2% розчину лідокаїну і внутрішньом’язово 2% розчину препарату Дексалгін®; здійснювалася відповідно до розробленого нами способу з використанням тракційного пристосування з лейкопластирним витягуванням за 1–3-й пальці. Після зіставлення уламки фіксували гіпсовою (34 спостереження) або полімерною напівжорсткою пов’язкою (35 випадків) у ретенційному положенні кисті. Хворі з фіксацією перелому гіпсовою лонгетою і реабілітацією за загальноприйнятими принципами становили групу порівняння. У 35 випадках (основна група) фіксація здійснювалася полімерною напівжорсткою пов’язкою Softcast/Scotchcast. Досягалася більша стабільність фіксації (менша рухливість уламків). Зручним способом визначення ймовірності розвитку нейродистрофічного синдрому та індивідуального обсягу профілактики в основній групі було використання показника термоасиметрії ΔТ. Обсяг медикаментозної терапії варіював від знеболювальної терапії препаратом Дексалгін®, вітамінами групи В і С, препаратами Са і вітаміном D3, нуклеотидами (Келтікан) до доповнення лікування антиоксидантом Берлітіоном, антиконвульсантами, протинабряковими препаратами при ΔТ > 2,2 ± 0,5 °С. Після зняття системи фіксації інтенсивність кінезотерапії зростала, відзначали гострі явища асептичного запалення і больове обмеження рухів. У цей період призначали ультразвук (фонофорез) із Фастум® гелем і Ліотон® 1000 гелем. З метою оцінки функції верхньої кінцівки використовували рентгенологічні дані та результати опитувальника DASH (Disability of the Arm, Shoulder and Hand Outcome Measure). Результати. Функціональні результати лікування хворих з ПДМЕПК за шкалою DASH: добрі результати становили 27,7 % у контрольній групі і 67,2 % — в основній (р < 0,05), а незадовільні — 29,4 і 6 % відповідно. Ця динаміка підтверджує ефективність застосування індивідуальної медикаментозної терапії, визначеної з використанням методу прогнозування імовірності розвитку посттравматичного напружено-деформованого стану за допомогою градієнта Т, і проведення фізіотерапії Фастум® гелем і Ліотон® 1000 гелем, ранньої кінезотерапії. Висновки. Запропонована система ранньої реабілітації була безпечною. На ранніх етапах проводили магніто- і пайлер-терапію, після зняття пов’язки — фонофорез із Фастум® гелем і Ліотон® 1000 гелем; після курсу фонофорезу топічні препарати використовувалися в домашніх умовах. Визначено ефективність запропонованих заходів — добрі функціональні результати через 30 днів після зняття системи полімерної напівтвердої фіксації становили 67,2 %.
Background. One of the most common fractures is fracture of the distal metaepiphysis of the radius (FDMER). A key area for improving treatment outcomes is the improvement of the rehabilitation measures, starting from the early stages. Objective: to improve the outcomes of conservative treatment for FDMER by conducting early comprehensive rehabilitation using topical anti-inflammatory, analgesic and anti-edematous drugs. Materials and methods. There were 69 patients with FDMER under observation. The correction was performed after injection of 2% lidocaine solution and intramuscular 2% Dexalgin® solution into the hematoma according to the method developed by us using a traction device with adhesive plaster traction of the 1st-3rd fingers. After reposition, the fragments were fixed with a plaster cast (34 observations) or a semi-rigid polymer bandage (35 cases) in the retention position of the hand. Patients with fracture fixation using a plaster cast and rehabilitation according to the generally accepted principles formed the comparison group. In 35 cases (the main group), fixation was performed with a semi-rigid polymer Scotchcast SoftCast bandage. Greater stability of fixation was achieved (lower mobility of the fragments). A convenient way to determine the likelihood of developing neurodystrophic syndrome and the individual vo-lume of prophylaxis in the main group was to use the thermoasymmetry index ΔT. The scope of drug treatment ranged from analgesic therapy with Dexalgin®, vitamins B and C, Ca preparations and vitamin D3, nucleotides (Keltican) to supplementation with the antioxidant berlithion, anticonvulsants, and decongestants at ΔT > 2.2 ± 0.5 °C. After removal of the fixation system, the intensity of kinesiotherapy increased, acute aseptic inflammation and painful limitation of movements were noted. During this period, ultrasound (phonophoresis) with Fastum® gel and Lioton® 1000 gel was prescribed. To assess the function of the upper limb, radiological data, and the DASH (Disability of the Arm, Shoulder and Hand) outcome measure were used. Results. The functional outcomes of treatment in patients with FDMER according to the DASH score were as follows: good results were observed in 27.7 % of cases in the control group and 67.2 % in the main group (p < 0.05), while unsatisfactory results in 29.4 and 6 %, respectively. This dynamics confirms the effectiveness of individual drug therapy, determined with the method for predicting the likelihood of developing post-traumatic neurodystrophic syndrome using the Tº gradient and physiotherapy with Fastum® gel and Lioton® 1000 gel, early kinesitherapy. Conclusions. The proposed system of early rehabilitation was safe. In the early stages, magnetic and PILER therapy was performed, after removal of the bandage — phonophoresis with Fastum® gel and Lioton® 1000 gel; after the course of phonophoresis, topical drugs were used at home. The proposed measures appeared to be effective: good functional results 30 days after removal of a semi-rigid polymer fixation system were achieved in 67.2 % of cases.
Актуальність
Одними з найпоширеніших переломів у жінок після 50 років є переломи дистального метаепіфіза променевої кістки (ПДМЕПК). Серед цієї категорії постраждалих їх рівень сягає 35–40 % [1–3]. Проведення репозиції та утримання уламків у вправленому положенні іммобілізуючими пов’язками є основним методом лікування. Важливим напрямком поліпшення результатів лікування є вдосконалення реабілітаційного комплексу починаючи з ранніх етапів.
Мета роботи: поліпшити результати консервативного лікування ПДМЕПК шляхом проведення раннього комплексного реабілітаційного лікування з використанням топічних форм протизапальних, знеболюючих і протинабрякових препаратів.
Завдання: обґрунтувати й провести комплексну програму реабілітації — інтенсивну знеболюючу кінезотерапію з використанням можливостей напівжорсткої фіксації полімерними пов’язками і фізіотерапію Фастум® гелем і Ліотон® 1000 гелем. Визначити ефективність запропонованих заходів.
Матеріали та методи
Під наглядом перебувало 69 постраждалих із ПДМЕПК зі зміщенням. Корекція зміщення проводилася після попереднього введення в гематому 2% розчину лідокаїну і внутрішньом’язово 2% розчину препарату Дексалгін®; здійснювалася відповідно до розробленого нами способу з використанням тракційного пристосування з лейкопластирним витягуванням за 1–3-й пальці.
Після зіставлення уламки фіксували гіпсовою (34 спостереження) або полімерною напівжорсткою пов’язкою (35 випадків) у ретенційному положенні кисті.
У хворих з фіксацією перелому гіпсовою лонгетою реабілітація проводилася за загальноприйнятими принципами. Ці 34 хворі були групою порівняння.
У 35 випадках (хворі основної групи) фіксація здійснювалася полімерною напівжорсткою пов’язкою Softcast/Scotchcast, що давало змогу уникнути багатьох недоліків гіпсових пов’язок. Досягалася більша стабільність пов’язки (менша рухливість уламків) [4, 5]; з’являлася можливість почати кінезотерапію вже в ранньому іммобілізаційному періоді в розширеному обсязі.
Стандартними напрямками відновлювального комплексу є фізичні вправи, лікувальний масаж і фізіотерапевтичні процедури. Низка авторів відзначають важливість профілактичного проведення медикаментозної терапії [6, 7].
Зручним способом визначення ймовірності розвитку нейродистрофічного синдрому (НДС) та індивідуального обсягу профілактики в основній групі було використання показника термоасиметрії ΔТ. Обсяг медикаментозної терапії, за даними А.К. Рушая зі співавт. (2017) [8], варіює від знеболювальної терапії препаратом Дексалгін®, вітамінами групи В і С, препаратами Са і вітаміном D3, нуклеотидами (Келтікан) при ΔТ < 0,4 ± 0,09 °С (мала ймовірність розвитку НДС) до доповнення антиоксидантом Берлітіоном, антиконвульсантами, протинабряковими препаратами при ΔТ > 2,2 ± 0,5 °С [9].
Травматичне пошкодження при ПДМЕПК не обмежується порушенням кісткової цілісності в метаепіфізі променевої кістки. Енергія травматичної хвилі поширюється по міофасціальних структурах вгору по кінцівці і викликає низку серйозних анатомічних і функціональних порушень. Це призводить не тільки до розвитку явищ запалення в м’яких тканинах, що становлять зону перелому, і променево-зап’ястковому суглобі, але й до формування м’язових контрактур у ліктьовому, плечовому суглобах і навіть у суглобах верхнього плечового пояса. Явища набряку і гіпертонус супінаторів можуть призвести до компресії чутливої гілочки променевого нерва, яка проявляється болем у ділянці тильної поверхні 1-го пальця.
Тривалий травматичний гіпертонус м’язів в ушкодженій кінцівці призводить до розвитку контрактур у променево-зап’ястковому, ліктьовому і часто — плечовому суглобах, які важко піддаються лікуванню, до формування тригерних міофасціальних точок, а тривале існування первинного відбитого болю підвищує ризик розвитку тунельних нейропатій променевого, серединного і ліктьового нервів.
Вибір фізіопроцедур на іммобілізаційному етапі обмежений. У цьому разі призначали магнітотерапію або пайлер-терапію.
Після зняття системи фіксації інтенсивність кінезотерапії зростала, відзначали гострі явища асептичного запалення — набряк тканин, болючість, анатомічне (рубці) і больове обмеження рухів. У цей період призначали ультразвук (фонофорез) із Фастум® гелем і Ліотон® 1000 гелем.
Основна діюча речовина Фастум® гелю — кетопрофен (нестероїдний протизапальний препарат), Ліотон® 1000 гелю — гепарин натрію (антикоагулянтний засіб прямої дії для місцевого застосування). Допоміжні речовини спрощують проникнення препаратів у вогнище. Поєднання знеболювальної, протизапальної та антикоагулянтної дій є патофізіологічно обґрунтованим; різні механізми дії доповнюють один одного. Проведення фонофорезу потенціює їхню дію. Препарати наносяться двома смужками по 5 см, змішуються на шкірі. Хвилеводом здійснюється фонофорез. Режим апарата ультразвуку був безперервний, щільність випромінювання — від 0,7 до 1,0 Вт/см2, по 5–10 хв щодня. Курс лікування становив 10 сеансів (рис. 1).
Крім того, після закінчення курсу фонофорезу в домашніх умовах суміш препаратів наносили ще 2 рази на день упродовж 2–3 тижнів.
З метою оцінки функції верхньої кінцівки використовували рентгенологічні дані та результати опитувальника DASH (Disability of the Arm, Shoulder and Hand Outcome Measure), інтерактивна версія якого доступна на сайті http://www.dash.iwh.on.ca [10].
Отримані дані були інтерпретовані з використанням сучасних методів медичної статистики.
Результати та обговорення
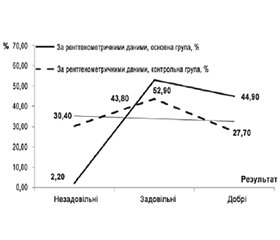
Отже, проведені дослідження результатів лікування хворих із ПДМЕПК доводять таке. Мультимодальне знеболювання, диференційовано і обґрунтовано застосована медикаментозна терапія, щадна репозиція із застосуванням запропонованого пристрою, рання кінезотерапія і використання топічних препаратів Фастум гель® і Ліотон 1000® дозволили усунути больовий синдром уже до 7-ї доби в переважної частки постраждалих. На 60-ту добу після закінчення лікування 91,7 % пацієнтів оцінили больові відчуття як толерантні, а функцію пошкодженої руки визначили як задовільну, функціональність становила 83,3 ± 0,4 бала. Корекція зміщення уламків загальноприйнятим методом і відсутність медикаментозної терапії не є оптимальним варіантом. Рентгенологічні методи обстеження постраждалих із ПДМЕПК після корекції і після зняття лонгети показали таке. Найбільш значущими і статистично вірогідними були відмінності долонного нахилу — 6,7 ± 0,2° і 2,1 ± 0,1° (р < 0,05) і вкорочення променевої кістки — 3,4 ± 0,2 мм і 6,6 ± 0,3 мм (р < 0,05). Лінія поліноміального тренду долонного нахилу і розподіл спостережень у більшості відповідали параметру «задовільно». Укорочення променевої кістки після корекції і після зняття лонгети були найбільш показові і становили 3,4 ± 0,2 мм і 6,6 ± 0,3 мм відповідно. Статистично вірогідне (р < 0,05) збільшення незадовільних результатів укорочення > 12 мм — із 43,3 до 66 % — відбулося через зниження добрих результатів з 28,9 до 15,5 % при незначній динаміці задовільних результатів — 27,8 і 23,5 % відповідно.
/18_2.jpg)
Застосування запропонованого нами лейкопластирного витягування, репозиції і накладання раціональних гіпсових і полімерних пов’язок в умовах апаратної корекції, особливо у випадках нестабільних переломів, довело їх ефективність. Про це свідчить співвідношення анатомічних результатів. Добрі результати в основній групі становили 44,9 % порівняно з 27,7,2 % у контрольній (р < 0,05), незадовільні — 2,2 і 30,4 %, задовільні — 43,8 і 52,9 % відповідно.
Функціональні результати лікування хворих із ПДМЕПК за шкалою DASH: добрі результати становили 27,7 % у контрольній групі і 67,2 % — в основній (р < 0,05), незадовільні — 29,4 і 6 % відповідно. Ця динаміка підтверджує ефективність застосування індивідуальної медикаментозної терапії, визначеної з використанням методу прогнозування ймовірності розвитку посттравматичного НДС за допомогою градієнта Т, і проведення фізіотерапії Фастум® гелем і Ліотон® 1000 гелем, ранньої кінезотерапії.
Висновки
1. Запропонована система ранньої реабілітації була безпечною.
2. На ранніх етапах проводили магніто- і пайлер-терапію, після зняття пов’язки — фонофорез із Фастум® гелем і Ліотон® 1000 гелем; після курсу фонофорезу топічні препарати використовувалися в домашніх умовах.
3. Визначено ефективність запропонованих заходів: добрі функціональні результати через 30 днів після зняття системи полімерної напівтвердої фіксації становили 67,2 %.
Конфлікт інтересів. Автор заявляє про відсутність конфлікту інтересів і власної фінансової зацікавленості при підготовці даної статті.
Отримано/Received 06.03.2024
Рецензовано/Revised 02.04.2024
Прийнято до друку/Accepted 10.04.2024
Список литературы
1. Бур’янов О.А., Коструб О.О., Котюк В.В., Засаднюк І.А., Подік В.А. Літопис травматології та ортопедії. 2018. № 1–2. С. 135-146.
2. Страфун С.С., Тимошенко С.В. Переломы дистального метаэпифиза лучевой кости. Киев, 2015. 307 с.
3. Zhongguo Gu Shang. Quantitative evaluation of Colles’ fracture by Multislice CT multiplanner reconstruction: a feasibility study. China Journal of Orthopedic and Traumatology. 2016;29(1):13-7.
4. Baldus S, Rudolph V et al. Heparins increase endothelial nitric oxide bioavailability by liberating vessel-immobilized myeloperoxidase. J Immunol. 2006;113(15):1871-8.
5. Rushay AK, Lisunov SV. The role of indicators of thermoassimetry in determining the volume of drug preventive maintenance of neuropathic disorders in patients with a fracture of a radius in a typical place. Матеріали конференції «Наукові читання імені проф. Є.Т. Скляренка». Впровадження наукових розробок у практику охорони здоров’я. Київ, 2017. С. 228-229.
6. Zhongguo Gu Shang. Quantitative evaluation of Colles’ fracture by Multislice CT multiplanner reconstruction: a feasibility study. China Journal of Orthopedic an Traumatology. 2016;29(1):13-7.
7. Rushay A, Klimovitskiy F, Lisunov S, Soloviev I, Solonitsin E. Technology for Reposition of Distal Radial Epiphysis Fractures. Trauma. 2022;17(5):61-66. https://doi.org/10.22141/1608-1706.5.17.2016.83877.
8. Пат. 115053 Україна, МПК6 A61B 5/01. Спосіб прогнозування розвитку нейродистрофічного синдрому у хворих з переломами дистального метаепіфізу променевої кістки / А.К. Рушай, Ф.В. Климовицький, С.В. Лісунов, І.О. Соловйов, Є.О. Солоніцин. № u201611829, заявл. 22.11.2016; опубл. 27.03.2017, бюл. № 6/2017.
9. Пат. 115025 Україна, МПК6 A61K 33/00, A61P 19/00, A61P 21/00. Спосіб профілактики нейродистрофічного синдрому у хворих з переломами дистального метаепіфізу променевої кістки / А.К. Рушай, Ф.В. Климовицький, С.В. Лісунов, І.О. Соловйов, Є.О. Солоніцин. № u201611449, заявл. 11.11.2016; опубл. 27.03.2017, бюл. № 6/2017.
10. Disability of the Arm, Shoulder and Hand Outcome Measure. http://www.dash.iwh.on.ca.

/18.jpg)
/18_2.jpg)