Журнал «Здоровье ребенка» Том 20, №1, 2025
Вернуться к номеру
Значення ліпокаліну-2 як маркера запалення у дітей з COVID-19
Авторы: Євтушенко В.В., Серякова І.Ю., Крамарьов С.О., Кириця Н.С., Шадрін В.О., Воронов О.О.
Національний медичний університет імені О.О. Богомольця, м. Київ, Україна
Рубрики: Педиатрия/Неонатология
Разделы: Клинические исследования
Версия для печати
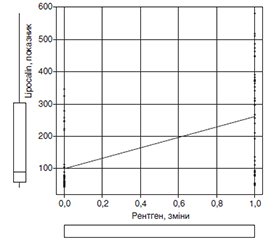
Мета. Вивчення взаємозв’язку між показниками ліпокаліну-2 та маркерами запалення і тяжкості при COVID-19 у дітей. Матеріали та методи. Ми провели когортне обсерваційне ретроспективне дослідження із залученням 88 пацієнтів віком від 1 місяця до 18 років із лабораторно підтвердженим методом ПЛР COVID-19. Діти були госпіталізовані до КНП «Київська міська дитяча клінічна інфекційна лікарня» (КНП «КМДКІЛ»), м. Київ, Україна. Усі пацієнти були розподілені на дві групи залежно від респіраторних проявів: група дітей з ураженням верхніх дихальних шляхів, у яких були прояви риніту або синуситу, фарингіту, тонзиліту (46 пацієнтів, контрольна група) та група дітей з ураженням нижніх дихальних шляхів з клінічною картиною ларинготрахеїту, бронхіту чи пневмонії (42 пацієнти, основна група). Під час комплексного обстеження хворих протягом першої доби перебування в стаціонарі була зібрана сироватка крові пацієнтів з метою її подальшого дослідження на рівень ліпокаліну методом імуноферментного аналізу. Застосовували набір Human Neutrophil Gelatinase-associated Lipocalin, NGAL (BT LAB, Китай) з робочим діапазоном вимірювань 5–600 нг/мл та чутливістю 2,01 нг/мл. У дослідженні були використані статистичні, аналітичні методи та метод емпіричного дослідження. Для розрахунку отриманих результатів ми застосовували статистичну програму Statistical software EZR v. 1.54. Результати. У пацієнтів контрольної групи ліпокалін спостерігався на рівні 70,3 ± 27,7 нг/мл, тоді як у дітей основної групи показник був вищим, становив 124,60 ± 27,08 нг/мл (p = 0,03). За результатами дослідження був виявлений кореляційний зв’язок між рівнем ліпокаліну з підвищеним рівнем лейкоцитів (r = 0,889, р = 0,001), швидкістю осідання еритроцитів (r = 0,53, р = 0,001), D-димером (r = 0,393, р = 0,001), С-реактивним білком (r = 0,54, р = 0,001) та рентгенологічними змінами в легенях (r = 0,56, р = 0,001). Висновки. Ми виявили взаємозв’язок між показниками ліпокаліну-2 та маркерами запалення і тяжкості при COVID-19 у дітей.
Background. The purpose was to study the relationship between lipocalin-2 indicators and markers of inflammation and severity in children with COVID-19. Materials and methods. We conducted a cohort, observational, retrospective study involving 88 patients aged 1 month to 18 years with COVID-19 that was laboratory-confirmed by polymerase chain reaction. The children were hospitalized to the Kyiv City Children’s Clinical Infectious Disease Hospital (Kyiv, Ukraine). All participants were divided into two groups depending on respiratory manifestations: 46 children with lesions of the upper respiratory tract, who had manifestations of rhinitis, or sinusitis, pharyngitis, tonsillitis (control group) and 42 patients with lesions of the lower respiratory tract with clinical picture of laryngotracheitis, bronchitis or pneumonia (main group). During the comprehensive examination of the patients on the first day of their stay in the hospital, the blood serum was collected for further study of lipocalin-2 level by enzyme immunoassay. Human Neutrophil Gelatinase-associated Lipocalin, NGAL kit (BT LAB, China) with a working measurement range of 5–600 ng/ml and a sensitivity of 2.01 ng/ml was used. Statistical, analytical methods and method of empirical research were applied in the work. To calculate the obtained results, we used the statistical software EZR v. 1.54. Results. In patients of the control group, lipocalin level was 70.3 ± 27.7 ng/ml, while in the children of the main group, the indicator was higher, 124.60 ± 27.08 ng/ml (p = 0.03). According to the results of the study, a correlation was found between the level of lipocalin and the increased level of leukocytes (r = 0.889, p = 0.001), erythrocyte sedimentation rate (r = 0.53, p = 0.001), D-dimer (r = 0.393, p = 0.001), C-reactive protein (r = 0.54, p = 0.001) and X-ray changes in the lungs (r = 0.56, p = 0.001). Conclusions. There was a relationship between lipocalin-2 levels and markers of inflammation and severity of COVID-19 in children.
COVID-19; ліпокалін; діти; біомаркер; маркери запалення
COVID-19; lipocalin; children; biomarker; inflammatory markers
Для ознакомления с полным содержанием статьи необходимо оформить подписку на журнал.
- Romejko K, Markowska M, Niemczyk S. (2023). The Review of Current Knowledge on Neutrophil Gelatinase-Associated Lipocalin (NGAL). International Journal of Molecular Sciences, 24(13). https://doi.org/10.3390/IJMS241310470.
- Jaberi SAl, Cohen A, D’Souza C, Abdulrazzaq YM, Ojha S, Bastaki S, Adeghate EA. (2021). Lipocalin-2: Structure, function, distribution and role in metabolic disorders. Biomedicine&Pharmacotherapy, 142, 112002. https://doi.org/10.1016/J.BIOPHA.2021.112002.
- Xiao X, Yeoh BS, Vijay-Kumar M. (2017). Lipocalin 2: An Emerging Player in Iron Homeostasis and Inflammation. Annual Reviewof Nutrition, 37, 103-130. https://doi.org/10.1146/ANNUREV-NUTR-071816-064559.
- Schmidt-Ott KM, Mori K, Jau YL, Kalandadze A, Cohen DJ, Devarajan P, Barasch J. (2007). Dual action of neutrophil gelatinase-associated lipocalin. Journal of the American Society of Nephrology: JASN, 18(2), 407-413. https://doi.org/10.1681/ASN.2006080882.
- Abella V, Scotece M, Conde J, Gómez R, Lois A, Pino J, Gómez-Reino JJ, Lago F, Mobasheri A, Gualillo O. (2015). The potential of lipocalin-2/NGAL as biomarker for inflammatory and metabolic diseases. Biomarkers, 20(8), 565. https://doi.org/10.3109/1354750X.2015.1123354.
- Marakala V. (2022). Neutrophil gelatinase-associated lipocalin (NGAL) in kidney injury A systematic review. ClinicaChimicaActa; International Journal of Clinical Chemistry, 536, 135-141. https://doi.org/10.1016/J.CCA.2022.08.029.
- Antonopoulos CN, Kalkanis A, Georgakopoulos G, Sergentanis TN, Rigopoulos DN. (2011). Neutrophil gelatinase-associated lipocalin in dehydrated patients: a preliminaryreport. BMC Research Notes, 4(435). https://doi.org/10.1186/1756-0500-4-435.
- Huang H, Ideh RC, Gitau E, Thézénas ML, Jallow M, et al. (2014). Discovery and Validation of Biomarkers to Guide Clinical Management of Pneumonia in African Children. Clinical Infectious Diseases: An Official Publication of the Infectious Diseases Society of America, 58(12), 1707. https://doi.org/10.1093/CID/CIU202.
- Żmudka K, Gałeczka-Turkiewicz A, Wroniecka A, Włosowicz A, Sobala-Szczygieł B, Mrochem-Kwarciak J, et al. (2024) Neutrophil Gelatinase-Associated Lipocalin as a Biomarker in Post-Acute COVID-19 Syndrome. J Clin Med, 13(7):1851. doi: 10.3390/jcm13071851.
- Švitek L, Zlosa M, Grubišić B, Kralik K, Perić N, Berišić B, et al. (2024). Urinary Neutrophil Gelatinase-Associated Lipocalin as a Predictor of COVID-19 Mortality in Hospitalized Patients. Acta Microbiologica Hellenica, 69(4), 224-235. https://doi.org/10.3390/amh69040021.
- Pradeepchandran G, Joseph S, Uthup S, Saradakutty G. (2022) Urine Neutrophil Gelatinase-associated Lipocalin as a Prognostic Biomarker in the First Episode of Idiopathic Nephrotic Syndrome in Children. J Pediatr Res, 9(4), 376-382. doi: 10.4274/jpr.galenos.2022.00008.
- Lindberg S, Jensen JS, Hoffmann S, Iversen AZ, Pedersen SH, Biering-Sørensen T, et al. (2016). Plasma Neutrophil Gelatinase-Associated Lipocalin Reflects Both Inflammation and Kidney Function in Patients with Myocardial Infarction. CardiorenalMedicine, 6(3), 180-190. https://doi.org/10.1159/000443846.
- Macdonald SPJ, Bosio E, Neil C, Arendts G, Burrows S, Smart L, et al. (2017). Resistinand NGAL are associated with inflammatory response, endothelial activation and clinical outcomes in sepsis. InflammationResearch: Official Journal of the European Histamine Research Society, 66(7), 611-619. https://doi.org/10.1007/S00011-017-1043-5.
- Yigit IP, Celiker H, Dogukan A, Ilhan N, Gurel A, Ulu R, Aygen B. (2015). Canserum NGAL levels be used as aninflammation marker on hemodialysis patients with permanent catheter? Renal Failure, 37(1), 77-82. https://doi.org/10.3109/0886022X.2014.975133.
- Naudé PJW, Mommersteeg PMC, Gouweleeuw L, Eisel ULM, Denollet J, Westerhuis LWJJM, Schoemaker RG (2015). NGAL and other ma–rkers of inflammation as competitive or complementary markers for depressive symptom dimensions in heart failure. The World Journal of Biological Psychiatry, 16(7), 536-541. https://doi.org/10.3109/15622975.2015.1062550.
- Boix-Palop L, Vergara A, Padilla E, Martínez D, Blanco A, Pérez J, et al. (2023). Evaluation of Plasma Lipocalin-2 as a Predictor of Etiology and Severity in Adult Patients with Community-Acquired Pneumonia. Microorganisms, 11(5). https://doi.org/10.3390/MICROORGANISMS11051160/S1.
- Park S, Kim D, Kim J, Kwon HJ, Lee Y. (2023). SARS-CoV-2 infection induces expression and secretion of lipocalin-2 and regulates iron in a human lung cancer xenograft model. BMB Rep, 56(12), 669-674. doi: 10.5483/BMBRep.2023-0177.
- Arasan SN, Karaahmetoglu S, İnan O, Eren F. (2023). CanSerum NGAL Levels be Used as an Early Prognostic Marker to Predict the Need for Intensive Care in COVID-19? Lokman Hekim Health Sci, 3(2), 103-112. https://doi.org/10.14744/lhhs.2023.10003.
- Ning M, Mao X, Niu Y, Tang B, Shen H. (2018). Usefulness and limitations of neutrophil gelatinase-associated lipocalinin the assessment of kidney diseases. Journal of Laboratory and Precision Medicine, 3(1), 1-1. https://doi.org/10.21037/JLPM.2017.12.09.
- Liu S, Zou C, Ding L, Hu B, Zheng Y. (2024). Detectionstripofanti-NGAL antibody coupled with fluorescent microspheres A novel tool for reliable and accurate prediction of renal injury. Clinica Chimica Acta, 562, 119874. https://doi.org/10.1016/J.CCA.2024.119874.
- Boutin L, Latosinska A, Mischak H, et al. (2023). Subclinical and clinical acute kidney injury share similar urinary peptide signatures and prognosis. Intensive Care Med, 49, 1191-1202. https://doi.org/10.1007/s00134-023-07198-2.
- Zou C, Wang C, Lu L. (2022). Advances in the study of subclinical AKI biomarkers. Front. Physiol, 13, 960059. doi: 10.3389/fphys.2022.960059.
- Aklilu AM, Kumar S, Nugent J, et al. (2024). COVID-19-Associated Acute Kidney Injury and Longitudinal Kidney Outcomes. JAMA Intern Med, 184(4), 414-423. doi: 10.1001/jamainternmed.2023.8225
- Saygili S, Canpolat N, Cicek RY, et al. (2023). Clinical and subclinical acute kidney injury in children with mild-to-moderate –COVID-19. Pediatr Res, 93, 654-660. https://doi.org/10.1038/s41390-022-02124-6.
- Tigner A, Ibrahim SA, Murray IV. (2024). Histology, White Blood Cell. Treasure Island (FL): Stat Pearls Publishing. https://www.ncbi.nlm.nih.gov/books/NBK563148/.