Журнал «Медицина неотложных состояний» 3 (66) 2015
Вернуться к номеру
Особенности острых отравлений пестицидами в условиях города
Авторы: Курдиль Н.В. — Украинский научно-практический центр экстренной медицинской помощи и медицины катастроф Министерства здравоохранения Украины, отделение интенсивной терапии при острых отравлениях, г. Киев; Зозуля И.С., Иващенко О.В. — Национальная медицинская академия последипломного образования имени П.Л. Шупика, кафедра медицины неотложных состояний, г. Киев
Рубрики: Медицина неотложных состояний
Разделы: Клинические исследования
Версия для печати
В статье представлен обзор острых отравлений пестицидами среди населения г. Киева за период 1993–2013 гг. Ретроспективно изучены 44 случая острых бытовых отравлений пестицидами у взрослых (инсектицидами, фунгицидами, гербицидами, родентицидами), проходивших лечение на базе токсикологического центра Киевской городской клинической больницы скорой медицинской помощи. Проведен анализ структуры отравлений пестицидами и ее динамики за 20 лет. Авторами рассмотрены причины острых отравлений пестицидами (нефосфорорганическими) среди городского населения. Описаны особенности клинической картины при отравлениях карбаматами, пиретроидами и неоникотиноидами, изложены основные принципы диагностики и интенсивной терапии отравлений пестицидами.
У статті наведено огляд гострих отруєнь пестицидами серед населення м. Києва за період 1993–2013 рр. Ретроспективно вивчено 44 випадки гострих побутових отруєнь пестицидами в дорослих (інсектицидами, фунгіцидами, гербіцидами, родентицидами), які проходили лікування на базі токсикологічного центру Київської міської клінічної лікарні швидкої медичної допомоги. Проведено аналіз структури отруєнь пестицидами та її динаміки за 20 років. Авторами розглянуто причини гострих отруєнь пестицидами (нефосфорорганічними) серед міського населення. Описано особливості клінічної картини при отруєннях карбаматами, піретроїдами та неонікотиноїдами, викладено основні принципи діагностики та інтенсивної терапії отруєнь пестицидами.
This article provides an overview of acute pesticide poisoning incidence among the Kyiv population for the 1993–2013 period. Forty four cases of acute pesticide poisonings in adults (insecticides, fungicides, herbicides, rodenticides) were retrospectively studied. The patients were treated in Poison Control Center of the Kyiv Clinical Emergency Hospital. The structure of pesticide poisoning and its dynamics for 20 years were studied. The authors studied the causes of acute pesticides poisoning (non-organophosphates) among the urban population, the clinical picture of poisoning with carbamates, pyrethroids and neonicotinoids was described. The basic principles of diagnosis and intensive therapy of pesticides poisoning were proposed.
пестициды, фосфорорганические соединения, карбаматы, пиретроиды, неоникотиноиды, острые отравления.
пестициди, фосфорорганічні сполуки, карбамати, піретроїди, неонікотиноїди, гострі отруєння.
pesticides, organophosphates, carbamates, pyrethroids, neonicotinoids, acute poisoning.
Статья опубликована на с. 37-42
Введение
В последние годы в Украине существенно расширился перечень пестицидов (инсектициды, фунгициды, гербициды, родентициды), разрешенных для свободной продажи на рынках. Как следствие — широкая доступность пестицидов и активное применение их в быту и в индивидуальных приусадебных хозяйствах, что определяет широкий спектр острых бытовых отравлений пестицидами. За последние 20 лет официально регистрируются преимущественно массовые отравления пестицидами, которые составляют 14,7–43,6 % в общей структуре профессиональной патологии в сельской местности [1, 2]. Среди производственных отравлений пестицидами в аграрном секторе наиболее распространенными являются отравления фосфорорганическими пестицидами, гербицидами на основе 2,4-дихлорфеноксиуксусной кислоты и синтетическими пиретроидами [2, 3]. Для производственных отравлений пестицидами характерно то, что они распространены среди трудоспособного населения, в высоком проценте случаев приводят либо к продолжительной утрате трудоспособности, либо к инвалидности, чем наносят значительный социально-экономический ущерб [13, 14, 18]. Бытовые отравления пестицидами имеют ряд существенных особенностей, в первую очередь это касается путей поступления яда в организм и дозы вещества. Часто отравления происходят на фоне выраженного алкогольного опьянения, что вносит трудности в клиническую диагностику отравления на догоспитальном этапе и усложняет процесс детоксикации. Отравления пестицидами новых поколений вызывают особый интерес клиницистов, так как диагностика и лечение отравлений карбаматами, пиретроидами и неоникотиноидами недостаточно изучены, а подавляющее большинство научных статей по данной теме ограничиваются клиническим описанием отдельных тяжелых случаев отравлений [11, 12, 16].
Цель исследования: изучение особенностей структуры острых бытовых отравлений пестицидами в условиях крупного города и ее динамики.
Материал и методы исследования
Проведен ретроспективный анализ 44 случаев острых бытовых отравлений пестицидами среди взрослого населения г. Киева за период 1993–2013 гг. Изучены истории болезни стационарных пациентов — мужчин и женщин в возрасте от 16 до 88 лет, проходивших обследование и лечение на базе специализированных токсикологических отделений Киевской городской клинической больницы скорой медицинской помощи. Обработка статистического материала и анализ полученных результатов проводились с использованием статистического инструмента программы Excel 2003.
Результаты исследования и их обсуждение
По данным Киевского городского токсикологического центра, последнее десятилетие характеризуется снижением числа случаев тяжелых отравлений пестицидами, причем в их структуре преобладают фосфорорганические вещества (далее — ФОС). Объяснением этому факту является широкое применение нефосфорорганических пестицидов, которые обладают невысокой токсичностью для человека. Однако в целом показатели летальности при острых отравлениях пестицидами остаются высокими и имеют тенденцию к росту (R2 = 0,7005). В среднем острые отравления пестицидами составляют 0,25–1,5 % ежегодно в структуре всех тяжелых случаев отравлений (рис. 1).
Исследование структуры пестицидов за 20 лет показало, что 80 % тяжелых отравлений, которые сопровождаются нарушением жизненно важных функций и требуют интенсивной терапии, относятся к случаям отравления ФОС (65 %) и к случаям, когда идентифицировать пестицид не представилось возможным (15 %) (рис. 2). Инсектициды составили 9 % (26 случаев), фунгициды — 3 % (8 случаев), гербициды — 2 % (7 случаев).
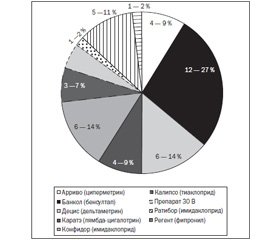
Структура инсектицидов (кроме ФОС), отравления которыми регистрируются наиболее часто, представлена на рис. 3. Наиболее распространенной является группа синтетических пиретроидов (арриво, децис, каратэ) и неоникотиноидов (конфидор, калипсо, ратибор, престиж).
/39/39.jpg)
Отравления пиретроидами в сельском хозяйстве являются большой редкостью в связи с их невысокой токсичностью для человека и млекопитающих. Однако отравления в быту носят преимущественно суицидальный характер. Пострадавшие умышленно принимают внутрь значительные дозы вещества. В последние годы в личных приусадебных хозяйствах используются препараты на основе перметрина, дельтаметрина, циперметрина, альфа-циперметрина, зета-циперметрина, эсфенвалерата.
Нами наблюдались острые отравления такими веществами, как арриво (циперметрин), децис (дельтаметрин), каратэ (лямбда-цигалотрин). Синтетические пиретроиды делят на два типа, к I типу относятся вещества, не содержащие цианогруппу (бифентрин, перметрин и др.). Воздействуя на организм (в эксперименте на животных), они вызывают тремор, повышенную активность, возбуждение (агрессивное поведение), мышечные контрактуры. Особенностями токсического действия пиретроидов ІІ типа — цианопиретроидов (альфа-циперметрин, бета-циперметрин, циперметрин, дельтаметрин, эсфенвалерат и др.) являются судороги и рецидивирующие судорожные припадки, гиперсаливация, хореоатетозы, гиперкинезы.
Симптомы отравления формируют яркий нейротоксический синдром
Электрофизиологические экспериментальные исследования говорят о том, что действие пиретроидов вызывает функциональные изменения постсинаптической мембраны нейрона, вещества воздействуют на хемовозбудимые ионные каналы, обладают достаточно высоким сродством к никотиновым ацетилхолиновым рецепторам. Циансодержащие пиретроиды при взаимодействии с рецепторами гамма-аминомасляной кислоты вещества мозга вызывают функциональные нарушения в работе экстрапирамидной системы и спинальных промежуточных нейронов [3, 16]. В организм человека действующие вещества могут поступать через дыхательные пути, желудочно-кишечный тракт, неповрежденную кожу. В печени пиретроиды подвергаются окислению и гидролизу с образованием глюкуронатов. Острые отравления пиретроидами проявляются наиболее часто в виде головной боли, жжения и зуда кожи лица, головокружения, общей слабости, в первые 2–3 суток повышения температуры тела до значительных цифр (до 38 °С и более) [6–8]. Ряд исследователей описывали развитие судорожного приступа после приема значительной дозы вещества [7, 17], другие авторы наблюдали появление эпилептических припадков как следствие отравления пиретроидами [11, 12].
Мы не наблюдали в стационаре судорог у взрослых пациентов, однако у них отмечались общий интоксикационный синдром, возбуждение, симметричный гипертонус. Неотложная помощь в таких ситуациях была направлена на выведение токсина из организма путем усиления естественных путей детоксикации (инфузионная терапия с применением кристаллоидов, промывание желудка и санация кишечника, противосудорожная терапия).
Нередко в быту встречаются острые отравления новыми поколениями инсектицидов — неоникотиноидами. Представителями данного класса инсектицидов являются: конфидор (имидаклоприд), калипсо (тиаклоприд), ратибор (имидаклоприд), престиж (имидаклоприд + пенсикурон). В Киевском токсикологическом центре за весь период исследования нами наблюдалось 7 случаев острых отравлений неоникотиноидами. Тяжелые отравления этими веществами, по данным международных источников медицинской научной информации, наблюдаются крайне редко, так как неоникотиноиды обладают низкой токсичностью как для организма человека, так и для животных. Причиной этому является их малая проницаемость через гематоэнцефалический барьер. Острая токсичность больше проявляется при пероральном поступлении в организм и в меньшей степени — при транскутанном и ингаляционном воздействии. Известно, что в высоких дозах имидаклоприд активирует ЦНС подобно действию никотина, вызывая тремор, нарушения зрачковой функции, гипотермию. Наибольшая концентрация неоникотиноидов регистрируется в печени и почках, при этом увеличивается масса печени и повышается ферментативная активность. В мировой литературе приведены лишь единичные случаи острых отравлений неоникотиноидами, которые проявлялись сонливостью, дезориентацией, головокружением, при этом также наблюдались желудочно-пищеводные эрозии, геморрагический гастрит, лихорадка, лейкоцитоз и гипергликемия. Пациенты с отравлением имидаклопридом выздоравливают без осложнений в течение 2–3 суток. Дополнительные обследования, проводимые через месяц, как правило, не выявляют патологии со стороны органов и систем [16].
С целью иллюстрации клинической картины острого отравления неоникотиноидами приведем пример из клинической практики. Пострадавшая П. была доставлена в больницу 24.06.2011 г. в 12 ч 59 мин бригадой скорой медицинской помощи с диагнозом «острое бытовое отравление ядом ратибор. Резаные раны обоих предплечий в нижних третях». Пострадавшая П. сообщила, что с суицидальной целью приняла внутрь 3 пакета препарата ратибор, предварительно разведя их в 200 мл воды, после чего пыталась вскрыть себе вены на предплечьях. Дочь вызвала бригаду скорой медицинской помощи. Бригадой проведено промывание желудка «ресторанным» способом, промывные воды чистые, введено в/в 200,0 мл физиологического раствора, после чего пострадавшая направлена в отделение анестезиологии для интенсивного лечения. В отделении анестезиологии выставлен диагноз «острое бытовое отравление пестицидом (ратибор)». При поступлении состояние пострадавшей было оценено как средней степени тяжести, отмечались жалобы на боли в горле, боли в животе спастического характера, тошноту, позывы на рвоту. Проведено зондовое промывание желудка 20 литрами жидкости. Назначено лечение с использованием инфузионных растворов (физиологический р-р, глюкоза, реосорбилакт), психотропных средств (сибазон в/в и феназепам внутрь), тиосульфата натрия в/в, фуросемида в/в, атропина в/м и димедрола в/м.
По данным клинического лабораторного обследования было отмечено повышение уровня общего билирубина в период с 25.06.2011 г. по 29.06.2011 г. в пределах от 8,75 до 26,25 мкмоль/л соответственно. Другие лабораторные показатели находились в пределах физиологической нормы. 29.06.2011 г. с признаками улучшения общего состояния, после консультации хирурга, психиатра, лор-врача, больная выписана по месту проживания для продолжения амбулаторного лечения и наблюдения. Клиническое течение отравления определяется характеристикой инсектицида.
Ратибор (имидаклоприд) — структурный аналог никотина, вещество химически стабильное и малотоксичное для теплокровных животных и человека, ДЛ50 для животных более 1000 мг/кг. В отличие от фосфорорганических инсектицидов препарат не действует на холинэстеразу (ХЭ), а связывается с постсинаптическими никотиновыми ацетилхолиновыми рецепторами центральной нервной системы, поэтому не требует применения реактиваторов ХЭ и атропинизации. Острые отравления фунгицидами за период исследований были представлены карбаматами, ципродинилами и гидроксидом меди. Однако следует подробнее остановиться на отравлениях карбаматными пестицидами. В нашем случае отравления были вызваны фунгицидами на основе манкоцеба и промокарба. Структура фунгицидов представлена на рис. 4.
/40/40.jpg)
Карбаматы занимают видное место среди современных пестицидов, являясь высокоэффективными инсектицидами, фунгицидами, гербицидами. Наиболее распространенные из них — севин и тетраметилтиурамдисульфид (ТМТД). Севин используется в виде 15–50% дустов и смачивающих порошков для борьбы с вредителями виноградников, плодов культур, хлопчатников; ТМТД применяется в виде смачивающих порошков для протравки семян. По характеру своего действия они очень близки к фосфорорганическим соединениям. Все они обладают способностью угнетать активность ХЭ с мускарино- и никотиноподобным эффектом.
Основными представителями группы карбаматов, по данным проведенных нами исследований, были превикур (пропамокарб гидрохлорид) и татту (манкоцеб + пропамокарб гидрохлорид). Структура фунгицидов представлена на рис. 4.
Основными путями поступления карбаматов в организм человека являются органы дыхания и неповрежденная кожа, а также желудочно-кишечный тракт. Отравление карбаматами проявляется в виде интоксикации с характерными холинергическими симптомами, вызванными угнетением ферментной активности ацетилхолинэстеразы (АХЭ). Симптомы отравления могут быть диагностированы через несколько минут после воздействия и продолжиться в течение нескольких часов. После этого начинается выздоровление, и токсические проявления через несколько часов исчезают, активность ХЭ в эритроцитах и плазме крови возвращается к норме. Это связано с довольно быстрым метаболизмом карбаматов и выведением их метаболитов из организма. При работе с препаратами на основе карбаматов следует исключить возможность их контакта со слизистыми глаз, открытыми участками кожи и возможность их попадания в дыхательные пути и в пищевые продукты [4, 5, 9, 10].
Клиническая картина интоксикации карбаматами определяется аккумуляцией АХЭ в нервных окончаниях, симптомы интоксикации можно классифицировать по следующим трем группам:
1) мускариноподобные проявления: повышение бронхиальной секреции, обильное пото- и слюноотделение, слезотечение; сужение зрачков, бронхоспазм, абдоминальные спазмы (рвота и диарея); брадикардия;
2) никотиноподобные проявления: фасцикулярные подергивания мелких мышц (в тяжелых случаях также дыхательных и диафрагмальных мышц); тахикардия;
3) симптомы и признаки поражений центральной нервной системы: головная боль, головокружение, беспокойство, потеря памяти, судороги, кома;
4) угнетение деятельности дыхательного центра.
Все перечисленные симптомы проявляются в различных сочетаниях и могут варьироваться в проявлении и последовательности в зависимости от вещества, дозы и пути воздействия. Продолжительность симптоматики обычно короче, чем при воздействии ФОС. Средняя тяжесть отравления может сопровождаться только мускарино- и никотиноподобными проявлениями. Клиника острого отравления карбаматами яркая, первые симптомы отравления могут появиться уже во время работы или вскоре после ее окончания. Наблюдаются следующие симптомы: слабость, головокружение, раздражение слизистых оболочек носа, глаз, тошнота, рвота, слюнотечение, повышенное потоотделение, боли в животе, понос. Кожные покровы становятся бледными, зрачки сужены, отмечаются спазм аккомодации, брадикардия, фибриллярные подергивания мышц. В дальнейшем развиваются явления бронхореи и бронхоспазма, возможен отек легких; нередко все это сопровождается спутанным сознанием, иногда — судорогами. В крови отмечается снижение активности ХЭ. Наиболее выраженными местнораздражающим и аллергенным эффектами обладает ТМТД, причем он по своему характеру действия является аналогом антабуса, поэтому при отравлении ТМТД возникает непереносимость алкоголя. Так, в случае приема алкоголя появляются резкая головная боль, тошнота.
Неотложная помощь должна состоять из проведения мероприятий, направленных на прекращение контакта с ядом, обработку кожи, слизистых оболочек, промывание желудка, введение антидота, госпитализацию больного после консультации врача. Поэтому при признаках отравления нужно немедленно вывести пострадавшего из опасной зоны, освободив от загрязненной одежды, кожные покровы обмыть водой с мылом, 2% раствором гидрокарбоната натрия или 5% раствором аммиака. Слизистые оболочки глаз обмывают струей чистой воды под слабым давлением с последующим закапыванием в глаза 30% раствора сульфацил натрия. При случайном попадании яда в желудочно-кишечный тракт необходимо вызвать рвоту и произвести промывание желудка 2% раствором гидрокарбоната натрия с последующим введением активированного угля. Целесообразно назначение солевых слабительных. В дальнейшем рекомендуется введение антидотной терапии (при консультации врача). Внутримышечно вводят 1–2 мл 0,1% раствора сульфата атропина. Однако при состоянии средней тяжести эта доза может быть увеличена до 5 мл. Инъекции повторяют каждые 5–6 минут до купирования бронхореи, миоза и даже появления признаков передозировки атропина (сухость слизистых оболочек, временное нарушение зрения). Показаны также подкожно прозерин (1 мл 0,05% раствора), дипироксим (1 мл 15% раствора) внутримышечно. В дальнейшем рекомендуется внутривенное введение глюкозо-солевых растворов.
Следует отметить, что нами наблюдались токсические реакции после контакта с гербицидами и родентицидами, применяемыми в приусадебных хозяйствах. Структура токсических веществ, ставших причиной острых бытовых отравлений, представлена на рис. 5. Наиболее часто причиной отравления были суицидальные попытки приема внутрь вещества раптор-санитар.
/41/41.jpg)
В большинстве случаев отравления гербицидами не сопровождались тяжелой картиной отравления, преобладали общетоксические симптомы средней степени тяжести. Лечение не требовало использования специфических антидотов или фармакологических корректоров, а ограничивалось инфузионной и симптоматической терапией.
Заключение
Острые бытовые отравления пестицидами в городских условиях существенно отличаются от аналогичных отравлений, связанных с производственной деятельностью в сельской местности. Однако, несмотря на слабую токсичность новых видов пестицидов для человека (неоникотиноиды, пиретроиды и др.), острые отравления данными веществами могут потребовать проведения срочной интенсивной терапии и наблюдения в условиях отделения токсикологии или интенсивной терапии общего профиля. Постоянный мониторинг и изучение подобных отравлений будут способствовать разработке эффективных методов клинической диагностики и профилактики.
1. Кундієв Ю.І. Професійне здоров’я в Україні / Ю.І. Кундієв, А.М. Нагорна. — Київ: Авіцена, 2006. — 316 с.
2. Нагорна А.М. Професійна захворюваність робітників сільського господарства в сучасних умовах / А.М. Нагорна, М.П. Соколова // Экспериментальная и клиническая медицина. — 2005. — № 3. — С. 88-90.
3. Харченко О.А. Острые отравления пестицидами у работников сельского хозяйства Украины / О.А. Харченко, Г.М. Балан, В.А. Бабич, Т.В. Мымренко // Мат-лы междун. конф. «Гигиена, организация здравоохранения и профпатология», Новокузнецк, 23–24 мая 2012. — Новокузнецк, 2012. — С. 182-184.
4. Aras M. Accidental occupational exposure to phytosanitary products: experience of the Poison Control Center in Marseille from 2008 to 2010 / M. Aras, C. Schmitt, M. Glaizal, M. Kervégant, L. Tichadou, L. de Haro // J. Agromedicine. — 2013. — 18(2). — 117-21.
5. Chien W.C. Trends in poisoning hospitalization and mortality in Taiwan, 1999–2008: a retrospective analysis / W.C. Chien, J.D. Lin, C.H. Lai, C.H. Chung, Y.C. Hung // BMC Public Health. — 2011, Sep 16. — 11. — 703.
6. Chowdhary S. Acute organophosphorus poisoning / S. Chowdhary, R. Bhattacharyya, D. Banerjee // Clin. Chim. Acta. — 2014 Feb. — 7(413). — 66-76.
7. Giampreti A. Recurrent tonic-clonic seizures and coma due to ingestion of Type I pyrethroids in a 19-month-old patient / A. Giampreti, L. Lampati, G. Chidini, L. Rocchi, L. Rolandi, D. Lonati, V.M. Petrolini, S. Vecchio, C.A. Locatelli, L. Manzo // Clin. Toxicol. (Phila). — 2013 Jul. — 51(6). — 497-500.
8. Jiang G.Q. The characteristics and trends of acute pesticide Wang poisoning of Shaoxing in 2006 to 2011 / G.Q. Jiang, L.J. Lian, C.H. Li, J.G. Wang, N.Y Pan, S.S. Wang // Zhonghua Lao Dong Wei Sheng Zhi Ye Bing Za Zhi. — 2013 Jul. — 31(7). — 511-3.
9. Kim K.H. et al. Clinical significance of national patients sample analysis: factors affecting mortality and length of stay of organophosphate and carbamate poisoned patients / K.H. Kim, I.H. Kwon, J.Y. Lee, W.H. Yeo, H.Y. Park // Health Inform. Res. — 2013 Dec. — 19(4). — 278-85.
10. Koylu R. The experiences in a toxicology unit: a review of 623 cases / Koylu R., Dundar Z.D., Koylu O., Akinci E., Akilli N.B., Gonen M.O., Cander B. // J. Clin. Med. Res. — 2014 Feb. — 6(1). — 59-65.
11. Margekar S.L. Pyrethroid ingestion-induced status epilepticus in a young woman / S.L. Margekar, N. Singh, V.G. Margekar, S. Trikha // Natl. Med. J. India. — 2013 Jan — Feb. — 26(1). — 58.
12. Panwar M. Status epilepticus: An association with pyrethroid poisoning / M. Panwar, G. Usha, M. Kumath // Indian J. Crit. Care Med. — 2013 Mar. — 17(2). — 119-20.
13. Peshin S.S. Pesticide poisoning trend analysis of 13 years: A retrospective study based on telephone calls at the National Poisons Information Centre, All India Institute of Medical Sciences, New Delhi / S.S. Peshin, A. Srivastava, N. Halder, Y.K. Gupta // J. Forensic. Leg. Med. — 2014 Feb. — 22. — 57-61.
14. Satoh T. Organophosphates and their impact on the global environment / T. Satoh, M. Hosokawa // Neurotoxicology. — 2000 Feb — Apr. — 21(1–2). — 223-7.
15. Todani M. Acute poisoning with neonicotinoid insecticide acetamiprid / M. Todani, T. Kaneko, H. Hayashida, K. Kaneda, R. Tsuruta, S. Kasaoka, T. Maekawa // The Japanese journal of toxicology. — 2008 Oct. — 21(4). — 387-90.
16. Van Thriel C. Pyrethroid insecticide neurotoxicity / C. van Thriel, J.G. Hengstler, R. Marcha // Arch. Toxicol. — 2012 Mar. — 86(3). — 341-2.
17. Wolansky M.J. Critical consideration of the multiplicity of experimental and organismic determinants of pyrethroid neurotoxicity: a proof of concept / M.J. Wolansky, R. Tornero-Velez // J. Toxicol. Environ. Health B Crit. Rev. — 2013. — 16(8). — 453-90.
18. Zhao S.G. Epidemiological analysis for Quzhou pesticide poisoning of year 2008 to 2010 / S.G. Zhao, S.F. Liu // Zhonghua Lao Dong Wei Sheng Zhi Ye Bing Za Zhi. — 2012 Sep. — 30(9). — 676-8.

/38/38.jpg)